Эпилепсия у детей — Часть 2
Эпилепсия – распространенное хроническое неврологическое заболевание, которое проявляется у детей и взрослых в любом возрасте. При своевременном лечении и соблюдении определенного образа жизни большинству пациентов удается избавиться от приступов заболевания и вести привычный образ жизни.
Причины возникновения эпилепсии у детей
В большинстве случаев эпилепсия обусловлена генетическими факторами – до 70% пациентов. Это не означает, что обязательны приступы у родственников, болезнь может быть у единственного члена семьи, риск передачи по наследству в целом невысокий. В остальных случаях причинами могут быть последствия травм, опухолей, кровоизлияний и других физических повреждений головного мозга.
Симптомы эпилепсии у детей
-
Симптомы заболевания разнообразны, они зависят от формы заболевания. К основным внешним проявлениям относятся:
-
в первые годы жизни: судороги и «вздрагивания» тела (инфантильные спазмы)
-
судороги во всем теле
-
судороги в какой-либо области: лице, одной руке, половине тела, подергивания глаз или век
-
отключения сознания без судорог (абсансы)
Классификация эпилепсии у детей
Согласно рекомендациям Международной противоэпилептической лиги (ILAE) заболевание классифицируют в основном по причине возникновения и типам приступов:
-
Генерализованные формы, при которых в приступ вовлекаются одновременно два полушария мозга
-
Фокальные формы с началом приступа в одном полушарии
-
-
Генетические формы эпилепсии
-
Метаболические, иммунные формы эпилепсии и т.
 д., в зависимости причины болезни
д., в зависимости причины болезни
Диагностика эпилепсии у детей
Диагностика заболевания определяется характером приступов. Перед тем как врач назначит обследование, необходим очный осмотр пациента и консультация с родителями. Всегда рекомендуется принести на прием видеозапись приступа, которая поможет врачу определить первоочередные шаги в диагностике.

Кроме ЭЭГ в большинстве случаев выполняется магнитно-резонансная томография (МРТ) головного мозга. МРТ не показывает наличие эпилепсии, но помогает определить поврежденные участки головного мозга, в которых генерируется приступ. Эти участки могут оказаться опухолями, врожденными аномалиями, изменениями после травм и нарушений кровообращения и т.д.
Нейропсихологическая диагностика также показана пациентам с подозрением на эпилепсию. Она может помочь уточнить, насколько приступы мешают познавательным функциям ребенка. Кроме того, при тестировании уточняется локализация конкретного участка головного мозга, где предполагается источник приступов. В рамках нейропсихологической диагностики проводятся тесты на внимание, речь и память ребенка, которые являются важной составляющей для постановки окончательного диагноза.
Если у пациента предполагается генетическая форма эпилепсии, то рекомендуется проведение молекулярно-генетического исследования. Существуют методы выявления изменений (мутаций) генов, при которых появляется эпилепсия: секвенирование экзома, либо секвенирование только определенных наборов (панелей) генов. По результатам таких исследований часто можно понять, пройдет ли эпилепсия самостоятельно, будет ли заболевание прогрессировать, каков потенциал предполагаемого лечения и побочные эффекты от него, а также может ли данная форма заболевания быть передана по наследству.
Существуют методы выявления изменений (мутаций) генов, при которых появляется эпилепсия: секвенирование экзома, либо секвенирование только определенных наборов (панелей) генов. По результатам таких исследований часто можно понять, пройдет ли эпилепсия самостоятельно, будет ли заболевание прогрессировать, каков потенциал предполагаемого лечения и побочные эффекты от него, а также может ли данная форма заболевания быть передана по наследству.
Лечение эпилепсии у детей в ЕМС
Лечение эпилепсии может быть медикаментозным или, в некоторых случаях, хирургическим. В EMC лечение эпилепсии проводится в соответствии с международными стандартами и требованиями Международной противоэпилептической лиги.
Медикаментозное лечение необходимо для сокращения частоты приступов, а в дальнейшем – с целью наступления полной ремиссии. Препарат назначается с учетом типа приступа, формы эпилепсии, наличия сопутствующих заболеваний. При отсутствии приступов и серьезных побочных эффектов лечение продолжается непрерывно в течение нескольких лет, после чего возможна полная отмена препаратов.
Хирургическое лечение может быть показано, если у пациента имеется очаговое повреждение головного мозга, приводящее к приступам. В таких случаях хирургическая операция часто необходима, чтобы эпилепсия не привела к задержке развития у ребенка.
Профилактика детской эпилепсии
Невозможно предсказать появление эпилептических приступов, если их никогда не было. Даже если сделать ЭЭГ и увидеть эпилептиформную активность, вероятность появления приступов останется неясной — у многих здоровых людей есть патологические изменения ЭЭГ, которые никак себя не проявляют. Однако если у пациента уже диагностирована эпилепсия, то профилактика приступов может быть возможной в зависимости от симптомов заболевания. Например, если у ребенка приступы возникают в ответ на световые мелькания, то приходится ограничивать игры на компьютере или просмотр телевизора, т.
Оценить
Средняя: 5,00 (2 оценки)
Ваша оценка:
ОтменитьКак лечить эпилепсию у детей
Доктор Вадим БережнойОснователь платформы MediGlobus. Медицинский эксперт, Заведующий отделением врачей-координаторов.
Время чтения – 11 минут
На эпилепсию приходится до 2% всех заболеваний в детском возрасте. В США более 400 тыс. детей живут с этим диагнозом, в России количество случаев детской эпилепсии превышает 250 тыс., в Украине 25 тыс. детей нуждаются в лечении этого заболевания. Приступ эпилепсии может начаться у любого ребенка в любое время. Причин, почему развилось заболевание, может быть много: от наследственных факторов, травм мозга, до влияния различных инфекций.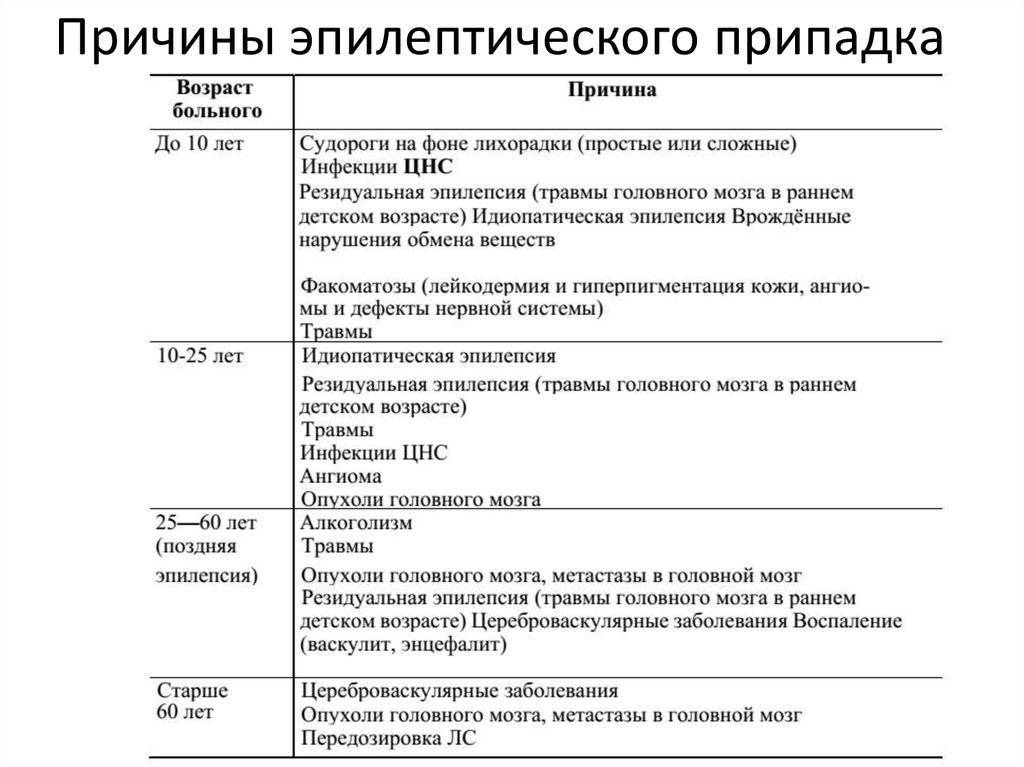 Важно одно: ребенок с эпилепсией сталкивается со многими ограничениями, не может чувствовать себя в безопасности и страдает от этого. Особенно болезненно на новое состояние реагируют подростки. О том, как помочь ребенку с эпилепсией, рассказывает MediGlobus.
Важно одно: ребенок с эпилепсией сталкивается со многими ограничениями, не может чувствовать себя в безопасности и страдает от этого. Особенно болезненно на новое состояние реагируют подростки. О том, как помочь ребенку с эпилепсией, рассказывает MediGlobus.
КАКИЕ ОСОБЕННОСТИ ДЕТСКОЙ ЭПИЛЕПСИИ?
Если у вашего ребенка случился приступ эпилепсии, ни в коем случае не стоит впадать в панику. Вам нужно обратиться за медицинской помощью к квалифицированному специалисту – неврологу (эпилептологу). Помните, что детская эпилепсия гораздо лучше поддается лечению, а также имеет другие особенности:
Типы эпилепсии у детей
У детей встречаются различные виды эпилепсии. Все они делятся на 2 основные типа:
Генерализованные судороги – поражают весь мозг. Это – наиболее распространенный и легко распознаваемый вид эпилепсии. К ним относится детская абсансная эпилепсия (ДАЭ). Во время приступа ребенок внезапно плачет или кричит, становится скованным, падает, а затем начинает рывками двигать руками или ногами. Кожа становится синюшной, дыхание поверхностным или кратковременным, а зубы крепко стиснуты. Ребенок может намочиться или испачкаться из-за потери контроля над мочевым пузырем или кишечником. Такое состояние обычно длится 1-2 минуту. После этого ребенок теряет сознание, может жаловаться на боли в мышцах или прикусывание языка и, как правило, засыпает.
Кожа становится синюшной, дыхание поверхностным или кратковременным, а зубы крепко стиснуты. Ребенок может намочиться или испачкаться из-за потери контроля над мочевым пузырем или кишечником. Такое состояние обычно длится 1-2 минуту. После этого ребенок теряет сознание, может жаловаться на боли в мышцах или прикусывание языка и, как правило, засыпает.
Фокальные приступы – поражают только одну часть мозга. Во время этого состояния ребенок осознает, что происходит, но не может контролировать ситуацию. В редких случаях ребенок находится без сознания, но вспоминает происходящее сразу после приступа. Эпилептические припадки могут вызвать резкие движения, неприятные запахи, боль в животе, внезапный страх или гнев. Они иногда возникают, когда ребенок спит. Большинство эпизодов длятся от нескольких секунд до нескольких минут. Если длительность судорог составляет более пяти минут или они происходят один за другим, повышается риск эпилептического статуса. Это может стать причиной прогрессирующего поражения мозга.
У некоторых детей патологические очаги развиваются в одной части мозга, а затем распространяется на весь орган. Это называется фокальным или двусторонним генерализованным приступом эпилепсии.
КАК ДИАГНОСТИРУЮТ ЭПИЛЕПСИЮ У ДЕТЕЙ?
Современная диагностика эпилепсии у детей предполагает проведение следующих процедур:
- Продолжительный ЭЭГ-видеомониторинг – благодаря этому методу измеряют электрическую активность в головном мозге. Длительный видеомониторинг ЭЭГ показывает невропатологу / эпилептологу, как выглядит приступ, как он начинается, и как меняется ЭЭГ во время приступа. Мониторинг продолжается как во время бодрствования, так и сна. ЭЭГ может помочь неврологу определить, в какой области (или областях) мозга происходит приступ.
- Позитронная эмиссионная томография (ПЭТ) мозга – метод, который показывает, сколько глюкозы используется в разных областях мозга, чтобы обеспечить его функционирование.
 Область мозга, которая использует меньше глюкозы, может быть очагом патологического процесса. Другими словами, это может быть область мозга, которая вызывает приступы у ребенка. Вредного излучения при ПЭТ-сканировании гораздо меньше, чем при компьютерной томографии.
Область мозга, которая использует меньше глюкозы, может быть очагом патологического процесса. Другими словами, это может быть область мозга, которая вызывает приступы у ребенка. Вредного излучения при ПЭТ-сканировании гораздо меньше, чем при компьютерной томографии.
- Магнитно-резонансная томография (МРТ) головного мозга необходима для выявления типа эпилепсии. Благодаря МРТ с высоким разрешением (3 Тесла) можно найти аномалии, которые не определяет аппарат 1,5 Тесла.
- Нейропсихологическое тестирование – метод, который использует педиатрический нейропсихолог для проверки картины сильных и слабых сторон когнитивных способностей ребенка (длится 4-8 часов).
В некоторых клиниках для более точной постановки диагноза, определения типа эпилепсии у ребенка и области (областей) поражения назначают также:
Узнайте больше информации о диагностике и методах лечения эпилепсии у детей обратившись к врачам-координаторам международной медицинской платформы MediGlobus. Оставляйте свою заявку – мы свяжемся с Вами в кратчайшие сроки.
Оставляйте свою заявку – мы свяжемся с Вами в кратчайшие сроки.
ПОЛУЧИТЬ БЕСПЛАТНУЮ КОНСУЛЬТАЦИЮ
КАК ЛЕЧИТЬ ЭПИЛЕПСИЮ У ДЕТЕЙ?
Продолжающиеся приступы могут повлиять на то, как работает мозг ребенка. Важно прекратить эпилептические приступы, прежде чем они окажут негативное влияние на общее развитие. Если затянуть с лечением, контролировать состояние ребенка станет сложнее. При частых приступах возможны изменения в когнитивном, моторном и психосоциальном развитии, включая проблемы с поведением, трудности с вниманием и концентрацией и обучением.
К счастью, примерно 70% детей помогает медикаментозная терапия. Однако важно понимать, что практически 80% детей с эпилепсией живут в странах с низким или средним уровнем дохода, где государственный доступ к антиэпилептическим лекарствам или их дженерикам обеспечен только на половину. Те пациенты, которые не могут получить лечение на родине, вынуждены ехать за границу.
Медикаментозное лечение эпилепсии предполагает прием 1 препарата, это так называемая монотерапия. Однако если такое лечение не оказывает должного эффекта, препарат комбинируют с другими.
Однако если такое лечение не оказывает должного эффекта, препарат комбинируют с другими.
Примерно 30% детей с эпилепсией противоэпилептические лекарства не помогают. В таком случае рассматривают вариант хирургического лечения эпилепсии.
Развивающийся мозг ребенка гораздо более «пластичен», чем взрослый мозг. Это означает способность других частей мозга брать на себя функции области, которую необходимо подвергнуть резекции (в мозге взрослого человека это невозможно). Именно по этой причине важно провести хирургическое вмешательство как можно раньше. Перед тем как принять окончательное решение о методе лечения, проводится дооперационная оценка. По ее результатам консилиум врачей принимает решение, стоит ли проводить операцию, или же дает рекомендации относительно следующих шагов в лечении (прием другого противоэпилептического препарата, имплантации стимулятора блуждающего нерва или других устройств).
ТИПЫ ХИРУРГИЧЕСКОГО ВМЕШАТЕЛЬСТВА ПРИ ЭПИЛЕПСИИ У РЕБЕНКА
ЛОБЭКТОМИЯ
Предполагает частичное удаление пораженной доли головного мозга. Позволяет примерно в 80% случаев данной болезни полностью избавить ребенка от последующих приступов. Чаще всего операция назначается более взрослым детям и подросткам.
Позволяет примерно в 80% случаев данной болезни полностью избавить ребенка от последующих приступов. Чаще всего операция назначается более взрослым детям и подросткам.
ГЕМИСФЕРЭКТОМИЯ
Удаление одного полушария мозга. Назначают в тяжелых случаях эпилепсии у детей. Проводится до того, как ребенку исполнится 7-8 лет. После операции пациент сутки находится в отделении интенсивной терапии, через 5-10 дней его выписывают.
КАЛЛЕЗОТОМИЯ
Предполагает рассечение мозолистого тела мозга, которое соединяет его два полушария. Позволяет предотвратить распространение патологического процесса, а также снизить частоту возникновения приступов. После операции ребенок сутки пребывает в отделении интенсивной терапии и меньше чем через неделю может вернуться домой. К рискам хирургического вмешательства при эпилепсии относятся инфекция, инсульт, кровотечение, однако в ведущих клиниках мира они составляют менее 5%. Риск смерти составляет менее 1%.
МОЖНО ЛИ ВЫЛЕЧИТЬ ЭПИЛЕПСИЮ У РЕБЕНКА?
Главный вопрос, который беспокоит родителей: лечится ли эпилепсия у детей. Ни один доктор не сможет пообещать вам навсегда вылечить ребенка от эпилепсии. Можно говорить лишь об избавлении ребенка от мучительных приступов на длительное время (стойкая ремиссия) или же полное избавление от патологических симптомов.
Ни один доктор не сможет пообещать вам навсегда вылечить ребенка от эпилепсии. Можно говорить лишь об избавлении ребенка от мучительных приступов на длительное время (стойкая ремиссия) или же полное избавление от патологических симптомов.
Уже через 2-5 лет при условии отсутствия приступов ребенок может прекратить прием лекарственных препаратов без рецидивов в будущем.
Что касается прогноза хирургического лечения эпилепсии, общий уровень успеха будет зависимость от причин приступа, типа эпилепсии и области резекции. При мезиальной височной эпилепсии позитивный результат достигается в 90-95% случаев.
Если патология ограничена одним полушарием и предотвращен риск распространения патологического процесса, результат успеха близится к 100%. Шанс на полное избавление от приступов у пациентов с кортикальной дисплазией равен 50-67%.
Какая самая лучшая клиника по лечению эпилепсии у детей?
Сегодня в топовых клиниках мира добились успеха в области контроля над приступами, улучшения качества жизни ребенка и снижения хирургических рисков. В современных медучреждениях с пациентом работает целая команда врачей, включая неврологов, нейрохирургов, нейропсихологов и нейрорадиологов. Многие родители задаются вопросом, где эффективно лечат эпилепсию именно у детей, ведь ребенок требует особого подхода. Среди лучших клиник мира, отделения которых специализируются на детской эпилепсии, выделяются:
В современных медучреждениях с пациентом работает целая команда врачей, включая неврологов, нейрохирургов, нейропсихологов и нейрорадиологов. Многие родители задаются вопросом, где эффективно лечат эпилепсию именно у детей, ведь ребенок требует особого подхода. Среди лучших клиник мира, отделения которых специализируются на детской эпилепсии, выделяются:
Резюме
Эпилепсия – заболевание мозга, которое вызывает у ребенка судороги. Это одна из самых распространенных патологий нервной системы у детей. Болезнь также может поражать и взрослых людей. Как правило, первые признаки эпилепсии развиваются в возрасте 5-15 лет. Для диагностики эпилепсии используют визуализирующие обследования головного мозга, такие как магнитно-резонансная или компьютерная томографии. Также для постановки диагноза применяют ЭЭГ-видеомониторинг, ПЭТ-КТ, нейропсихологическое тестирование. Основой лечения эпилепсии у детей является медикаментозная терапия. она эффективна у 70% случаев. Обычно, для достижения максимального терапевтического эффекта достаточно одного препарата. Пациентам, которым противоэпилептические препараты не помогают, рекомендуют операцию по имплантации стимулятора блуждающего нерва или других устройств. Некоторым больным показано удаление пораженной части головного мозга. Среди лучших клиник мира, отделения которых специализируются на детской эпилепсии, стоит выделить: больницу Мотол в Чехии, детскую клинику Шнайдер в Германии, клинику Шиба в Израиле, медцентр Текнон в Испании, госпиталь СунЧонХян в Южной Корее, клинику Асклепиос в Германии, а также клиники Мемориал и Лив в Турции.
она эффективна у 70% случаев. Обычно, для достижения максимального терапевтического эффекта достаточно одного препарата. Пациентам, которым противоэпилептические препараты не помогают, рекомендуют операцию по имплантации стимулятора блуждающего нерва или других устройств. Некоторым больным показано удаление пораженной части головного мозга. Среди лучших клиник мира, отделения которых специализируются на детской эпилепсии, стоит выделить: больницу Мотол в Чехии, детскую клинику Шнайдер в Германии, клинику Шиба в Израиле, медцентр Текнон в Испании, госпиталь СунЧонХян в Южной Корее, клинику Асклепиос в Германии, а также клиники Мемориал и Лив в Турции.
Чтобы узнать больше информации о лечении эпилепсии у ребенка, оставьте обращение на сайте. Врач-координатор Mediglobus свяжется с вами.
Записаться на лечение
Доктор Вадим Бережной
Основатель платформы MediGlobus. Медицинский эксперт, Заведующий отделением врачей-координаторов.
Работает в сфере медицинского копирайтинга 2 года. Учится на аспирантуре факультета психологии. Автор нескольких научных публикаций в области клинической психологии. Дополнительно изучает физиологию ЦНС, нейропсихологию и психиатрию. В свободное время изучает практики mindfulness и проводит психологические консультации.
Похожие посты
Стоимость операции по лечении воронкообразной деформации грудной клетки
Читать дальшеЭпилепсия у детей признаки, симптомы, лечение
Среди детских неврологических недугов эпилепсия на третьем месте по распространенности. Наиболее часто она случается у детей до 15 лет.
Среди детских неврологических недугов эпилепсия на третьем месте по распространенности. Наиболее часто она случается у детей до 15 лет.
Эпилепсия у детей — не одна болезнь. Известно более 40 ее форм.
Известно более 40 ее форм.
Признаки эпилепсии у детей
…Ребенок теряет сознание, падает, у него подергиваются конечности. Через несколько минут он приходит в себя, оглушённый, вялый, плохо понимающий, где находится. Этот тип приступа называют генерализованным тонико-клоническим припадком.
Бывают приступы без судорог. Пациент может потерять сознание, но не изменить позы. У детей бывает приступ типа абсанс: ребенок просто перестает реагировать на окружающих в течение 10−20 секунд, при этом он не падает на пол. И таких приступов при абсансной эпилепсии может быть до cотни в день.
Случаются эпилептические приступы в виде вздрагиваний. Или у ребенка подергивается рука или нога, или одновременно рука и нога с одной стороны, но при этом он может и не терять сознание.
Но все они лечатся по определенному общему алгоритму. И диагностика состояний происходит с помощью электроэнцефалограммы. На записи биотоков головного мозга врач видит характерные для эпилепсии показатели.
Если у родителей есть хотя бы малейшее подозрение на то, что у ребенка эпилепсия, нужно срочно идти к неврологу. Постановку диагноза можно облегчить, если записать на телефон видео в момент приступа.
Лечение детской эпилепсии
Родители необоснованно боятся лекарств
В России за последние 20 лет была создана целая система оказания помощи детям с эпилепсией. В поликлиниках и больницах появились специализированные кабинеты, особые отделения, где работают врачи, которые научились эффективно лечить эпилепcию.
Сегодня врачи используют препараты, эффективность которых доказана в авторитетных исследованиях. Порой уже на первой консультации невролог может обещать родителям, что ребенок будет абсолютно здоров через 2−3 года и тогда можно отменить препарат.
Оригинальные патентованные препараты дают хорошие гарантированные результаты лечения эпилепсии у детей. Можно начинать лечение и с дженериков. Но если пациент получает оригинальный препарат, и у него ремиссия, его опасно переводить на дженерик. Лечение может быть не столь эффективным, если и заменить один дженерик на другой.
Лечение может быть не столь эффективным, если и заменить один дженерик на другой.
Чем быстрее пойдет ребёнок к врачу и чем скорее начать лечение, тем лучше будет результат, поскольку каждый приступ «готовит дорожку» следующему.
К сожалению, подростки не соблюдают дозировку — выбрасывают таблетки или принимали лекарства неправильно. Согласитесь, систематический прием препарата по крайне мере 2 раза в день в течение нескольких лет – дело непростое. Поэтому так важен родительский контроль, доверительный разговор врача с подростком.
Конечно, препараты обладают побочными реакциям, но случаются они очень редко. Тем не менее даже мизерный шанс пугает родителей, – говорит Елена Белоусова, руководитель отдела психоневрологии и эпилептологии НИИ педиатрии при РНИМУ им.Пирогова. – Врачу приходится объяснять, что серьезные побочные эффекты бывают лишь в группе риска. А контроль за приемом и точная дозировка обезопасят ребенка полностью.
Но, к сожалению, 30% случаев не поддаются лекарственной терапии. Тогда можно хирургически удалить эпилептический фокус или применить кетогенную диету или гормональную терапию или имплантировать стимулятор блуждающего нерва. Кроме того, сейчас появилась возможность хирургического лечения при других ситуациях, ведь эпилепсия может быть и при опухоли головного мозга, при каком-то нарушении его развития.
Тогда можно хирургически удалить эпилептический фокус или применить кетогенную диету или гормональную терапию или имплантировать стимулятор блуждающего нерва. Кроме того, сейчас появилась возможность хирургического лечения при других ситуациях, ведь эпилепсия может быть и при опухоли головного мозга, при каком-то нарушении его развития.
Такой же, как все
Пациент с эпилепсией может вести нормальный образ жизни. Если по своему интеллекту ребенок может учиться среди сверстников, он должен посещать обычную школу. Если просмотр телевидения не провоцирует у пациента приступы, пусть работает на компьютере. Если физические нагрузки не вызывают эпилептического приступа, их не надо ограничивать и пусть ребенок вместе с одноклассниками занимается в спортзале.
Конечно, родители не торопятся раскрывать тайну, что их ребенок страдает эпилепсией. Ведь часто уже через неделю-две после первого приема препарата у пациента проходят припадки и рецидив маловероятен. Тогда можно не рассказывать окружающим о проблеме. Но если приступы будут повторяться, лучше все же предупредить учителей и друзей ребёнка о болезни, чтобы окружающие помогли ребенку во время приступа.
Но если приступы будут повторяться, лучше все же предупредить учителей и друзей ребёнка о болезни, чтобы окружающие помогли ребенку во время приступа.
Причины эпилепсии у детей
Чаще всего она вызвана повреждением мозга после травмы и гипоксии (нехватки кислорода) у новорожденных. Случаются и генетические эпилепсии, иногда они протекают в тяжелой форме и плохо поддаются терапии. Но их процент незначительный. Женщина, страдающая эпилепсией и принимающая соответствующие препараты, в 97% случаев рожает ребенка, не пораженного недугом.
Но примерно 25% судорог – это вообще не эпилепсия, хотя человек теряет сознание, появляются конвульсии. Поэтому первое, с чего врач начинает – разбирается, эпилепсия у человека или нет. И затем назначает лечение.
Эпилепсия у детей — признаки, причины, симптомы, лечение и профилактика
Причины
Одной из причин заболевания являются отклонения развития мозга, в котором механизмы возбуждения превосходят процессы торможения. Зачастую пораженные (эпилептические) нейроны и очаги их сосредоточения возникают в силу приобретенных или наследственных факторов.
Зачастую пораженные (эпилептические) нейроны и очаги их сосредоточения возникают в силу приобретенных или наследственных факторов.
В случае генетической предрасположенности нейронные мембраны (отвечают за возбуждение/торможение) нестабильны, а баланс передачи электронных импульсов между отдельными клетками-нейронами нарушен. В одном из десяти случаев ребенок получает заболевание в наследство от родителей.
Наследственные нарушения обмена веществ, болезнь Дауна, нейрокожные синдромы также способны приводить к эпилепсии.
Нередко механизмы возникновения болезни восходят к периоду пребывания в утробе матери, а также к моменту рождения. Спровоцировать патологические изменения могут токсикозы у беременных, недостаточное снабжение плода кислородом, родовые травмы головы, желтуха у новорожденных.
Почвой для заболевания также иногда становятся врожденные мозговые дефекты, менингит, арахноидит, энцефалит, черепно-мозговые травмы, осложнение сепсиса, гриппа, пневмонии. Около трети больных детским церебральным параличом также страдают от эпилептического расстройства.
Симптомы
Симптоматика недуга весьма разнообразна в связи с существованием множества форм патологии, а также большим числом разновидностей припадков.
Предвещают приступ головные боли, чувство страха, раздражительность. Пациент временами испытывает ряд изменений в визуальном, слуховом, вкусовом и обонятельном восприятии мира.
При генерализованном приступе ребенок неожиданно падает, кричит или стонет, теряет сознание. В течение нескольких секунд мышцы напрягаются, голова запрокидывается, челюсти крепко смыкаются, лицо приобретает синюшный оттенок, зрачки расширяются, ноги вытягиваются, руки сжимаются в локтях. Далее начинаются судороги, которые длятся около полутора минут. Человек шумно дышит, появляется пена изо рта, есть опасность прикусить язык, возможно неконтролируемое опорожнение мочевого пузыря и кишечника. Когда судороги проходят, пациенты чаще всего не откликаются на окружающих, проваливаются в сон, а после него ничего не помнят.
Случаются также малые припадки: у больного на 5–30 секунд отключается восприятие действительности, взгляд замирает. Спустя это время человек приходит в себя и не помнит о происшествии, может продолжать прерванное дело. При более сложном сценарии наблюдаются мышечные вздрагивания, глазные яблоки закатываются, искажается выражение лица, оно бледнеет или краснеет, возможно активное потоотделение.
Если речь идет о локальных нарушениях, то у человека возникают нестандартные вкусовые, слуховые и зрительные ощущения, головная боль, тахикардия, тошнота и др.
При продолжительном течении болезни у многих детей начинают отмечаться психологические изменения — проблемы с обучением, поведенческие расстройства, иногда ухудшение интеллектуальных способностей.
Что такое фиолетовый день? Интервью ко дню больных эпилепсией
Что такое фиолетовый день? Интервью ко дню больных эпилепсией
На вопросы ответила заведующая кафедрой неврологии, нейрохирургии и медицинской генетики, д.м.н., профессор, главный внештатный детский специалист Минздрава России по неврологии, заслуженный деятель науки РФ, Валентина Ивановна Гузева.
— 26 марта, День больных эпилепсией, по-другому называют фиолетовым днём. Правда ли, что фиолетовый цвет (цвет лаванды) благотворно влияет на нервную систему больных эпилепсией и снижает их тревожность?
Этот праздник придумала в 2008 году канадская девочка Кессиди Меган, которая с ранних лет болела эпилепсией и успела прочувствовать негативное отношение к себе ровесников и взрослых. Она рассказала окружающим о болезни и объяснила, что ничего страшного в ней нет. Спустя год ее инициативу поддержали многие студенты, политики, общественные организации. Постепенно празднование распространилось по всему миру. Символ праздника – фиолетовый (лавандовый) цвет. Известно, что он действительно успокаивающе действует на нервную систему, снижает тревожное чувство.
— С чем связано возникновение заболевания? Можно ли его избежать?
Причинами развития эпилепсии в детском возрасте могут быть наследственные заболевания, аномалии развития головного мозга, повреждения головного мозга вследствие кислородного голодания при рождении, травмы, инфекции центральной нервной системы, метаболические и иммунные нарушения. В ряде случаев выявляются гены, отвечающие за развитие некоторых форм эпилепсии, передающихся по наследству. У части пациентов причина заболевания остается неуточнённой.
— На какие симптомы заболевания необходимо обратить внимание родителям маленького ребёнка?
Известно более 40 форм эпилепсии у детей, которые очень разнообразны в своих проявлениях. Фокальные приступы у ребенка могут быть в виде неконтролируемых движений мышц лица, конечностей (подергивания, вытягивания), туловища, иногда отсутствует контроль над речью в течение определенного времени. Во время приступа с чувствительными проявлениями у ребенка возникают ощущения покалывания, онемения, ползания мурашек в частях тела.
Когда приступы сопровождаются галлюцинациями, дети ощущают то, чего нет на самом деле – слышат звуки, видят вспышки света, звездочки перед глазами, чувствуют несуществующие запахи.
Вегетативные приступы проявляются непрятными ощущениями в области живота, побледнением, потливостью, покраснением кожи, расширением зрачков, головокружением.
Фокальные приступы часто начинаются с различных кратковременных ощущений — ауры и могут сопровождаться нарушением сознания.
Среди генерализованных приступов, кроме тонико-клонических, особое внимание следует уделить абсансам, так как эти приступы могут быть очень короткие и долгое время оставаться незаметными для окружающих и родственников. Абсансы – это вид приступа, который выражается остановкой взора с отсутствием или минимальным двигательными проявлениями, бесцельным блужданием, когда ребенок не отвечает на вопросы, дезориентирован в пространстве, а после приступа может не вспомнить о произшедшем.
Миоклонические приступы характеризуются неожиданными короткими молниеносными насильственными подергиваниями различных групп мышц при сохраненном сознании. Больные нередко жалуются, что роняют предметы из рук или непроизвольно отбрасывают их в стороны. Миоклонических приступов ребенок может описывать как внезапный удар под колени, сопровождающийся приседанием или падением.
Атонические приступы обычно кратковременные и проявляются как внезапное падение ребенка, обмякание. Способность стояния и ходьбы быстро восстанавливается.
— Можно ли избавиться от эпилепсии раз и навсегда? Какие существуют методики лечения?
Основным методом лечения эпилепсии является ежедневный, регулярный прием лекарственных препаратов, которые объединены в группу антиэпилептических средств.
Пациенты и их родные часто обеспокоены длительностью приема антиэпилептических препаратов и самой возможностью выздоровления. Международной противоэпилептической лигой определены критерии постепенной отмены препаратов в случае успешной терапии, т. е. при разрешении эпилепсии. В эпилептологии разрешение эпилепсии констатируют у лиц с зависящим от возраста эпилептическим синдромом при достижении старшего возраста, а также при отсутствии эпилептических приступов в последние 10 лет у пациентов, не лечившихся антиэпилептическими препаратами последние 5 лет. «Разрешение эпилепсии» не идентично «ремиссии» или «излечению».
У части больных эпилептические приступы возникают реже, но сохраняются даже при лечении современными препаратами. В таких случаях подбирается минимальная эффективная дозировка лекарства, при лечении которой не возникают осложнения и побочные действия. Всемирная организация здравоохранения отнесла эпилепсию к потенциально излечимым заболеваниям. Это означает, что из 25–30% пациентов с сохраняющимися приступами только у 10% больных не удается значимо повлиять на частоту и интенсивность приступов, в остальных же 15–25% случаев приступы возникают достоверно реже и/или становятся более легкими, качество жизни этих пациентов существенно улучшается. При неэффективности медикаментозного и нейрохирургического лечения существует надежда на разработку более эффективных антиэпилептических средств с новым механизмом действия и альтернативных методов терапии.
— Есть ли у вас какие-то новые разработки методов лечения?
В последние годы благодаря применению современных антиэпилептическихт препаратов многие формы эпилепсии стали излечимы. Однако имеются случаи при которых вылечить заболевание не удается и/или применение некоторых препаратов вызывает непереносимые побочные эффекты и их приходится отменять. Это диктует необходимость поиска новых высокоэффективных антиэпилептических препаратов, которые будут удовлетворять основным требованям: широкий спектр действия, высокая эффективность, низкий риск возникновения побочных эффектов. При неэффективности лекарственного лечения применяются нейрохирургические методы лечения. Решение о необходимости нейрохирургического вмешательства принимается коллегиально детскими неврологами, нейрохирургами и психологами, с оценкой рисков и ожидаемой эффективности лечения. Стимуляция блуждающего нерва применяется пациентам, у которых не эффективны другие методы лечения. Этот метод способствует уменьшению частоты и продолжительности приступов. Однако, к сожалению, стимуляция вагуса подходит не всем пациентам и трудно предугадать ее эффективность.
— Какие факторы могут спровоцировать эпилептический припадок?
Недосыпание может являться провоцирующим фактором эпилептического приступа. Примерно у 1% людей, обладающих повышенной чувствительностью к действию света, просматривается связь приступов с просмотром телепередач, поэтому количество проводимого перед телевизором времени следует ограничить, а в отдельных случаях вообще исключить данные виды нагрузок, когда связь между просмотром телепередач, особенно с перемежающейся сменой ярких цветовых характеристик и приступом, очевидна. Рекомендуется закрывать глаза при просмотре калейдоскопических съемок, вспышек, мелькающих картинок. Приступы могут спровоцировать стробоскопические, мерцающие яркие блики в затемненном помещении. Кроме того, усталость и алкоголь, видеоигры, работа с компьютером и гаджетами могут также способствовать возникновению приступов. Следует избегать возбуждающих и энергетических напитков. Длительные физические нагрузки и серьезные травмы являются фактором риска активизации эпилептической активности. Не рекомендуются все физические нагрузки, требующие форсированного дыхания, тем более длительного.
— Куда могут обратиться за помощью, получением необходимой информации о болезни и поддержкой родители детей, больных эпилепсией?
Прежде всего необходимо обратиться к детскому неврологу по месту жительства, стационарная и консультативная помощь оказывается также в детских больницах, консультативных центрах, в том числе и в Педиатрическом университете. Имеются общественные организации и ассоциации по борьбе с эпилепсией:
1. Международная противоэпилептическая лига (International League Against Epilepsy, ILAE)
https://www.ilae.org
2. Всемирная организация здравоохранения (World Health Оrganization) https://www.who.int/ru
3. Всероссийский благотворительный фонд «Содружество»
All Russian Charity Foundation “Sodruzhestvo”
Address: Leningradskoye Shosse 114‐57, Moscow 125445, Russia.
Telephone: +79 161 421 898
Email: [email protected];
Email: [email protected];
Website: www.epileptologhelp.ru
Contact: Dr Marina Dorofeeva
4. Ассоциация врачей-эпилептологов и пациентов
Association of Doctors-Epileptologists and Patients
IBE Associate Chapter
Address: Ivana Babushkina st. 3-254, Moscow 117292, Russia.
Telephone: +7 916 616 09 58
Email: [email protected]
Email: [email protected]
Website: www.epilepsy.medi.ru
Website: http://www.epilepsia365.ru/
Contact: Contact: Prof. Kira Voronkova
И другие общественные ассоциации по борьбе с эпилепсией.
— Какую первую медицинскую помощь нужно оказать ребёнку, у которого случился эпилептический припадок? Что делать категорически запрещено?
— Что нужно знать об общении с больным эпилепсией?
Ответственность за гармоничное развитие личности ребенка с эпилепсией в большей степени лежит на родителях. Нередко тревога за судьбу ребенка и постоянное ожидание приступа приводит к ошибкам в его воспитании. Попытки создать ребенку чрезмерно благоприятные условия существования и ограничения его контактов со сверстниками могут вызывать у ребенка чувство неполноценности и нарушение социализации в коллективе. Отсутствие обязанностей, нетребовательность к поведению ребенка замедляют развитие и приводят к инфантилизму личности. Няня, воспитатель детского дошкольного учреждения, учитель в школе, а также любой другой человек, несущий в определенные моменты времени ответственность за ребенка, должны быть проинформированы о вероятности появления приступов. Очень важно, чтобы наблюдающие за ребенком взрослые были детально ознакомлены с основной информацией о приступах, связанных с ними проблемах, а также о необходимых мерах предосторожности и правилах оказания первой помощи. Если есть возможность, то в соответствующем возрасте ребенок должен посещать общеобразовательную школу. Таким образом, оптимизм и гармоническое воспитание являются профилактикой стигматизации, обеспечивают отсутствие обреченности и социальную адаптацию ребенка с эпилепсией.
Дата публикации: 24.03.2020
Эпилепсия у детей, актуальные вопросы
Эпилепсия – тяжелое и одно из наиболее распространенных нервно-психических заболеваний. Уровень распространенности эпилепсии широко варьирует – от 1,5 до 31 на 1000 соответствующего населения (Гузева В. И., 2007; Panayiotopoulos С. Р., 2005; Шнайдер H. A., 2005).
У 70% пациентов эпилепсия дебютирует в детском и подростковом возрасте и по праву считается одним из основных заболеваний педиатрической психоневрологии. Частота эпилептических припадков у детей (отмечаемых хотя бы один раз) составляет 0,5–1%, при этом фебрильные судороги фиксируется и того чаще – 5%. У детей эпилепсия занимает третье место среди хронических недугов после бронхиальной астмы и сахарного диабета. Заболеваемость в детском возрасте – около 30 на 100 000 населения.
Профессор А. С. Петрухин на конференции эпилептологов в 2012 году особо подчеркнул, что в России назрела необходимость принятия консенсуса по лечению симптоматических фокальных эпилепсий (СФЭ), включая педиатрическую составляющую. Лишь у 60–70% пациентов с эпилепсией удается добиться контроля над приступами. Часто контроль над приступами достигается ценой ухудшения качества жизни с нарушением социальной адаптации. Необходимо искать баланс между эффективностью терапии (может быть, не всегда с полным подавлением приступов) и ее переносимостью.
Эпилепсия представляет собой хроническое заболевание головного мозга, характеризующееся повторными непровоцируемыми приступами нарушений двигательных, чувствительных, вегетативных, мыслительных или психических функций, возникающих вследствие чрезмерных нейронных разрядов.
Накопленный опыт клинического лечения, введение в медицинскую практику новых технологий и техник исследований (нейровизуализационный метод, мониторинг с помощью ЭЭГ и т. д.), а также развитие ряда наук (например, молекулярной генетики) выявили наличие огромного количества специальных эпилептических форм, которые отличаются собственным прогнозом, протеканием и клиникой. Это обуславливает необходимость точной диагностики формы заболевания. В настоящее время возможности исследований с целью нейровизуализации постоянно расширяются (к примеру, позитронно-эмиссионная томография), что позволяет предположить, что в разряд симптоматических уже совсем скоро будут переведены многие криптогенные виды эпилепсии.
Классификация эпилепсий, эпилептических синдромов и ассоциированных с приступами заболеваний была принята Международной лигой по борьбе с эпилепсией в октябре 1989 года в Нью-Дели и в настоящее время является общепринятой для эпилептологов всего мира.
Классификация эпилептических синдромов базируется на следующих принципах:
1. Принцип локализации:
· локализационно обусловленные (фокальные, локальные, парциальные) формы эпилепсии;
· генерализованные формы;
· формы, имеющие черты как парциальных, так и генерализованных.
2. Принцип этиологии:
· симптоматические,
· криптогенные,
· идиопатические.
3. Возраст дебюта приступов:
· формы новорожденных,
· младенческие,
· детские,
· юношеские,
· у взрослых.
4. Основной вид приступов, определяющий клиническую картину синдрома:
· абсансы,
· миоклонические абсансы,
· инфантильные спазмы и др.
5. Особенности течения и прогноза:
· доброкачественные,
· тяжелые (злокачественные).
В Санкт-Петербурге около 50 детей заболевают ежегодно, около 4000 детей наблюдаются в настоящее время. Точных статистических данных о заболеваемости детей эпилепсией в Санкт-Петербурге нет, так как, во-первых, эпилепсию лечат различные специалисты: неврологи, эпилептологи, психиатры, врачи общего профиля; во-вторых, эпилепсию лечат в различных государственных и коммерческих клиниках, где не всегда ведутся статистические отчеты и не всегда прослеживается эффективность назначенной терапии на протяжении хотя бы 5 лет. Отсутствие достоверных эпидемиологических данных о больных эпилепсией детях является помехой для перспективного планирования оказания им диагностической и лечебной помощи.
Около 30% больных детей страдают формами эпилепсии, резистентными к медикаментозному лечению. С течением времени эпилепсия может приводить к изменениям в поведении пациента, его социальном взаимодействии. Эти изменения могут стать необратимыми, что также диктует необходимость более раннего хирургического лечения резистентных случаев. У многих пациентов с тяжелой рефрактерной эпилепсией наблюдаются задержка неврологического развития, нарушения психосоциальной адаптации. В связи с этим пациенты с медикаментозно-резистентной эпилепсией должны быть направлены на обследование в центр хирургического лечения эпилепсии на ранних этапах заболевания. Большинство из них являются кандидатами на хирургическое лечение и следовательно нуждаются в предхирургическом обследовании. С целью предхирургического обследования и хирургического лечения в НИИ им Н. Н. Бурденко имеют возможность госпитализироваться в год только 8–12 детей из Санкт-Петербурга. Значительное число больных своевременно не могут получить хирургическое лечение либо направляются на лечение в зарубежные клиники. Не разработана система реабилитационных мероприятий для больных эпилепсией, в том числе и после оперативного лечения.
В настоящее время в Санкт-Петербурге отсутствует систематизированное оказание медицинской помощи детям, больным эпилепсией, нет единых стандартов, не отработаны потоки госпитализации пациентов, как с первичными проявлениями заболевания, так и с медикаментозно-резистентными формами. Нет единой базы регистрации больных эпилепсией детей. Пациенты обращаются в разные клиники, которые имеют разный уровень диагностических возможностей и где имеются существенные различия в подходах к лечению детской эпилепсии и ее прогнозу. Кроме этого, многочисленные клинические «маски» медикаментозно-резистентной эпилепсии, часто встречающиеся в клинической практике, могут вызывать диагностические затруднения.
По мировым стандартам оказание помощи больным эпилепсией имеет несколько компонентов.
Первый компонент – диагностический. Постановка правильного диагноза имеет решающее значение. Успех лечения эпилепсии во многом определяется точностью синдромологической диагностики.
Второй компонент – медикаментозное лечение. В настоящее время выработаны общепринятые международные стандарты по лечению эпилепсии, которые необходимо соблюдать для повышения эффективности лечения и улучшения качества жизни пациентов.
Третий компонент – хирургическое лечение медикаментозно-резистентных форм эпилепсии после предхирургического обследования. Хирургические методы лечения включают имплантацию нейрокибернетической системы – вагусного стимулятора, стереотаксическое лечение, классическое нейрохирургическое лечение эпилепсии.
Четвертый компонент – социально-психологическая реабилитация больных и интеграция их в общественную жизнь.
Пятый компонент – развитие научных исследований в области эпилептологии и внедрение научных достижений в клиническую практику.
Эффективное лечение и повышение качества жизни больного невозможно при выпадении хотя бы одного из этих компонентов.
По литературным данным и нашему опыту можно выделить основные проблемы в ведении больных эпилепсией.
· Отсутствие достоверных эпидемиологических данных о детях, больных эпилепсией.
· Малая эффективность эпилептической диагностики, приводящая к неверной идентификации формы приступа, что является частым явлением в медицинских неспециализированных учреждениях. Это, естественно, влечет за собой неправильное лечение, обладающее низким эффектом.
· Отсутствие алгоритмов направлений на консультацию/госпитализацию пациентов как с первичными проявлениями заболевания, так и медикаментозно-резистентными формами.
· Отсутствие как таковых единых стандартов диагностики и терапии заболевания.
· Низкая доступность современных высокотехнологичных методов предхирургического обследования и хирургического лечения эпилепсии.
· Назначение лечения без учета наличия у пациента различных патологий соматического характера.
· Отсутствие преемственности в ведении пациента (невролог, нейрохирург, психиатр, психолог, педиатр и др.)
· Отсутствие социально-психологических программ, направленных на реабилитационные мероприятия больных, в том числе школ для пациентов с эпилепсией.
· Низкое качество консультирования родителей и детей старшего возраста по приверженности терапии, что нередко приводит к нарушению режимов приема препаратов, прекращению медикаментозной терапии.
Только решение данных вопросов даст возможность поднять на качественно новый уровень диагностику, лечение и качество жизни пациентов, страдающих эпилепсией, что в особенности является важным для больных детского возраста. Ведь неэффективная терапия становится причиной их болезни и во взрослой жизни. В результате этого часты случаи получения ими инвалидности, что вызывает экономические и социальные проблемы не только для больных эпилепсией и членов их семей, но для государства.
У детей при эпилепсии как инвалидизирующем заболевании нарушены основные параметры здоровья: физическое страдание доставляют припадки и связанные с ними осложнения; психическое – дефекты познавательной деятельности, эмоционально-волевой сферы и личностного развития; социальное – дезадаптация, вызванная изоляцией от общественных институтов развития и познания. Эпилепсия является причиной возникновения наиболее тяжелых психических расстройств детского возраста, которые отмечаются у ¾ детей и подростков, страдающих этим заболеванием, и даже при отсутствии приступов являются одной из главной причин их социальной дезадаптации и последующей инвалидизации. При этом особенностью заболевания является то, что социальная дезадаптация усугубляет как нарушения формирования учебной деятельности и психического развития, так и течение приступов. Исходя из этого, в программу реабилитации детей с эпилепсией наряду с лечением необходимо включение психолого-педагогической и социальной коррекционной работы.
Особое значение мы придаем психокоррекционной работе с семьями больных эпилепсией. Будет проводиться консультативная работа с родителями, направленная на психологическую поддержку, повышение самооценки ребенка.
Важной составляющей реабилитационных мероприятий является формирование приверженности терапии эпилепсии как родителей, так и детей старшего возраста, чему будет уделяться большое внимание.
Судороги у детей — проблемы со здоровьем детей
Когда у ребенка судороги, родители или другие лица, осуществляющие уход, должны сделать следующее, чтобы попытаться защитить ребенка от вреда:
Уложите ребенка набок.
Не подпускайте ребенка к потенциальным опасностям (например, лестницам или острым предметам).
Ничего не кладите ребенку в рот и не пытайтесь удерживать его за язык.
После окончания припадка родители или другие лица, осуществляющие уход, должны сделать следующее:
Лихорадку можно снизить, введя ребенку парацетамол в виде суппозитория, помещенного в прямую кишку, если ребенок без сознания или слишком мал, чтобы принимать наркотики через рот или через рот. прием парацетамола или ибупрофена внутрь, если ребенок находится в сознании.Также следует снять теплую одежду.
Скорую помощь следует вызывать в следующих случаях:
Это первый припадок у ребенка.
Припадок длится более 5 минут.
Ребенок получил травму во время припадка или ему трудно дышать после припадка.
Другой захват происходит немедленно.
Врачи обычно назначают препараты для прекращения припадка, который длится 5 минут и более, для предотвращения эпилептического статуса.Лекарства для прекращения судорог включают седативный лоразепам или противосудорожные препараты фенобарбитал, фосфенитоин или леветирацетам, вводимые в вену (внутривенно). Если лекарство невозможно ввести внутривенно, можно нанести гель диазепама на прямую кишку или ввести жидкость мидазолама в нос (интраназально). Диазепам и мидазолам — седативные средства, подобные лоразепаму, которые могут помочь остановить судороги. Дети, получавшие эти препараты или страдающие эпилептическим статусом, находятся под тщательным наблюдением на предмет проблем с дыханием и артериальным давлением.
Если у детей продолжаются судороги после лечения причины, им внутривенно вводят противосудорожные препараты. Затем за ними внимательно наблюдают, чтобы проверить возможные побочные эффекты, такие как замедленное дыхание.
Если припадки контролируются противосудорожными препаратами, их можно остановить до выписки детей из яслей или больницы. Прекращение приема противосудорожных препаратов зависит от причины припадков, их тяжести и результатов ЭЭГ.
Неврология | Типы припадков у детей
Существует несколько типов судорог у детей. Приступы у детей можно разделить на два основных типа: очаговые и генерализованные:
Фокусные припадки
Фокальные припадки у детей возникают, когда нарушение электрической функции головного мозга возникает в одной или нескольких областях одной стороны мозга. Очаговые припадки также можно назвать парциальными припадками. При фокальных припадках, особенно при сложных очаговых припадках, у ребенка может появиться аура до того, как припадок произойдет. Аура — это странное ощущение, состоящее из изменений зрения, нарушений слуха или изменений обоняния.Следует помнить о двух подтипах фокальных припадков.
Простые фокальные припадки у детей обычно длятся менее одной минуты. У ребенка могут проявляться разные симптомы в зависимости от того, какая область мозга поражена. Если аномальная электрическая функция мозга находится в затылочной доле (задняя часть мозга, отвечающая за зрение), зрение ребенка может измениться. Чаще поражаются мышцы ребенка. Судорожная активность ограничивается изолированной группой мышц, например пальцами, или более крупными мышцами рук и ног.При таком припадке не теряется сознание. Ребенок также может почувствовать потливость, тошноту или побледнеть.
Сложные фокальные припадки у детей обычно возникают в височной доле мозга, области мозга, которая контролирует эмоции и функцию памяти. Этот припадок обычно длится от одной до двух минут. Во время этих припадков обычно теряется сознание, и ребенок может вести себя по-разному. Эти формы поведения могут варьироваться от рвоты, чмокания губ, бега, крика, плача и / или смеха.Когда ребенок приходит в сознание, он может жаловаться на усталость или сонливость после приступа. Это называется постиктальным периодом.
Обобщенные изъятия
Генерализованные педиатрические судороги поражают оба полушария головного мозга. После приступа наблюдается потеря сознания и постиктальное состояние. Существует несколько подтипов генерализованных припадков, каждый из которых встречается в разном подростковом возрасте и протекает с разными симптомами.
Отсутствие изъятий
Педиатрические абсансные припадки (также называемые малыми припадками) характеризуются кратковременным изменением состояния сознания и эпизодами пристального взгляда.Обычно осанка ребенка сохраняется во время припадка. Рот или лицо могут шевелиться, глаза могут мигать. Припадок обычно длится не более 30 секунд. Когда припадок закончился, ребенок может не вспомнить, что только что произошло, и может продолжать свои дела, как будто ничего не произошло. Эти припадки могут происходить несколько раз в день. Этот тип припадка иногда ошибочно принимают за проблему с обучением или поведенческую проблему. Абсансные припадки почти всегда начинаются в возрасте от 4 до 12 лет.
Атонические припадки
При атонических припадках у детей (также называемых дроп-атаками) происходит внезапная потеря мышечного тонуса, и ребенок может упасть из положения стоя или внезапно уронить голову. Во время припадка ребенок вялый и не реагирует.
Генерализованные тонико-клонические припадки
Этот припадок (GTC или также называемый grand mal seizures) характеризуется пятью различными фазами, которые происходят у ребенка. Тело, руки и ноги будут сгибаться (сокращаться), вытягиваться (выпрямляться), тремор (встряхивание), клонический период (сокращение и расслабление мышц), за которым следует постиктальный период.В постиктальный период ребенок может быть сонным, у него могут быть проблемы со зрением или речью, а также сильная головная боль, усталость или ломота в теле.
Миоклонические припадки
Этот тип припадка относится к быстрым движениям или резким подергиваниям группы мышц. Эти припадки, как правило, возникают группами, то есть они могут происходить несколько раз в день или несколько дней подряд.
Детские спазмы
Этот редкий тип судорожного расстройства возникает у младенцев в возрасте до шести месяцев.Этот приступ часто возникает, когда ребенок просыпается или пытается заснуть. У младенца обычно бывают короткие периоды движения шеи, туловища или ног, которые длятся несколько секунд. У младенцев могут быть сотни таких припадков в день. Это может быть серьезной проблемой и иметь долгосрочные осложнения.
Фебрильные изъятия
Приступы с лихорадкой у детей связаны с лихорадкой. Эти припадки чаще наблюдаются у детей в возрасте от 6 месяцев до 5 лет, и этот тип припадков может иметь семейный анамнез.Лихорадочные припадки, которые длятся менее 15 минут, называются «простыми» и обычно не имеют долгосрочных неврологических эффектов. Припадки продолжительностью более 15 минут называются «сложными», и у ребенка могут наблюдаться долговременные неврологические изменения.
Информация о здоровье детей: эпилепсия
Эпилепсия — это заболевание головного мозга, которое приводит к повторным припадкам (ранее называвшимся припадками). Примерно один из 200 детей страдает эпилепсией. Во время припадков в головном мозге наблюдается аномальная чрезмерная электрическая активность, и это заставляет человека судороги (подергивание мышц), падение или странное поведение (например,грамм. смотреть в пространство, не отвечать, когда с вами говорят).
У каждого 20-го ребенка в детстве будет хотя бы один припадок — часто фебрильные судороги, которые связаны с высокой температурой. Однократный припадок, фебрильные судороги и припадки при острых заболеваниях не рассматриваются. эпилепсия. Менее чем у пяти процентов детей с фебрильными судорогами развивается эпилепсия. См. Наш информационный бюллетень «Фебрильные судороги».
Эпилептические припадки обычно не опасны.Однако человек рискует получить травму, если он находится в опасной среде, когда происходит припадок, например, если он находится в бассейне, управляет автомобилем или поднимается по лестнице. Дети с эпилепсией обычно могут вести нормальный и активный образ жизни, но им необходимо проявлять осторожность при определенных занятиях, например, плавании.
Признаки и симптомы эпилепсии
Симптомы эпилептических припадков могут сильно различаться и зависят от того, какие участки мозга поражены.Если у вашего ребенка эпилепсия, у него может быть:
- Сенсорные расстройства — покалывание; онемение; изменение того, что они видят, слышат или обоняют; или необычные чувства, которые вашему ребенку может быть трудно описать.
- Аномальные движения — вялые, скованные или судорожные движения или позы, которые могут возникать с потерей сознания и поверхностным или шумным дыханием.
- Аномальное поведение — запутанные или автоматические движения, такие как ковыряние в одежде, жевание и глотание; или показаться испуганным.
Когда обращаться к врачу
Если у вашего ребенка первый приступ, немедленно вызовите скорую помощь . Ваш ребенок может быть направлен к специалисту. Важно, чтобы детский врач правильно диагностировал и лечил эпилепсию вашего ребенка. (педиатр) с опытом работы в области эпилепсии или врачом, специализирующимся на детских заболеваниях головного мозга (детский невролог).
Что вызывает эпилепсию?
У большинства детей причина эпилепсии неизвестна.Эпилепсия иногда передается по наследству, что указывает на то, что генетика играет определенную роль. Иногда у детей развивается эпилепсия после тяжелой черепно-мозговой травмы, инсульта или инфекции головного мозга. Эпилепсия также может быть результатом порока развития головного мозга или доброкачественной (незлокачественной) опухоли, которая может присутствовать с рождения.
Виды припадков
Существует много различных типов приступов, но в целом их можно разделить на две основные группы: приступы с очаговым началом и приступы с генерализованным началом.
Очаговые приступы
Фокальные приступы возникают, когда судорожная активность начинается на одной стороне мозга. При фокальном приступе ваш ребенок может просто смотреть в пространство и не реагировать. Если есть судороги, они могут затронуть только одну сторону тела.
Фокальные приступы с пониженной осведомленностью врачи могут называть комплексными парциальными или фокальными дискогнитивными припадками.
Генерализованные приступы
Генерализованные приступы приступа возникают, когда судорожная активность начинается сразу на обоих полушариях мозга.Это всегда влияет на сознание и движения ребенка. Существуют различные типы приступов с генерализованным началом, в том числе:
- тонико-клонические припадки — внезапная потеря сознания, когда ребенок обычно падает на землю, с напряжением (тонизирующим), а затем подергиванием (клоническим) мышцами
- приступы отсутствия — ваш ребенок прекратит то, что делает, и потеряет сознание на 5-30 секунд, обычно с пустым взглядом (падения и рывков не бывает)
- миоклонические припадки — внезапные и короткие мышечные подергивания, которые могут затрагивать все тело или только отдельные конечности или группы мышц (например,грамм. оружие)
- атонические припадки — внезапная потеря мышечного тонуса, которая может включать только опускание головы вперед, но может вызвать внезапное коллапс и падение
- тонические припадки — генерализованное скованность мышц, продолжительностью от 1 до 10 секунд, из-за которой ребенок может упасть на землю.
Иногда очаговые приступы могут распространяться на другую половину мозга и становиться «вторично генерализованными», что выглядит как тонико-клонический приступ.
Детские спазмы
Инфантильные спазмы — это особый тип приступа, имеющий как очаговые, так и генерализованные признаки. Они часто начинаются в возрасте от трех до шести месяцев и проявляются в виде коротких жестких движений продолжительностью от одной до двух секунд каждое. Спазмы могут поражать все тело
или только голова или часть лица. Спазмы обычно повторяются каждые несколько секунд в так называемом кластере, и младенец обычно восстанавливается или расслабляется между каждым спазмом. Группы спазмов часто возникают после пробуждения от сна.
Как диагностируется эпилепсия?
У большинства детей с одним приступом эпилепсия не диагностируется.
Чтобы поставить правильный диагноз, педиатру или детскому неврологу вашего ребенка потребуется подробное описание приступов, истории болезни, развития, обучения и поведения вашего ребенка.
Видеозапись припадков вашего ребенка очень полезна, если припадки случаются часто или предсказуемы. То, что происходит во время припадка, позволяет врачам узнать, какие участки мозга задействованы.
Тесты
Некоторым детям необходимы специальные тесты. Врач вашего ребенка расскажет вам о следующих тестах, если они понадобятся.
- Анализы крови — для проверки уровня сахара и соли в крови вашего ребенка.
- ЭЭГ — для регистрации электрической активности мозговых волн. Смотрите наш информационный бюллетень Электроэнцефалография (ЭЭГ).
- Видео-ЭЭГ-мониторинг — это длительная ЭЭГ, проводимая в больнице для регистрации судорожной активности. См. Информационный бюллетень Видео-мониторинг ЭЭГ (ВЭМ).
- МРТ — для получения снимков головного мозга. Смотрите наш информационный бюллетень МРТ.
Лечение эпилепсии
Врач вашего ребенка поможет вам подготовить план ведения эпилепсии, в котором подробно описывается, что происходит во время припадков у вашего ребенка, как поддержать вашего ребенка во время припадка, а также о любых экстренных процедурах или лекарствах. Все воспитатели, учителя и семья у участников должна быть копия плана лечения эпилепсии вашего ребенка, и они должны быть довольны всеми аспектами ухода за ними.
Лекарства
Если у вашего ребенка повторяющиеся приступы или он находится в группе высокого риска, ваш врач может назначить противоэпилептические препараты, чтобы предотвратить дальнейшие приступы. Есть много разных лекарств, используемых от эпилепсии. Назначенное лекарство будет зависеть от:
- тип припадка у вашего ребенка
- паттерн на ЭЭГ
- как часто бывают припадки
- возраст вашего ребенка
- независимо от того, есть ли у вашего ребенка какие-либо другие проблемы со здоровьем, развитием или поведением.
Лекарства обычно принимают от одного до трех раз в день для предотвращения судорог.
На некоторые противоэпилептические препараты могут влиять другие лекарственные средства или оказывать на них воздействие. Всегда сообщайте своему врачу и фармацевту, какие лекарства принимает ваш ребенок, прежде чем начинать прием любых новых лекарств, включая дополнительные или альтернативные лекарства.
Все лекарства могут вызывать побочные эффекты. Сообщите своему врачу о любых из следующих побочных эффектов, если они возникнут.
- При начале приема противоэпилептических препаратов часто возникают некоторые легкие побочные эффекты, такие как тошнота, боль в животе, головокружение, сонливость, раздражительность или беспокойство.
- При слишком высокой дозе возникают некоторые побочные эффекты, например неустойчивость, плохая концентрация и рвота.
- Другие побочные эффекты специфичны для отдельных лекарств и возникают только у некоторых людей, например, сыпь, проблемы с кровью или проблемы с печенью.
Важно, чтобы вы внезапно не прекращали принимать какие-либо лекарства от эпилепсии, которые принимает ваш ребенок, кроме как по рекомендации врача.Это может вызвать тяжелый или продолжительный приступ. Если лекарство неэффективно или вызывает побочные эффекты, его необходимо отменить медленно под наблюдением врача.
Иногда назначают лекарства для лечения приступов, когда они случаются. К ним относятся введение лекарств в нос (интраназальный мидазолам), во рту (мидазолам буккальный) или через нос (ректальный диазепам). Смотрите наш информационный бюллетень Мидазолам от судорог.
Другие виды лечения
Примерно у каждого пятого ребенка, страдающего эпилепсией, припадки не купируются с помощью лекарств, и могут быть рассмотрены другие методы лечения.Эти варианты лечения включают:
- кетогенная диета — строгая диета под медицинским наблюдением, которая может помочь уменьшить судороги у некоторых детей
- Операция по лечению эпилепсии — это удаление или отключение аномальной части мозга, в которой начинается припадок
- Стимуляция блуждающего нерва — установка генератора импульсов, похожего на кардиостимулятор, под кожу на груди, который посылает электрические сигналы в мозг.
Уход на дому
Если эпилепсия у вашего ребенка находится под контролем и лекарства успешно предотвращают приступы, тогда вашего ребенка следует поощрять к нормальной и активной жизни.
Врач вашего ребенка посоветует вам, чем ребенку не следует заниматься и как долго.
Вы должны знать, что делать и как помочь, если у вашего ребенка припадок. Любой взрослый, ухаживающий за вашим ребенком, должен знать о своих припадках и знать, что делать. Для получения информации о том, как оказать первую помощь при припадке и как обезопасить ребенка, см. наш информационный бюллетень Судороги — вопросы безопасности и как помочь.
Иногда припадки могут быть продолжительными или осложненными из-за серьезных затруднений с дыханием или аспирации (вдыхание рвоты или других жидкостей в легкие).В редких случаях дети с эпилепсией могут неожиданно умереть. Это называется внезапной неожиданной смертью при эпилепсии. (СУДЭП). SUDEP очень редко встречается при большинстве форм эпилепсии, поражающей детей, особенно если ребенок регулярно принимает противоэпилептические препараты и его припадки контролируются.
Есть несколько типов припадков и связанных с ними неврологических состояний, при которых риск SUDEP выше. Врач вашего ребенка обсудит с вами эти риски.
Ключевые моменты, которые следует запомнить
- Эпилепсия — это заболевание головного мозга, вызывающее повторяющиеся приступы.Симптомы могут сильно различаться.
- Важно, чтобы эпилепсия у вашего ребенка была правильно диагностирована педиатром или детским неврологом, имеющим опыт лечения эпилепсии.
- Не прекращайте внезапно принимать какие-либо лекарства от эпилепсии, которые принимает ваш ребенок, кроме как по рекомендации врача.
- Детей с контролируемой эпилепсией следует поощрять к нормальной и активной жизни с соответствующими мерами предосторожности.
- Любой взрослый, ухаживающий за вашим ребенком, должен знать о припадках у вашего ребенка и о том, что делать в случае припадка.
Дополнительная информация
Общие вопросы, которые задают нашим врачам
Сможет ли мой ребенок перерасти эпилепсию?
Многие детские типы эпилепсии проходят самостоятельно, и можно ожидать, что дети перерастут их. У детей, которые лечатся противоэпилептическими препаратами и у которых со временем наблюдаются контролируемые судороги, у большинства из них не будет повторных приступов после приема противоэпилептических препаратов. лекарство отозвано.Перерастет ли ваш ребенок эпилепсию, зависит от причины эпилепсии (если она известна), конкретного типа эпилепсии и реакции на лечение.
Могу ли я сделать что-нибудь, чтобы снизить риск SUDEP?
Риск SUDEP увеличивается, когда припадки плохо контролируются, особенно когда плохо контролируются тонико-клонические припадки и припадки, возникающие во время сна. У детей риск SUDEP намного ниже, чем у взрослых. Имея точный диагноз эпилепсии,
прием лекарств, подходящих для этого диагноза, и обсуждение любых изменений лекарств с вашим врачом — лучшая стратегия для предотвращения плохо контролируемых приступов и снижения риска SUDEP.
Разработано отделением неврологии Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в июне 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
От диагноза к лечению с акцентом на неотложную помощь
Реферат
Припадки определяются как временное проявление признаков и симптомов, вызванное аномальной, чрезмерной или синхронной нейрональной активностью в головном мозге, характеризующейся резкой и непроизвольной активностью скелетных мышц.Для предотвращения эпилептического статуса (SE) должны быть выполнены ранняя диагностика, лечение и специальная медицинская поддержка. Начало припадков, особенно у детей, связано с определенными факторами риска, такими как семейный анамнез, лихорадка, инфекции, неврологические сопутствующие заболевания, преждевременные роды, злоупотребление алкоголем матерью и курение во время беременности. Риск ранней смерти у детей без неврологической коморбидности такой же, как и в общей популяции. Диагностика обычно основана на выявлении непрерывных или повторяющихся приступов, но оценка электроэнцефалограммы (ЭЭГ) может быть полезной при подозрении на состояние SE.Основная цель терапии — противодействовать патологическому механизму, возникающему при СЭ, до необратимого повреждения нервных клеток. Согласно последним международным руководствам и рекомендациям по заболеваниям, связанным с судорогами, предлагается схематический и многоэтапный фармакологический и диагностический подход, особенно для лечения SE и связанных с ним причин у детей. Первые меры должны быть сосредоточены на раннем и надлежащем приеме лекарств в адекватной дозировке, обеспечении проходимости дыхательных путей, мониторинге жизненно важных функций, госпитализации в педиатрическое отделение интенсивной терапии (PICU) и управлении тревогой родителей.
Ключевые слова: припадки, эпилептический статус, дети
1. Введение
Отделение неотложной помощи обычно является местом, где дети, пострадавшие от припадков, получают первое лечение и медицинскую помощь. Надлежащие навыки врачей необходимы для ранней диагностики, лечения и адекватного общения с родителями.
Припадки определяются как временное проявление признаков и симптомов, вызванное аномальной, чрезмерной или синхронной активностью нейронов в головном мозге, характеризующейся резкой и непроизвольной активностью скелетных мышц.Прилагательное «преходящий» в определении указывает на временные рамки с явным началом и ремиссией [1]. Эпилептический статус (SE) — это состояние, возникающее в результате сбоя механизмов, ответственных за прекращение припадков, или из-за запуска механизма, который приводит к аномально длительным припадкам (в течение 5 минут или более). Это состояние, которое может иметь долгосрочные последствия (особенно если его продолжительность превышает 30 минут), включая гибель нейронов, повреждение нейронов и изменение нейрональной сети, в зависимости от типа и продолжительности приступов [1].Лихорадочные припадки определяются как критические припадки, которые возникают у детей в возрасте от 1 месяца до 6 лет с повышением температуры более 38 ° C и без признаков инфекционного заболевания центральной нервной системы (ЦНС) [2].
В 2014 году Целевая группа Международной лиги против эпилепсии (ILAE) предложила оперативное (практическое) клиническое определение эпилепсии, подразумеваемой как заболевание головного мозга, определяемое любым из следующих состояний:
По крайней мере два неспровоцированных (или рефлекторные) припадки, происходящие с интервалом> 24 ч
Один неспровоцированный (или рефлекторный) припадок и вероятность дальнейших припадков, аналогичная общему риску рецидива (не менее 60%) после двух неспровоцированных припадков в течение следующих 10 лет
Диагностика синдрома эпилепсии
Эпилепсия считается разрешенной у лиц, у которых был синдром зависимой от возраста эпилепсии, но которые в настоящее время превысили соответствующий возраст, или у тех, кто оставался без припадков в течение последних 10 лет, с за последние 5 лет не было изъятий лекарств [3].
Заболеваемость эпилепсией варьируется в промышленно развитых и развивающихся странах. В западных странах ежегодно регистрируется 33,3–82 случая на 100 000 [4], тогда как в развивающихся странах максимальная заболеваемость составляет 187 случаев на 100 000 человек [4,5]. В частности, недавние исследования показали, что максимальная заболеваемость приходится на первый год жизни со скоростью 102 случая на 100 000 в год, как и в возрастном диапазоне от 1 до 12 лет [4]; у детей от 11 до 17 лет заболеваемость составляет 21–24 на 100 000 случаев [4,5].Предыдущие исследования показывают, что общая заболеваемость эпилепсией остается постоянной с 25 лет, показывая небольшое увеличение у мужчин [4].
В Италии заболеваемость эпилепсией составляет 48,35 на 100 000 новых случаев в год, что сопоставимо с данными, зарегистрированными в других промышленно развитых странах. Пик заболеваемости приходится на детей младше 15 лет (50,14 / 100 000 новых случаев в год) и особенно в первый год жизни с частотой 92,8 / 100 000 новых случаев в год. В этой связи следует учитывать, что незрелая ЦНС ребенка более подвержена судорогам и в то же время невосприимчива к последствиям острого приступа.Наконец, заболеваемость выше у мужчин, чем у женщин [6].
С 2015 по 2017 год рабочая группа ILAE пересмотрела концепции, определение и классификацию приступов, эпилепсии и эпилептического статуса. В классификации приступов () уровни можно пропустить.
Таблица 1
Классификация типов изъятий — расширенная версия [7].
| Типы изъятий | Основные особенности | ||||||
|---|---|---|---|---|---|---|---|
| Очаговое начало | Пробуждение / нарушение бодрствования | Двигательное начало
| Немоторное начало
| Мотор
| |||
| Начало неизвестно | Мотор
| Немоторный | Неклассифицированный |
Кроме того, диагностика эпилепсии превратилась в многоуровневый процесс. эпилепсия в различных клинических условиях, а это означает, что в зависимости от имеющихся ресурсов возможны разные уровни классификации.После описания приступов у пациента врач ставит диагноз, проходя несколько критических этапов, исключая, однако, любые другие возможные причины клинического состояния (имитаторы эпилепсии [8]). Действительно, классификация включает три уровня: типы приступов, тип эпилепсии, синдром эпилепсии (). По возможности следует искать диагноз на всех трех уровнях, а также выяснять этиологию эпилепсии [9].
Таблица 2
Классификация эпилепсий [9].
| Сопутствующие заболевания | ||
| Типы приступов | Типы эпилепсии | Синдромы эпилепсии |
| Этиология 32 Структурная, генетическая, инфекционная, метаболическая | ||
Патофизиологическое течение SE у детей зависит от отсутствия анатомических аномалий и предрасполагающих состояний ЦНС.
SE — это состояние, возникающее либо в результате отказа механизмов, ответственных за прекращение припадка, либо из-за запуска механизмов, которые приводят к аномально длительным припадкам (после временной точки t 1 ). Это состояние, которое может иметь долгосрочные последствия (после временной точки t 2 ), включая гибель нейронов, повреждение нейронов и изменение нейронных сетей, в зависимости от типа и продолжительности приступов [1].
Это определение является концептуальным, с двумя функциональными измерениями: первое — это продолжительность приступа и момент времени (t 1 ), в который приступ следует рассматривать как «ненормально длительный приступ». Вторая временная точка (t 2 ) — это время продолжающейся судорожной активности, за пределами которой существует риск долгосрочных последствий.
1.1. Классификация SE
Эпилептический статус классифицируется в соответствии с рекомендациями Международной противоэпилептической лиги (ILAE) [1] на четыре категории: семиологическая (), этиологическая (), паттерн ЭЭГ (), возрастной ().
Таблица 3
Семейологическая классификация эпилептического статуса (SE).
| Выраженные двигательные симптомы | Судорожный синдром SE | Генерализованный судорожный синдром | |
| Очаговое начало, переходящее в двухсторонний судорожный SE | |||
| Неизвестно, является ли очаговое или генерализованное | |||
| Фокально-моторный | Повторные фокально-моторные припадки (джексоновские) | ||
| Epilepsia partialiscontina (EPC) | |||
| Неблагоприятный статус | |||
| Гиперкинетический SE | |||
| Без выраженных двигательных симптомов или Неконвульсивный эпилептический статус (NCSE) | NCSE с комой | ||
| NCSE без комы | Обобщенный | Типичный статус отсутствия | |
| Атипичный статус отсутствия | |||
| Статус миоклонического отсутствия | |||
| Фокусное сознание | С нарушением сознания | ||
| Неизвестно, очаговое или генерализованное | Вегетативное СЭ | ||
Таблица 4
Этиологическая классификация СЭ.
| Известен | Острый | Инсульт, интоксикация, малярия, энцефалит и т.д. болезнь, деменция |
| SE в определенных электроклинических синдромах | ||
| Неизвестно | Криптогенетический | |
Таблица 5
Электроэнцефалограмма, классификация SE, связанная с ЭЭГ.
| Расположение | Обобщенный | ||
| Боковой | |||
| Двусторонний независимый | |||
| Мультифокальный | |||
| Фаз | Периодические разряды 9037 -3 9037 -3 Периодические разряды 9037-90 / резкие и волнистые плюс подтипы. | ||
| Морфология | Резкость | ||
| Количество фаз | |||
| Абсолютная и относительная амплитуда | |||
| Полярность | |||
| Частота | 9036 | ||
| Начало | |||
| Динамика | |||
| Модуляция | Стимул-индуцированная vs.спонтанный | ||
| Влияние вмешательства на ЭЭГ |
Таблица 6
Классификация изъятий по возрасту.
| SE, встречающаяся при неонатальных и младенческих эпилептических синдромах | Тонический статус (синдром Охтахара, синдром Веста) |
| Миоклонический статус при синдроме Драве | |
| SE, встречающаяся в основном в детском и подростковом возрасте | Вегетативная при доброкачественной детской затылочной эпилепсии с ранним началом Синдром Панайотопулоса) |
| NCSE при специфических синдромах детской эпилепсии и этиологии (кольцевая хромосома 20, синдром Ангельмана) | |
| Миоклонический статус при прогрессирующей миоклонической эпилепсии | |
| Электрический эпилептический статус при медленном сне (ESES) | |
| Афазный статус при синдроме Ландау-Клеффнера | |
| Статус отсутствия у юношеской миоклонической эпилепсии | |
| Миоклонический статус при синдроме Дауна | |
| SE, встречающийся в основном у пожилых людей | Миоклонический статус при болезни Альцгеймера | Болезнь Якоба
| De novo (или рецидивирующее) отсутствие статуса в более позднем возрасте |
1.2. Факторы риска
Основные факторы риска судорог у детей связаны с: положительным семейным анамнезом [10], высокой температурой [11], умственной отсталостью [12], поздней выпиской из отделения интенсивной терапии или преждевременными родами [10], алкоголем матери. злоупотребление и курение во время беременности удваивают риск возникновения судорог [13]. Более того, у 30% детей, у которых возникает первый эпизод судорог, вероятность повторных эпизодов увеличивается.
Вместо этого к факторам риска повторных фебрильных приступов относятся: небольшой возраст и продолжительность первого приступа, низкая температура во время первого эпизода, положительный знакомый анамнез фебрильных приступов у родственника первой степени, короткие сроки от повышения температуры и начало приступа [ 10].
У пациентов со всеми этими факторами риска вероятность повторного приступа припадков превышает 70%; напротив, у пациентов, у которых нет ни одного из них, вероятность повторного приступа составляет менее 20% [14,15].
1.3. Смертность
Уровень смертности людей, страдающих эпилепсией, в 2–4 раза выше, чем у остального населения, и в 5–10 раз выше, чем у детей.
Риск ранней смерти у детей без неврологической коморбидности такой же, как и у населения в целом, и многие случаи смерти связаны не с самими припадками, а с ранее существовавшей неврологической инвалидностью.
Это повышение риска является следствием: летальных нейрометаболических изменений, системных осложнений (следствие неврологической инвалидности), смерти, непосредственно связанной с судорогами.
В эту группу входит внезапная неожиданная смерть при эпилепсии (SUDEP), которая представляет собой наиболее частую причину смерти, связанной с эпилепсией у детей: это нечасто, но риск смерти увеличивается, если эпилепсия сохраняется до юношеского возраста [12,13].
Другими причинами смерти могут быть: судороги (ab-ingestis), естественные причины (опухоли головного мозга), неестественные причины (самоубийство или случайная смерть).
Глобальные показатели смертности составляют от 2,7 до 6,9 смертей на 1000 детей ежегодно; Смертность среди детей, связанная с SUDEP, составляет около 1,1–2 случая на 10 000 детей в год [13].
1.4. Патофизиология
Точный механизм начала припадка неизвестен. Может быть либо дефицит нейронального торможения, либо избыток возбуждающих стимулов. Большинство авторов предполагают, что начало судорог зависит от дефицита нейронального ингибирования, в частности от дефицита гамма-аминомасляной кислоты (ГАМК) [16], наиболее важного нейромедиатора ЦНС; или же это зависит от изменения функции ГАМК, которая определяет длительную и высокоинтенсивную стимуляцию.
Другие исследования на экспериментальных моделях животных продемонстрировали, что N-метил-D-аспартат (NMDA) и альфа-амино-3-гидрокси-5-метил-4-изоксазолпропионовая кислота, оба рецептора глутамата, являются наиболее важными возбуждающими факторами. рецепторы ЦНС, вовлечены в судорожную физиопатологию [16]. Лихорадочные припадки возникают у маленьких детей, у которых судорожный порог ниже.
Дети более подвержены частым инфекциям, таким как инфекции дыхательных путей, средний отит, вирусные инфекции, при которых у детей наблюдается высокая температура [17,18].Модели на животных предполагают центральную роль медиаторов воспаления, таких как IL-1, которые могут вызывать усиление нейрональной стимуляции и начало фебрильных припадков [17].
Предварительные исследования на детях, кажется, подтверждают эту гипотезу, но ее клиническое и патологическое значение до сих пор неизвестно. Лихорадочные припадки могут указывать на тяжелый патологический процесс, такой как менингит, энцефалит и церебральный абсцесс [17].
Вирусные инфекции, по-видимому, участвуют в патогенезе приступов.Недавние исследования показывают, что HHSV-6 (вирус простого герпеса человека-6) и рубивирус могут быть обнаружены у 20% пациентов, впервые страдающих фебрильными припадками [18,19]. Наконец, другие сообщения также предполагают, что гастроэнтерит, связанный с Shigella, был связан с фебрильными судорогами [20].
2. Диагноз
Эпилептический статус — это самое сложное состояние, которое приходится вылечить во время неотложной помощи. По этой причине разделы диагностики и лечения сосредоточены на этом клиническом состоянии.
Клинические проявления эпилептического статуса различаются. Это зависит от типа приступов, стадии и предыдущего состояния педиатрического пациента. Диагностика основана на выявлении непрерывных или повторяющихся приступов, и их легко распознать во время клинических проявлений.
После стойкого эпилептического статуса, несмотря на исчезновение моторных проявлений, трудно исключить продолжительный неэпилептический статус.
Полная инструментальная оценка может быть запрошена в случае первой клинической картины SE или в случае осложненной SE, сопутствующей патологии и у младенцев [21].
Литература предполагает, что в педиатрическом возрасте серологические исследования неоправданы из-за низкой частоты отклонений от нормы. Единственным отклонением от нормы у более чем 20% пациентов является гипогликемия [21].
У пациентов с эпилептическим статусом и температурой тела выше 38,5 ° C при подозрении на инфекционную этиологию можно рассмотреть вопрос о люмбальной пункции. Температура, лейкоцитоз и плеоцитоз спинномозговой жидкости могут присутствовать при SE, даже если инфекции центральной нервной системы отсутствуют.
Руководства Американской ассоциации педиатров (AAP) по медицинскому ведению педиатрических пациентов с фебрильными судорогами не предлагают рутинного выполнения диагностических тестов, включая люмбальную пункцию, за исключением случаев, когда этого требует состояние состояния [19].
Люмбальная пункция настоятельно рекомендуется всем пациентам в возрасте до одного года с температурой и судорогами [14].
Рекомендации Американского колледжа врачей неотложной помощи (ACEP) предполагают, что люмбальную пункцию следует запрашивать в случаях иммунодефицита, клинических признаков менингита, продолжающихся припадков и недавних инфекций ЦНС [19].
Компьютерная томография (КТ) требуется при первом клиническом проявлении судорог и в клинических условиях, которые могут увеличить риск осложнений.
КТ головного мозга без контрастного вещества — это первый тест, рекомендуемый для диагностики новообразований, травм головы, кровоизлияний и / или церебральных инфарктов. Для подтверждения подозреваемого диагноза опухоли головного мозга или субдуральной гематомы может потребоваться компьютерная томография с контрастным веществом.
Исследование показало, что педиатрические пациенты со сложными фебрильными судорогами и нормальным клиническим обследованием, а также педиатрические пациенты с фебрильными судорогами без очевидной острой причины в анамнезе редко имеют положительный результат КТ.Так что это обследование можно было отложить [14].
Использование ЭЭГ в отделении неотложной помощи ограничивается дифференциальной диагностикой. ЭЭГ следует рассматривать каждый раз при подозрении на ПЭ.
Исследование причин SE следует проводить параллельно с лечением, и необходимы хорошие знания, поскольку оптимальное лечение включает предотвращение повторных SE.
3. Лечение SE
Основная цель терапии во время SE — остановить судороги до того, как нервные клетки будут необратимо повреждены.SE трудно контролировать по мере увеличения продолжительности; по этой причине важно начать раннее целевое фармакологическое лечение.
Самое главное в фармакологическом лечении — быстрое выполнение четкого протокола, корректировка доз в зависимости от веса пациента. Следовательно, в случае рефрактерной СЭ лечение должно быть максимально быстрым.
Рекомендации ILAE 2017 г. [22] увязывают фармакологическое лечение со временем. Итак, здесь описаны три момента времени:
T1 — это период, в который следует начать экстренное лечение SE.
Т2 — это период, после которого судороги могут привести к гибели нервных клеток, модификациям нейронных сетей и функциональной недостаточности.
T3 характеризуется рефрактерным SE: SE продолжается, несмотря на лечение. В этом случае рекомендуется госпитализация и отделение интенсивной терапии.
Есть также период, называемый T4. Он характеризуется сверхгнеупорностью SE, которая сохраняется более 24 часов. В этом случае необходима развитая система жизнеобеспечения.
3.1. Общие меры поддержки
Первый подход в SE должен быть сосредоточен на обеспечении проходимости дыхательных путей и адекватной вентиляции и кровообращении. Важно уберечь пациентов от травм, вызванных неконтролируемым движением. Также важно расположить пациента на боку, чтобы предотвратить вдыхание, и расположить периферический венозный катетер.
Мониторинг основных показателей жизнедеятельности (частота сердечных сокращений, артериальное давление, сатурация кислорода и температура) необходим для оценки течения SE.Чтобы распознать гипогликемию или отравление, необходимо сделать экспресс-анализ крови [23].
Большинство лекарств, используемых для лечения SE, подавляют респираторный драйв. Поэтому важно принимать меры предосторожности, чтобы распознавать их побочные эффекты и лечить их.
3.2. Противосудорожные препараты при неотложной помощи
Рекомендации по лечению СЭ дают основу для оптимального ведения СЭ в отделении неотложной помощи; 80% пациентов с простыми судорогами реагируют на начальное лечение, включая тех, у кого разовьется SE.
Наиболее важным фактором является использование эффективных лекарств в соответствующих дозировках. Терапию можно оптимизировать, подобрав правильную последовательность препаратов ().
Таблица 7
| T1 | T2 | T3 | |||
|---|---|---|---|---|---|
| Ранняя фаза Эпилептический статус | Четкий эпилептический статус | Рефрактерный эпилептический статус | |||
| Госпитализация в отделении интенсивной терапии | |||||
| Фаза 1 5–10 мин | Лоразепам: 0.1 мг / кг. 4 мг макс. При необходимости можно повторить один раз | Фаза 2 10–30 мин | Фенитоин: 15 мг / кг внутривенно. 10 мг / кг с повторением через 20 мин (скорость не выше 50 мг / мин) | Фаза 1 30–60 мин. | Пропофол: 2–4 мг / кг болюсно. Инфузия 3–10 мг / кг / ч и титолазион для поддержания подавления взрыва. |
| Диазепам: 0.5–1 мг / кг внутривенно | Вальпроевая кислота: 20 мг / кг (скорость: 5 мг / кг / мин) | Мидазолам: 0,2 мг / кг (максимальная доза 5 мг). Непрерывная инфузия 0,1–0,3 мг / кг / ч | |||
| Клоназепам: 1 мг болюсно внутривенно (макс. 0,5 мг / мин). При необходимости его можно повторить один раз через 5 мин. | Леветирацетам: 30 мг / кг (скорость: 5 мг / кг / мин) | Тиопентал: 3-5 мг / кг внутривенно. Ударная доза за 20 с. непрерывная инфузия: 1–3 мг / кг / ч с целью поддержания подавления вспышки | |||
| Фенобарбитал: 10 мг / кг (диапазон 10–20) болюсно внутривенно. Максимальная доза инфузии: 100 мг / мин. | Лакозамид (> 16 лет): ударная доза 200 мг. Макс. Доза / смерть 400 мг с однократным повторением | Пентобарбитал: 5–15 мг / кг болюс внутривенно. Непрерывная инфузия для поддержания подавления приступов (0,5–3 мг / кг / ч) | |||
Бензодиазепины считаются препаратами первого выбора при начальном лечении судорог и SE в догоспитальной неотложной помощи. Они усиливают ингибирование рецепторов ГАМК, имеют быстрое начало и эффективны у 79% пациентов с SE.
Барбитураты усиливают ингибирование рецепторов ГАМК. Фенобарбитал — один из наиболее часто используемых. Однако управлять им сложно из-за длительного перерыва.
Фенобарбитал и фенитоин считаются препаратами второго класса для лечения судорог и SE, и их обычно назначают при неэффективности бензодиазепинов. Побочные эффекты: седативный эффект, угнетение дыхания и гипотензия. Таким образом, обеспечение проходимости дыхательных путей и лечение сердечно-сосудистых заболеваний следует рассматривать как приоритетные [24].
Фенобарбитал — противоэпилептический препарат, который часто используется при неонатальных судорогах, хотя фенитоин столь же эффективен.
Вальпроевая кислота играет важную роль в огнеупорной SE (стадия 2 в рекомендациях ILAE 2017 г.) [22].
Пропофол — анестетик с противосудорожной активностью. Применяется в огнеупорных СЭ. Недостатки — короткий период полувыведения и быстрый метаболизм, что может усугубить судороги. Основными побочными эффектами являются угнетение дыхания и гипотензия из-за угнетения миокарда [25,26]. Высокие дозы пропофола при непрерывной инфузии должны быть ограничены коротким периодом, обычно не более 24–48 часов, чтобы предотвратить синдром инфузии пропофола [27].
Эпилепсия у детей: признаки, причины и лечение
Эпилепсия — наиболее распространенное заболевание головного мозга у детей, от которого страдают около 450 000 детей в возрасте до 17 лет в Соединенных Штатах. Столкнуться с диагнозом или увидеть, как у вашего ребенка приступ, не зная причины, может быть пугающим. Но при правильном лечении и поддержке с этим заболеванием часто можно справиться, и дети с эпилепсией могут процветать.
Что такое эпилепсия?
Эпилепсия — это заболевание головного мозга, которое вызывает повторяющиеся приступы или периоды необычного поведения, потерю сознания, мышечные спазмы или спутанность сознания.У людей случаются судороги, когда электрические импульсы в мозгу прерываются и дают осечку, посылая ненормальные сигналы нервным клеткам. У некоторых детей признаки эпилепсии проявляются при рождении, но они могут развиться и позже в детстве.
Эпилептические припадки могут длиться от нескольких секунд до нескольких минут и включать различные симптомы. При некоторых припадках человек теряет сознание, испытывает дрожь или судороги. Другие более мягкие, заставляя человека тупо смотреть, путаться, испытывать страх или панику.
Судороги могут быть вызваны не эпилепсией, а другими причинами. Педиатр может диагностировать у ребенка эпилепсию, если у него несколько припадков, не имеющих другой первопричины, например черепно-мозговая травма, высокая температура или диабет.
Что вызывает эпилепсию у детей?
Припадки, независимо от того, вызваны они эпилепсией или нет, могут возникать в ответ на изменения в электрической или химической активности мозга.
Примерно в половине случаев эпилепсии врачи могут определить причину припадков у ребенка.
Некоторые типы передаются в семьях, и гены могут играть роль в запуске этого состояния. Эпилепсия может возникнуть в утробе матери, потому что ребенок страдает черепно-мозговой травмой или лишен кислорода во время родов.
Опухоли головного мозга или другие неврологические расстройства, а также определенные нарушения обмена веществ также могут повысить риск эпилепсии у ребенка. Если ребенок попадает в аварию, повлекшую травму головного мозга, эпилептические припадки могут быть побочным эффектом. Детские инфекции, включая менингит или энцефалит, также могут вызывать эпилепсию.
Типы эпилепсии у детей
Эпилепсия может принимать разные формы в зависимости от деталей припадков у ребенка и наличия у него других симптомов. Вот некоторые из самых распространенных.
- Симптоматическая генерализованная эпилепсия. Это общий термин, используемый для описания приступов, которые начинаются при рождении или в детстве и часто сопровождаются задержкой в развитии. Припадки могут вызывать судороги или другие более легкие симптомы, такие как мышечные спазмы или жесткость.Симптоматическая генерализованная эпилепсия обычно вызывается основным заболеванием головного мозга или генетическим заболеванием, таким как церебральный паралич, либо травмой головного мозга или инфекцией.
- Прогрессирующая миоклоническая эпилепсия. Это редкая форма эпилепсии, которая также может влиять на баланс, мышечную или умственную функцию ребенка. Обычно это вызвано наследственным нарушением обмена веществ.
- Рефлекторная эпилепсия. Рефлекторная эпилепсия возникает, когда у ребенка судороги в ответ на триггеры окружающей среды, такие как мигание света, повторяющиеся звуки или такие действия, как чтение, письмо или решение математических задач.Большинство детей перерастают рефлекторную эпилепсию к взрослой жизни.
- Доброкачественные семейные неонатальные припадки. Эти эпилептические припадки начинаются, когда ребенку исполняется около трех дней, и продолжаются в течение первых нескольких месяцев жизни, прекращаясь примерно в 4 месяца. Припадки могут вызывать потерю сознания и судороги, но обычно не имеют других симптомов.
- Детские спазмы или синдром Веста. Этот редкий тип эпилепсии обычно развивается от 3 до 12 месяцев, часто в ответ на травму, лишившую мозг кислорода (они также могут быть выше при определенных медицинских или генетических состояниях).Припадки обычно вызывают подергивания и жесткость.
- Синдром Драве. Другой редкий тип эпилепсии, синдром Драве, вызывает трудноуправляемые припадки, которые могут повлиять на развитие мозга ребенка. Обычно это происходит до первого дня рождения ребенка и часто вызвано мутацией гена.
- Синдром Охтахара. Эта редкая и серьезная форма эпилепсии обычно развивается в течение первых двух недель жизни новорожденного.
Другие возможные причины судорог у младенцев и детей
Припадки на самом деле более распространены, чем вы думаете, и не все из них являются эпилептическими.Фактически, судорожные припадки случаются примерно у 5 из каждых 100 человек в детстве. Они могут влиять на детей по-разному, в разное время их жизни и даже могут перерасти.
Фебрильные судороги являются одним из примеров: они вызваны не эпилепсией, а высокой температурой или инфекцией, и половина всех детей, страдающих фебрильными приступами, никогда не имеют других. В некоторых случаях травмы головы или такие состояния, как диабет, также могут вызвать приступ.
Судороги также могут быть вызваны другими нейрокогнитивными состояниями, включая синдром Ретта, туберозный склероз или синдром Ангельмана.Синдром Стерджа-Вебера, который может быть отмечен родинкой с пятном от портвейна, также может спровоцировать судороги.
Независимо от предполагаемой причины, увидеть, что у вашего ребенка припадок, всегда пугает. Хотя большинство припадков проходят сами по себе через несколько минут, вы всегда должны сообщать педиатру вашего ребенка о припадке, чтобы они могли попытаться определить основную причину. Всегда звоните 911, если припадки продолжаются более 5 минут, или если припадки вызывают проблемы с дыханием или удушье.
Лечение эпилепсии у детей
Хотя лекарства от эпилепсии не существует, цель лечения состоит в том, чтобы попытаться предотвратить появление припадков или, по крайней мере, снизить их частоту. Раннее лечение эпилепсии может помочь предотвратить возможные задержки в обучении и развитии, поэтому чем раньше начнется лечение, тем лучше.
Педиатр вашего ребенка может направить вас к детскому неврологу, который специализируется на лечении таких состояний, как эпилепсия. Они могут порекомендовать:
- Противосудорожные препараты. Эти препараты обычно являются препаратами первой линии. Во многих случаях эти препараты могут уменьшить или остановить эпилептические припадки, и в конечном итоге ребенок может прекратить их прием.
- Хирургия. Если лекарства не работают (даже после экспериментов с другими лекарствами и дозировками), врачи могут предложить другие методы лечения, например хирургическое вмешательство.
- Стимуляция блуждающего нерва (ВНС). VNS предполагает использование нервного стимулятора с батарейным питанием, который имплантируется под кожу и оборачивается вокруг блуждающего нерва на шее.Стимулятор передает короткие импульсы электрической энергии в мозг через блуждающий нерв и — по причинам, которые все еще изучаются — может снизить частоту приступов. Ваш ребенок также может продолжать принимать лекарства наряду с другими видами лечения.
- Глубокая стимуляция мозга (DBS). Подобно VNS, DBS включает хирургическую имплантацию электродов вокруг области мозга, называемой таламусом. Электроды подключены к генератору, имплантированному в грудную клетку, который может помочь контролировать припадки, посылая электрические импульсы.
- Изменения в диете. Иногда врачи сажают детей на кетогенную диету с высоким содержанием жиров и низким содержанием углеводов, поскольку было показано, что она снижает судороги у некоторых людей по не совсем понятным причинам. Менее ограничительные низкоуглеводные диеты, такие как диета с низким гликемическим индексом или диета Аткинса, также могут быть полезны.
- Изъятие собак. Существуют доказательства того, что собак-терапевтов можно обучить распознавать приближение припадка и предупреждать детей, чтобы они заняли безопасное положение, чтобы они не поранились во время припадка.Эти специально обученные собаки также могут быть источником утешения и поддержки для детей, которые часто боятся и отличаются от своих сверстников.
- Здоровые привычки. Придерживайтесь предсказуемого распорядка дня (включая прием лекарств каждый день в одно и то же время) и следите за тем, чтобы ваш малыш высыпался, чтобы предотвратить судороги. Вы также можете подумать о покупке своему ребенку браслета с предупреждением о состоянии здоровья, чтобы люди вокруг него могли легко определить его состояние и быстро отреагировать в случае припадка, где бы он ни находился.
Эпилепсия у детей и подростков> Информационные бюллетени> Йельская медицина
Как лечится детская эпилепсия?
Если есть основное заболевание, которое поддается лечению, врач сначала попытается сделать это.«В остальном борьба с приступами подобна тому, как давать ребенку тайленол от лихорадки без избавления от его вируса», — говорит доктор Бэмфорд.
«При тщательном наблюдении припадок иногда может быть локализован в определенной части мозга. Например, первой начинает трястись правая рука, поэтому приступ может начаться на левом полушарии мозга. Однако это часто бывает сложно, так как приступ быстро распространяется по всему мозгу и затрагивает все конечности. В таких случаях необходима ЭЭГ, чтобы определить, какая область мозга ответственна за это », — сказал д-р.Бэмфорд говорит.
Если врач определяет конкретный образец, он или она может прописать лекарство, наиболее подходящее для предотвращения судорог у этого пациента.
«Есть много доступных противосудорожных препаратов», — говорит д-р Бэмфорд о лекарствах, предназначенных для предотвращения распространения аномальной мозговой активности, приводящей к судорогам. «Большинство детей хорошо переносят эти лекарства, без побочных эффектов. Если возникают побочные эффекты, можно попробовать другие лекарства, так как есть много доступных вариантов на выбор.”
По словам доктора Бэмфорда, около 70 процентов детей, страдающих эпилепсией, откликнутся на первое лечение и первый режим дозирования. Еще 20 процентов детей отреагируют на второе лекарство или изменение дозы, добавляет он.
Оставшимся 10 процентам детей, у которых трудно контролировать приступы, потребуется несколько лекарств, и / или им будут предложены другие виды лечения, — говорит доктор Бэмфорд. Варианты дополнительного лечения могут включать кетогенную диету, стимулятор блуждающего нерва или операцию по удалению эпилепсии.
Кетогенная диета — это диета с высоким содержанием жиров, которая обеспечивает некоторое облегчение судорог почти у всех пациентов, которые ее придерживаются. «Сейчас проводится много исследований о том, почему эта диета помогает предотвратить судороги, но до сих пор никто не смог определить точный механизм», — говорит доктор Бэмфорд. Диета лучше переносится детьми младшего возраста. Это требует тщательного наблюдения со стороны клинического диетолога, чтобы убедиться, что дети не набирают вес.
Одним из хирургических вариантов для некоторых пациентов является имплантация стимулятора блуждающего нерва, который может компенсировать судороги.«Это почти как кардиостимулятор, который посылает в мозг сигнал, который может остановить припадки», — говорит доктор Бэмфорд. Хотя обычно это требует одноразовой процедуры, он также требует некоторого контроля и обслуживания.
Другой вариант для пациентов — операция на головном мозге. «Хирургия может быть очень успешной, — говорит доктор Бэмфорд. «Но будет ли это работать или нет, будет ли это подходящим лечением, зависит от ребенка и его или ее основной проблемы или проблем. Если есть область мозга, вызывающая припадки, которую можно идентифицировать и безопасно удалить, то шансы на успех очень высоки.”
Полезно знать, что риск судорог со временем снижается, — говорит доктор Бэмфорд, добавляя, что половина детей, страдающих эпилепсией, становятся взрослыми, не страдающими эпилепсией.
«Итак, через год или два детский невролог попытается определить, может ли ребенок безопасно прекратить прием своих лекарств», — говорит он. Это выздоровление «скорее всего связано с развитием мозга в детстве и не связано с лечением, поскольку противосудорожные препараты не лечат эпилепсию.»
Эпилепсия у детей | Система обнаружения припадков NightWatch
Если у детей ночные (ночные) припадки, они часто будут делать странные движения или принимать странную позу. Это часто будет включать движения плеч, таза, рук или ног. У детей также могут возникать судороги во время ночных припадков. Большинство ночных припадков кратковременны и в основном возникают в начале ночи или незадолго до пробуждения. Недостаток сна, стресс и некоторые звуки могут вызывать у некоторых детей ночные припадки.Ночные эпилептические припадки у детей распознать сложно. Это может привести к возникновению небезопасных ситуаций или ситуаций с высоким риском.
SUDEP — это внезапная неожиданная смерть при эпилепсии. Как следует из названия, точные причины SUDEP не известны. Чаще всего это случается у людей с тяжелыми ночными припадками, например тонико-клоническими припадками. Однако SUDEP также связан с тоническими припадками, гипермоторными припадками и группами миоклонических припадков. SUDEP ежегодно поражает примерно 1 человека из 1000, страдающего эпилепсией, и реже встречается у детей, чем у взрослых.Мы знаем, что риск SUDEP меньше, если кто-то еще находится в той же комнате во время или сразу после припадка.
Вообще говоря: чем меньше приступов, тем ниже риск. Поэтому важно максимально предотвратить или ограничить судороги. Многие родители детей, страдающих эпилепсией, боятся оставлять своего ребенка одного на ночь, поэтому предпочитают спать в спальне своего ребенка.
Система раннего предупреждения может помочь в случае ночных припадков.Устройство обнаружения и сигнализации обнаруживает припадок и передает сигнал тревоги, гарантируя, что припадки будут замечены, небезопасные ситуации будут исключены, а адекватная помощь может быть предоставлена быстро.
 д., в зависимости причины болезни
д., в зависимости причины болезни