Умственная отсталость — Что лечим «Дети Индиго»
КОГДА СТАВЯТ ДИАГНОЗ УМСТВЕННАЯ ОТСТАЛОСТЬ
Умственной отсталостью называют задержку психического развития у ребёнка, вызванную патологией центральной нервной системы, чаще головного мозга. Это состояние приводит к ограничению интеллекта и социальной дезориентации. Умственная отсталость также носит термин олигофрения.
В раннем возрасте говорят о задержке развития. Диагноз умственная отсталость, как правило, ставят в возрасте 7-ми лет. К этому моменту становятся очевидны нарушения в развитии ребёнка, в способностях познавать окружающий мир и обучаться. Диагноз умственная отсталость ставят после проведения тестирования уровня IQ.
Важно!
В НИИ Дети Индиго проводят уникальную раннюю диагностику мозга и когнитивных функций по программе Р-300. Вовремя выявленную патологию проще скорректировать, не допустив диагноза умственная отсталость.
ПРИЧИНЫ УМСТВЕННОЙ ОТСТАЛОСТИ
Несправедливое заблуждение, что умственно отсталые дети рождаются в неблагополучных семьях. На самом деле, социальный статус и уровень образованности родителей часто бывают ни при чём. Умственная отсталость имеет врождённый характер. Также патология головного мозга может развиться на фоне черепно-мозговой, родовой травмы.
Этиология задержки психического развития до конца не изучена. Выделяют самые распространённые причины, вызывающие это состояние у ребёнка:
- сильно недоношенный ребёнок, асфиксия при родах
- генетическая наследственность
- гипоксия мозга, воспаление мозга у плода во внутриутробном состоянии
- травма головы у ребёнка, как во внутриутробном состоянии, так и при тяжёлых родах
- инфекционные заболевания, перенесённые матерью во время беременности (краснуха, ВИЧ, грипп и др.
 )
) - сильная интоксикация организма беременной (от употребления алкоголя, отравления химическими и лекарственными препаратами)
- серьёзные обменные, белковые нарушения в организме матери при беременности
К факторам, способным спровоцировать задержку психического развития, относят и социально-педагогическую запущенность ребёнка.
СТЕПЕНИ УМСТВЕННОЙ ОТСТАЛОСТИ
Умственную отсталость классифицируют по тяжести поражения психики. Раньше для обозначения этих состояний использовали медицинские термины: дебильность, имбецильность, идиотия. Со временем терминология получила крайне негативную социальную окраску.Задать вопрос
Сегодня применяют более нейтральную классификацию задержки психического развития:
1 степень — лёгкая умственная отсталость. У таких детей IQ не превышает 70 баллов. В раннем детстве такие малыши практически не отличаются от сверстников. Они способны к коммуникации, общению, самостоятельному обслуживанию (сами едят, одеваются). У детей с лёгкой умственной отсталостью может наблюдаться ограничение двигательных и сенсорных навыков. Как правило, 1-ую степень задержки психического развития выявляют в школьном возрасте: таким детям очень тяжело даётся программа обучения.
2 степень – умеренная умственная отсталость, уровень IQ 35-50 баллов. Неполноценная, заторможенная речь, не способность к восприятию мира, сложности в обучении навыков самообслуживания – основные факторы, по которым родители могут заподозрить задержку психического развития. Дети с умеренной умственной отсталостью со временем могут освоить бытовые функции, но не способны обучаться в обычной школе. Созданы коррекционные школы 8 вида для умственно отсталых детей с 1 и 2 степенью поражения психики. Специальные программы дают возможность интегрировать детей в общество.
3 степень – тяжёлая умственная отсталость, уровень IQ не выше 35. Тяжёлые нарушения моторики, выраженное нарушение интеллекта, значительные дефекты речи. Люди с тяжёлой умственной отсталостью не способны к социальной адаптации, интеллектуальное развитие при умственной отсталости 3 степени невозможно. При условии постоянной работы с такими детьми можно добиться освоения самых простых бытовых навыков.
4 степень – глубокая умственная отсталость, уровень IQ ниже 20. Единственный речевой навык – крик или мычание, такие пациенты не способны разговаривать и понимать речь окружающих. Двигательные функции самые примитивные, дети с глубокой умственной отсталостью постоянно находятся в одной позе. При 4 степени поражения психики социальная адаптация невозможна.
ЧТО ДЕЛАТЬ РОДИТЕЛЯМ
Заподозрить умственную отсталость у ребёнка несложно. Как правило, развитие умственно отсталых деток с самого рождения отличается от сверстников. Любые нарушения в нормах, заторможенность моторики, двигательных и речевых функций должны заставить родителей обратиться за консультацией к неврологу.
Важно!
Родители должны понимать, что умственная отсталость – это не болезнь, а индивидуальная особенность психики. Обучаться и развиваться умственно отсталые дети способны, но до определённого лимита и по специальным программам. Чем раньше родители осознают это и примут своего малыша таким, тем проще ребёнку будет адаптироваться к самостоятельной жизни в будущем.
НИИ Дети Индиго занимается реабилитацией детей с самыми разными неврологическими патологиями, в том числе лечением умственно отсталых детей. В центре работают педагоги, детские психологи, психиатры.
В НИИ Дети Индиго применяют авторские программы развития детей с умственной отсталостью, задержкой развития и проблемным поведением. В том числе, хорошие результаты дают занятия с психологом по АВА-терапии. Клиническая практика доказывает: эффективность любых развивающих методик значительно возрастает, если ее сочетать с современными физиотерапевтическими методиками. В НИИ Дети Индиго богатый арсенал аппаратных технологий, направленно воздействующих на пораженные зоны ЦНС. Они эффективно корректируют функциональные расстройства нервной системы, улучшают кровообращение, укрепляют межнейрональные связи головного мозга и т.д.
Родители детей с диагнозом умственная отсталость не должны отчаиваться! Наши уникальные комплексные схемы лечения демонстрируют высокие показатели в коррекции неврологических расстройств. Чем раньше начать занятия по специальным программам развития детей с умственной отсталостью, тем больше будет шансов у малыша восполнить недостающие навыки, а в будущем освоить несложную профессию и стать полноценным членом общества.
Что такое умственная отсталость?
Умственная отсталость – это задержка в развитии психики, которая проявляется в виде нарушения интеллекта и ведет к социальной дезадаптации. В отличие от других психических расстройств, например, депрессии или аутизма, это заболевание настолько тяжелое, что в психиатрии его называют “болезнью”. Умственная отсталость может быть как врожденной, так и приобретенной.
Симптомы умственной отсталости
Умственная отсталость в основном проявляется в нарушении интеллекта и, как следствие, в отсутствии или ухудшении функционирования в социуме. Чем легче форма умственной отсталости, тем менее нарушены когнитивные функции ребенка и тем более он самостоятелен и может адекватнее общаться с другими людьми. При глубокой умственной отсталости человек даже во взрослом возрасте может ходить в памперсах, его речь так и не разовьется и есть он сможет только при помощи других. Такие люди всегда должны находиться под постоянным присмотром специалистов и сопровождающих. Дети со всеми формами умственной отсталости, кроме пограничной, содержатся в специальных заведениях. На Западе это хостелы или интернаты, в которых за ними следят и стараются по возможности развивать их интеллект. Но у каждого такого ребенка есть свой “потолок”, выше которого когнитивные функции развить уже нельзя. Чем глубже умственная отсталость и чем позже начать развивать ребенка, тем меньше возможностей развития. Если ребенок с глубокой умственной отсталостью хотя бы не дерется и не кусается – это уже большое достижение.
Чем глубже умственная отсталость, тем серьезнее физиологические нарушения, и тем больше такие дети и взрослые страдают различными физическим заболеваниями.
 Такой ребенок может подойти к совершенно незнакомому взрослому человеку, сесть к нему на колени, поцеловать его и обнять.
Читайте также
Такой ребенок может подойти к совершенно незнакомому взрослому человеку, сесть к нему на колени, поцеловать его и обнять.
Читайте также
Мифы об аутизме
При легкой или пограничной степени умственной отсталости внешние физические изменения не всегда очевидны, но уже при средней и глубокой форме можно заметить дисморфизм – нарушение симметрии тела и лица. Чем глубже умственная отсталость, тем серьезнее физиологические нарушения, и тем больше такие дети и взрослые страдают различными физическим заболеваниями.
Одна из основных причин возникновения умственной отсталости – это генетические мутации. Есть предположение, что они оказывают влияние и на физиологию, и на интеллект человека. Физиологические нарушения начинают наиболее выраженно проявляться в подростковом возрасте – одна за другой у ребенка появляются болезни. У таких людей очень часто неправильно растут зубы, снижен иммунитет и часто возникают простудные заболевания. Чем старше становится человек, страдающий умственной отсталостью, тем больше он болеет. Также есть предположение, что дело не только в генетике, но и в нарушении развития плода при беременности. У будущей матери может родиться ребенок с умственной отсталостью, в особенности, если во время беременности она курила, употребляла алкоголь или наркотики.
Диагностика умственной отсталости
Учитывая определенные внешние признаки, свойственные пациентам с умственной отсталостью, в некоторых случаях специалист может довольно быстро определить, есть ли у человека это заболевание. Диагностировать эту болезнь можно в первые два года жизни, кроме, пожалуй, пограничного уровня умственной отсталости – на данном этапе заболевание обнаружить немного сложнее. Умственную отсталость часто путают с расстройствами аутистического спектра, так как аутизм в ряде случаев сопровождается задержкой в развитии когнитивных функций. До 9-10 лет диагностика происходит с помощью различных клинических наблюдений, а после этого возраста – уже можно определить заболевание по шкале IQ. В соответствии с этой шкалой, уровень IQ от 0 до 70 определяет разные степени умственной отсталости: пограничную, легкую, среднюю и тяжелую.
В соответствии с этой шкалой, уровень IQ от 0 до 70 определяет разные степени умственной отсталости: пограничную, легкую, среднюю и тяжелую.
Специалисты выявляют у ребенка умственную отсталость по тестам и методикам, которые ребенок должен уметь выполнять в определенном возрасте, например, строить башню из трех кубиков или интересоваться играми.
Чаще всего умственную отсталость диагностируют именно в детстве. Во взрослом возрасте ее могут выявить только в том случае, если до этого момента человек не находился в социуме и его не показывали врачу. Были случаи, когда людей, проживших много лет в джунглях, привозили на диагностику и выявляли у них умственную отсталость в возрасте 30 лет. При некоторых видах генетических заболеваний это расстройство можно диагностировать и до рождения при помощи проверки околоплодных вод у матери.
Читайте такжеЧем синдром Аспергера отличается от аутизма?
Для диагностики этого заболевания используется специальный набор психологических тестов. Когда психиатр или невролог видит признаки умственной отсталости и ставит общий диагноз, он направляет пациента на психологическую проверку для окончательной постановки диагноза. Только после окончательного диагноза, поставленного психиатром и психологом, пациенту могут дать инвалидность.
Специалисты выявляют у ребенка умственную отсталость по тестам и методикам, которые ребенок должен уметь выполнять в определенном возрасте, например, строить башню из трех кубиков или интересоваться играми. Если ребенок не справляется с заданиями тестов по диагностике умственной отсталости в определенном возрасте, но при этом всегда идет на контакт с другими детьми, что исключает РАС, ему ставят диагноз «умственная отсталость». После этого специалисты начинают наблюдать за ребенком и вести его лечение.
Лечение умственной отсталости
Лечение, а точнее, коррекция умственной отсталости заключается в том, чтобы как можно раньше начать развивать когнитивные функции ребенка и как можно выше поднять его показатели IQ. Способы развития когнитивных функций у детей с умственной отсталостью очень похожи на работу с детьми, страдающими расстройствами аутистического спектра. При аутизме коррекция в основном направлена на улучшение навыков взаимодействия в социуме, а у умственно отсталых детей – на развитие когнитивных функций и как можно более близкое к норме функционирование в обществе. С ними работают логопеды, эрготерапевты, ABA-терапевты.
Способы развития когнитивных функций у детей с умственной отсталостью очень похожи на работу с детьми, страдающими расстройствами аутистического спектра. При аутизме коррекция в основном направлена на улучшение навыков взаимодействия в социуме, а у умственно отсталых детей – на развитие когнитивных функций и как можно более близкое к норме функционирование в обществе. С ними работают логопеды, эрготерапевты, ABA-терапевты.
Самое главное в коррекции умственной отсталости – не пропустить так называемые “окна развития”, когда только до определенного возраста можно развить конкретные когнитивные функции – чтение, письмо, речь,
Каждый из специалистов ставит перед собой задачу по развитию определенных функций: счета, чтения, письма, речи, ежедневного поведения дома, в школе, в садике. Например, на определенном этапе лечения целью может быть возможность самостоятельно ходить в туалет, а на следующем – научиться говорить пять слов.
Подобные функции развивают при помощи специальных обучающих инструментов, игр и игрушек. Специалисты также развивают умение мыться в душе, отличать своих от чужих, правильно себя вести с другими детьми. Самое главное в коррекции умственной отсталости – не пропустить так называемые “окна развития”, когда только до определенного возраста можно развить конкретные когнитивные функции – чтение, письмо, речь, понимание цветов, счет и так далее. И если пропустить эти временные отрезки, то развить определенные навыки и функции уже не получится. Например, когда детей-маугли находили в лесу после 14-ти лет, то их когнитивные функции уже не удавалось развить старше психологического возраста 12 лет. В этом случае у ребенка появляется приобретенная умственная отсталость, ведь вполне возможно, что изначально он родился здоровым, но в силу обстоятельств вырос оторванным от цивилизации. Если вовремя показать ребенка врачу, провести диагностику заболевания и начать коррекцию с квалифицированными специалистами, есть возможность развить его когнитивные функции до определенного уровня, заложенного природой, и повысить интеллектуальные способности.
Дети, которых не лечат – Общество – Коммерсантъ
Воспитанники российских детских домов-интернатов для детей с умственной отсталостью (ДДИ) лишены качественной медицинской помощи: их не лечат, не оперируют, а многим детям даже не ставят диагнозы. По сути, ДДИ — это детский ГУЛАГ в России XXI века. Общественные организации и родительское сообщество требуют реформы этих учреждений. Можно ли вообще их реформировать, выясняла спецкорреспондент “Ъ” Ольга Алленова.
На томографию за 500 километров
У мальчика большая голова из-за гидроцефалии и очень худые тело, руки и ноги. Он похож на инопланетянина, только выразительные черные глаза смотрят по-земному — грустно и обреченно. Ему семь, родился с диагнозом гидроцефалия, мама оставила его в больнице, когда врачи сказали, что помочь ребенку нельзя. Вообще гидроцефалию давно лечат, но Матвею не повезло. Ему было полгода, когда он отправился «доживать» в дом ребенка — и доживал шесть с половиной лет.
Весной 2019 года его увидели специалисты благотворительного фонда «Дорога жизни». Эта уникальная команда волонтеров, сотрудников фонда и врачей ездит по самым отдаленным сиротским учреждениям в стране, находит там никому не нужных, больных, доживающих детей, везет их в Москву, лечит и возвращает к жизни.
Матвей приехал в Москву в мае 2019 года и провел в столице почти год. Его долго обследовали в НИКИ педиатрии имени Вельтищева. Выяснили, что у него белково-энергетическая недостаточность первой степени, из-за которой его организм плохо усваивает пищу, и заболевание почек. Мальчику установили гастростому и подобрали специальное питание. Известный российский детский нейрохирург Дмитрий Зиненко, давно работающий с благотворительным фондом «Дорога жизни», установил шунт в головной мозг Матвея, чтобы его голова больше не росла. Многим детям с запущенной гидроцефалией Зиненко проводит операции по уменьшению головы, но Матвей такую операцию может не пережить: его слабые почки не справятся с большой кровопотерей.
Несколько месяцев после операции Матвей жил в Елизаветинском детском хосписе, который является партнером фонда «Дорога жизни»: его нужно было выхаживать, кормить, реабилитировать. Сейчас он окреп, поправился, набрав за несколько месяцев более 8 кг, и 17 марта отправился в родной интернат с врачебными рекомендациями и запасом специального питания на первое время. Вмешательство фонда и московских врачей продлило ему жизнь, теперь его организм будет лучше справляться с болезнями и инфекциями.
Но если бы медицинская помощь была доступна для мальчика в раннем возрасте, он уже мог бы сидеть, а возможно, даже ходить — многие дети с компенсированной гидроцефалией ведут самую обычную жизнь. Возможно, у Матвея даже появилась бы семья.
«Нас очень волнует медицинская помощь в интернатных учреждениях как для детей, так и для взрослых,— говорит директор московского Центра лечебной педагогики (ЦЛП) Анна Битова.— За последние годы детей из ДДИ стали возить в школы, учить, и на этом фоне стало особенно заметно, как мало делает для них система здравоохранения».
Фото: Благотворительный фонд «Дорога жизни»
Битова несколько лет ездит со специалистами ЦЛП по российским интернатам, чтобы помочь учреждениям увидеть ошибки и наладить работу. И каждый раз сталкивается с детьми, которых не лечат. «Практически в каждом интернате есть дети с неоперированной расщелиной твердого неба,— говорит она.— Такие операции должны были сделать им в младенчестве. По сути, это дырка во рту — пища попадает в дыхательные пути, это грозит инфекциями, удушьем, это, в конце концов, негигиенично и некрасиво, и дети от этого очень страдают. У меня много вопросов, почему такие операции им не делают. В некоторых регионах что-то пытаются исправлять — например, в Кировской области таких детей стали оперировать, но в большинстве регионов не делают ничего».
По мнению Битовой, в медучреждениях к воспитанникам ДДИ относятся как к детям второго сорта: «В одном регионе мы уговаривали руководство интерната отправить на обследование детей с расщелиной твердого неба, в итоге их отправили в областную больницу, но там сочли оперативное лечение «нецелесообразным». Я не верю, что это на самом деле нецелесообразно. Но я знаю, что к детям с умственной отсталостью относятся так, как будто им ничего не нужно».
Я не верю, что это на самом деле нецелесообразно. Но я знаю, что к детям с умственной отсталостью относятся так, как будто им ничего не нужно».
Другой проблемой, по ее мнению, является удаленность ДДИ от крупных городов и медицинских центров.
«ДДИ должны сотрудничать с медицинскими учреждениями, расположенными поблизости, но так как большинство ДДИ находятся в удаленных от больших городов местах, то качественная медицина им не доступна,— согласна с директором ЦЛП руководитель благотворительного фонда «Дорога жизни» Анна Котельникова.— Часто ДДИ находится в каком-то поселке и ближайшее медучреждение — это областная больница. Мы были в городе Петровск-Забайкальский — в местной больнице, как нам признались врачи, нет даже спирта для проведения операций. Нет антибиотиков. Наши врачи всегда приезжают официально, об их приезде знает местный минздрав, и назначения, которые делают наши врачи, абсолютно официальные, и местные врачи должны их выполнять. Но они не могут это делать. В Петровске-Забайкальском невозможно сделать ребенку КТ (компьютерную томографию.— “Ъ”). Доктор Зиненко обследовал ребенка в местном ДДИ, ему важны были снимки, но, чтобы сделать КТ, нужно было ехать в Читу, за 500 км. Это реальность, в которой живут дети и сотрудники этих удаленных от цивилизации учреждений. Поэтому мы ездим в такие отдаленные детские интернаты, а их около 130 по стране».
В конце прошлого года в НИКИ педиатрии имени академика Вельтищева поступила девочка-сирота из далекого регионального ДДИ — семилетняя Руслана. Она с рождения жила с врожденными пороками развития, черепно-мозговой грыжей, шунтозависимой гидроцефалией и огромной опухолью между головой и нижней частью спины. Не жила, а существовала на грани жизни и смерти. «Нам сказали, что ребенок нетранспортабельный, она практически не могла шевелить головой,— вспоминает Котельникова.— Нейрохирург Дмитрий Юрьевич Зиненко провел операции, удалил опухоль, сейчас Руслану потихоньку вертикализуют и реабилитируют, качество ее жизни существенно улучшилось».
Психотропные препараты вместо обезболивания
С фондом «Дорога жизни» работают 14 докторов разной специализации из федеральных медицинских центров: педиатры, ортопед, сурдолог, офтальмолог, нейрохирурги, дефектолог, клинический психолог, психиатр, нутрициолог, диетолог, реабилитолог — все они выезжают с представителями фонда в региональные ДДИ и дома ребенка. «Наши выезды — это не просто диспансеризация,— говорит Котельникова.— Наша задача — сделать скрининг состояния тех детей, у которых болезнь уже запущена».
В феврале группа московских врачей из фонда «Дорога жизни» второй раз за последний год побывала в городе Нижняя Тура Свердловской области.
Врач-реабилитолог Александр Фокин, осмотревший 20 детей, рассказал потом в отчете для благотворительного фонда, что у всех 20 детей были контрактуры — это значит, что из-за отсутствия технических средств реабилитации, несменяемого, неудобного положения ребенка в кровати его тело деформируется, он испытывает боль. Ортопедической обуви в учреждении, по словам врача, нет или она «совершенно убитая». Необходимая медицинская помощь тяжелобольным лежачим детям не оказывается, рентген тазобедренных суставов не проводится вообще.
По словам врача-педиатра Натальи Гортаевой, в интернате нет своего педиатра и всю его работу выполняет фельдшер: «Обычный педиатрический прием проводится только на диспансеризации один раз в год, что для детей, которые имеют патологии разных органов и систем одновременно, недопустимо». Доктор отмечает, что примерно 10% детей в учреждении страдают белково-энергетической недостаточностью — они нуждаются в установке гастростом и назначении лечебного питания.
Детский психиатр Ольга Атмашкина наблюдала у воспитанников учреждения «тотальную педагогическую запущенность», а невролог Григорий Кузьмич, посетивший этот интернат дважды, сообщил, что в прошлый раз осмотрел 17 детей, но его рекомендации были выполнены учреждением только на «5–10%», поэтому улучшения наступили лишь у двух детей. Девочка с диагнозом spina bifida вообще находится в критическом состоянии: ей ставят катетер раз в сутки перед сном, хотя показано не меньше трех. По словам врача ультразвуковой диагностики Ивана Кротова, почки ребенка в очень плохом состоянии.
Девочка с диагнозом spina bifida вообще находится в критическом состоянии: ей ставят катетер раз в сутки перед сном, хотя показано не меньше трех. По словам врача ультразвуковой диагностики Ивана Кротова, почки ребенка в очень плохом состоянии.
Врач-офтальмолог Раиса Васильева констатирует, что в ДДИ в Нижней Туре очень много слепых и слабовидящих детей. В целом 70% детей нуждаются в очках и могут считаться слепыми и слабовидящими, полагает врач.
«В этом учреждении раньше не проводилась очковая коррекция детям,— говорит Васильева,— после моих назначений были закуплены правильные очки, дети начинают их носить, но необходим контроль, а его нет — на 20 детей одна воспитательница и две нянечки, а постовая медсестра — одна на 70 человек». По словам Васильевой, некоторым детям нужно протезирование — оно проводится только в Екатеринбурге, и для детей из ДДИ недоступно.
Врачи, посетившие интернат, пришли к выводу, что поблизости нет никаких медучреждений, которые могли бы оказывать детям в этом ДДИ квалифицированную помощь. В 2019 году лишь восемь детей из интерната прошли обследование и лечение в Екатеринбурге.
Руководство интерната, в свою очередь, рассказало врачам, что в учреждении не хватает персонала: на 115 детей тут работает 150 сотрудников, основная часть которых работает в режиме «сутки через трое», и больше ставок регион не дает. Директор в разговоре с московскими врачами признал, что тяжелое положение детей в интернате связано с его удаленностью от регионального центра: в городе нет квалифицированных врачей. К тому же младший медперсонал приезжает сюда из других населенных пунктов, поэтому изменить график сменной работы нельзя.
Анна Котельникова, рассказывая “Ъ” о своих впечатлениях от поездок в региональные ДДИ, отмечает, что ее поразило «катастрофическое состояние зубов практически у всех воспитанников»:
«Зубы черные, гнилые, с дырами. Даже у четырехлетних, самых маленьких детей в ДДИ очень плохие зубы. Стоматологическая помощь для большинства детей в ДДИ недоступна».
Директор фонда «Дорога жизни» Анна Котельникова
Фото: Благотворительный фонд «Дорога жизни»
Эту проблему подтверждает и Анна Битова: «Стоматологическая помощь для детей с нарушениями развития — это огромная проблема. Многим детям нужно лечение зубов под наркозом, для этого при стоматологической клинике должны быть стационар и анестезиолог. Это в нашей стране проблема. Еще два года назад мы стали поднимать этот вопрос, Минздрав издал приказ, и теперь практически в каждом регионе есть места, где должны лечить зубы под наркозом. В некоторых регионах это стали делать в единичных случаях. Но вот пример: недавно мы были в ДДИ, и нам сказали, что нескольким детям пролечили зубы. Я спросила, лечат ли детей в отделении милосердия (в отделениях милосердия живут маломобильные дети, которые не могут ходить и ухаживать за собой.— “Ъ”), и мне сказали, что, нет, не лечат, потому что такая стоматологическая больница есть только в областном городе за 200 км от интерната. Оказалось, что 40 детей из отделения милосердия экстренно нуждаются в стоматологической помощи. Когда весь рот в кариесе, ребенку больно, он чаще болеет, потому что более подвержен инфекциям.
В одном учреждении мне сказали: «Если ребенок очень мучается, мы вырываем ему зуб». И я поняла, почему к 18 годам у детей в ДДИ нет третьей части зубов»
Еще в сентябре прошлого года об этой проблеме рассказывала главный внештатный детский психиатр департамента здравоохранения города Москвы, руководитель отдела неотложной психиатрии и помощи Центра имени Сербского Анна Портнова. На встрече с представителями общественных организаций в Центре имени Сербского Портнова и другие сотрудники этого медицинского учреждения рассказывали о предварительных результатах обследования детей и взрослых с особенностями развития, живущих в ДДИ и ПНИ (психоневрологических интернатах). Осмотрев более трети детей, живущих в ДДИ, и их медкарты (всего 8,5 тыс. ), специалисты пришли к выводу, что качественная медпомощь этим детям недоступна, болевой синдром у них не лечат, а вместо лечения боли назначают психотропные препараты.
), специалисты пришли к выводу, что качественная медпомощь этим детям недоступна, болевой синдром у них не лечат, а вместо лечения боли назначают психотропные препараты.
Из выступления Анны Портновой в Центре Сербского в сентябре 2019 года:
— Детям с особенностями развития нужна стоматологическая помощь на особых условиях — лечение зубов под наркозом. В регионах такая услуга населению не оказывается в принципе, а ребенок с особенностями развития тем более такой помощи не получает, хотя у него есть на это приоритетное право. Поэтому дети с заболеваниями зубов, особенно безречевые, с явными кариозными полостями, с воспаленными деснами, ведут себя хуже, чем другие дети: они капризные, они плохо спят, плачут. И очень часто психиатром это расценивается как нарушение поведения — он делает соответствующее назначение. А все дело просто в плохом соматическом состоянии. То же касается и отсутствия неврологической помощи. В ДДИ достаточное количество детей с ДЦП со спастическим синдромом. Практически нигде в интернатах я не видела детей, которые получают антиспастическую и антиболевую терапию. Дети с хроническим болевым синдромом, с тяжелой спастикой не получают соответствующее протоколу лечение. Поэтому у них также очень тяжелое психическое состояние и они перегружаются психотропными препаратами.
«С самого начала наш фонд считал своей задачей помогать детям-сиротам с инвалидностью и сохранным интеллектом, нуждающимся в высокотехнологической помощи,— рассказывает Анна Котельникова.— Мы понимали, что если ребенок с гидроцефалией будет прооперирован в раннем возрасте, то у него высоки шансы попасть в семью. Возвращать детей в детские дома после высокотехнологичных операций ужасно, ведь там нет индивидуального ухода и состояние детей, которые перенесли столько боли, снова будет ухудшаться. Поэтому мы работали только с домами ребенка, где живут дети до 4 лет. Но впоследствии мы увидели, сколько детей, имеющих запущенные хронические заболевания, попадает из-за этого в ДДИ.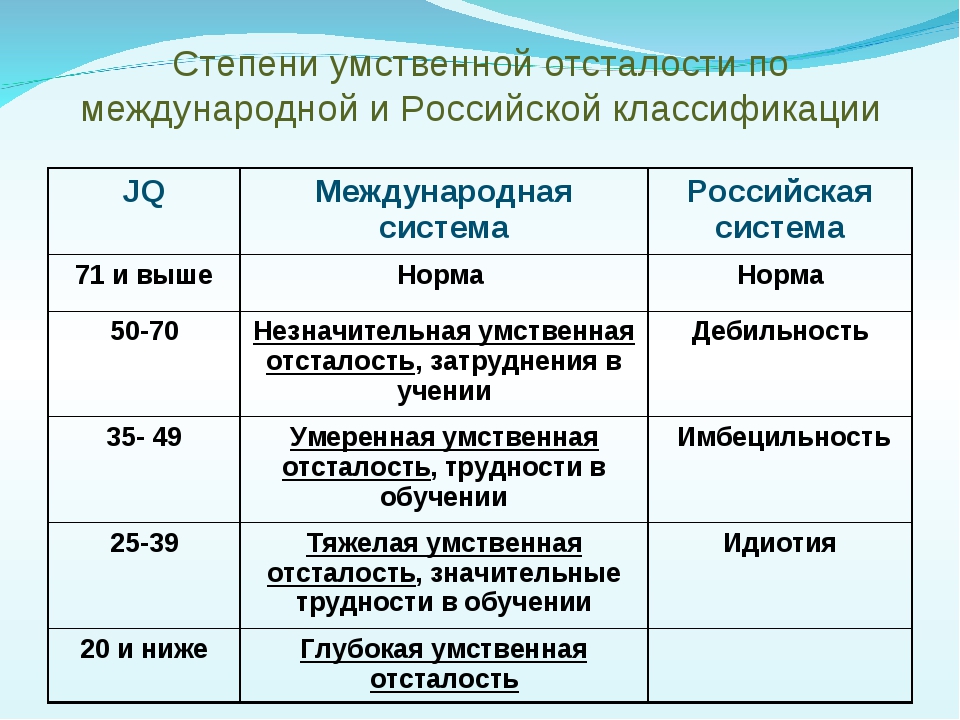 И стали работать с этими учреждениями».
И стали работать с этими учреждениями».
Составив базу удаленных от больших городов сиротских учреждений, фонд пригласил к сотрудничеству врачей федеральных учреждений здравоохранения, а затем отправил в регионы предложения о сотрудничестве. «Мы рассказывали учреждению о том, что есть такая бригада врачей, что мы ездим с портативным оборудованием: аппарат УЗИ, энцефалограф, сурдологическое, офтальмологическое, отоларингологическое оборудование,— вспоминает Котельникова.— Мы предлагали учреждениям свою дополнительную помощь. В первые полгода эта работа шла очень тяжело: учреждения боялись с нами работать. Мы пытаемся организовать диалог между врачами федеральными и врачами, которые находятся в регионе. Рассказать о том, что есть новые методы, есть ресурсы, что мы готовы делиться. Но в большинстве регионов у местных чиновников сразу включается страх: они говорят, что все и так знают, что у них все есть, все хорошо — на самом деле они боятся, что информация пойдет в Минздрав и на их головы полетят все шишки. Сейчас стало легче: нас уже знают. Многие директора учреждений переживают за состояние подопечных детей и принимают нашу помощь. Но есть и такие интернаты, где с нами не хотят работать, и мы не знаем, в каком состоянии там живут дети».
Из физической инвалидности — в ментальную
В ДДИ часто попадают дети с сохранным интеллектом. Не имея умственной отсталости, но имея запущенное хроническое заболевание, ребенок может оказаться в ДДИ, потому что так удобно чиновникам. Есть дети, заболевания которых даже не диагностированы, а особенности их поведения, связанные с хроническими заболеваниями, объясняются психическими нарушениями.
Саша Чукачев вырос в детском доме-интернате в Ростовской области. В возрасте 7 лет ему диагностировали сенсоневральную тугоухость 4 степени, но из-за трудного поведения подростка сначала госпитализировали в психиатрическую больницу, а потом решили перевести в ДДИ, поэтому в его карте появился диагноз «умственная отсталость». А диагноз, подтверждающий его глухоту, почему-то исчез. За годы жизни в ДДИ никто из осматривающих Сашу специалистов не догадался, что он глухой. Это выяснилось при осмотре специалистами фонда «Дорога жизни» — и Саша отправился в Москву на диагностику. Его сопровождала сотрудница ДДИ, а в Москве встречала сотрудница фонда Сабина Исмаилова-Гаврикова. У Сабины гости из Ростовской области и остановились, а спустя несколько месяцев Саша остался в этом доме навсегда. Ему исполнилось 18 лет, и Гавриковы предложили ему жить в их семье. За время, проведенное в семье, ему восстановили диагноз по слуху, и теперь он пользуется слуховым аппаратом, может слышать других людей и сам говорит с ними. Диагноз «умственная отсталость» ему сняли. В семье он научился читать, писать, считать, стал ходить в футбольную секцию, поступил в колледж. «В детском доме-интернате дети никому не нужны, их судьба — перейти в ПНИ и там медленно умереть,— говорит Сабина Исмаилова-Гаврикова.— Это никого не волнует. Узники этой системы не только дети, но и персонал, брошенный в дикие условия для работы. Саше повезло, потому что проект выездных медицинских бригад фонда «Дорога жизни» дал ему билет в новую жизнь, но таких детей, как Саша, там сотни».
А диагноз, подтверждающий его глухоту, почему-то исчез. За годы жизни в ДДИ никто из осматривающих Сашу специалистов не догадался, что он глухой. Это выяснилось при осмотре специалистами фонда «Дорога жизни» — и Саша отправился в Москву на диагностику. Его сопровождала сотрудница ДДИ, а в Москве встречала сотрудница фонда Сабина Исмаилова-Гаврикова. У Сабины гости из Ростовской области и остановились, а спустя несколько месяцев Саша остался в этом доме навсегда. Ему исполнилось 18 лет, и Гавриковы предложили ему жить в их семье. За время, проведенное в семье, ему восстановили диагноз по слуху, и теперь он пользуется слуховым аппаратом, может слышать других людей и сам говорит с ними. Диагноз «умственная отсталость» ему сняли. В семье он научился читать, писать, считать, стал ходить в футбольную секцию, поступил в колледж. «В детском доме-интернате дети никому не нужны, их судьба — перейти в ПНИ и там медленно умереть,— говорит Сабина Исмаилова-Гаврикова.— Это никого не волнует. Узники этой системы не только дети, но и персонал, брошенный в дикие условия для работы. Саше повезло, потому что проект выездных медицинских бригад фонда «Дорога жизни» дал ему билет в новую жизнь, но таких детей, как Саша, там сотни».
Фото: Благотворительный фонд «Дорога жизни»
Анна Котельникова называет случай Саши «чудовищной фальсификацией».
История Тани из Хакасии похожа на Сашину, только у нее пока нет такого счастливого завершения. Таня родилась с диагнозом spina bifida, ее мама написала заявление на размещение ребенка в сиротском учреждении. У Тани подозревают несовершенный остеогенез в начальной стадии, диагноз будет установлен после анализа на ломкость костей — денситометрии. У нее легко ломаются кости и так сильно деформирован позвоночник, что давит на легкие. ДДИ направлял Танины документы в крупные медицинские центры федерального уровня, чтобы ее взяли на лечение по квоте, но всюду отказывали. Официально говорили, что «ничего нельзя сделать», а неофициально директор объяснял это слишком неблагоприятным анамнезом в виде девятой беременности матери и ее алкогольной зависимости, а также умственной отсталости ребенка.
«Никто не хочет портить статистику из-за государственных детей»,— говорит Анна Котельникова.
На самом деле Таня интеллектуально сохранна, рассказывает Котельникова, но в обычном детском доме за такими детьми боятся ухаживать. В ДДИ не боятся, но для устройства в ДДИ ребенку должна быть диагностирована умственная отсталость. Поэтому многим интеллектуально сохранным детям эта умственная отсталость приписана».
Таню взял на лечение заведующий нейрохирургическим отделением Научно-исследовательского клинического института педиатрии имени академика Вельтищева Дмитрий Зиненко — он давно работает с благотворительными фондами и лечит сирот.
Фонд «Дорога жизни» нанял Тане няню на время лечения, потому что ДДИ не дает длительное сопровождение в больницы, а без няни ребенка с таким тяжелым заболеванием не вылечить.
В больнице оказалось, что девочка не умеет читать и писать, но она быстро освоила грамоту с помощью няни. Ей уже провели две операции: иссечение кисты и ревизию шунта. Возможно, ей предстоит спинальная операция в том случае, если диагноз «несовершенный остеогенез» не подтвердится. Такая операция поможет Таниным легким.
В Амурской области у воспитанника дома ребенка Виталия были диагностированы множественные заболевания, при которых необходимы трахеостома и гастростома. У мальчика нет ментальных или психических нарушений, но к 4 годам его нужно было переводить из дома ребенка в другое учреждение: психиатр поставил ему диагноз «олигофрения», чтобы оформить перевод в ДДИ. «Мне звонила директор этого дома ребенка и рассказывала, что у ребенка нет олигофрении, но чиновники испугались, что в обычном детском доме другие воспитанники могут вырвать у него трахеостому,— говорит Котельникова.— Поэтому они решили таким образом его «обезопасить» — добавить диагноз и перевести в ДДИ». При помощи фонда Виталий был госпитализирован в РДКБ на обследование, медицинский консилиум решил, что мальчику показано восстановление пищевода. Вскоре его жизнь изменилась: он обрел семью и уехал жить в Санкт-Петербург.
Алексей попал в детский дом в Приморском крае после того, как его мать была лишена прав из-за алкоголизма, впоследствии она умерла. Мальчик хорошо учился, планировал поступать в институт. В подростковом возрасте, катаясь с ребятами на тарзанке, Алексей сорвался, получил травму позвоночника, сел в инвалидное кресло. Его перевели в ДДИ. «Нам в фонд позвонил начмед этого ДДИ и попросил помощи,— говорит Котельникова.— У парня была жуткая депрессия, он сутками сидел в комнате и смотрел в стену. Просто он понял, что его жизнь закончилась. Понимаете, это умный, очень красивый мальчишка, который жил полной жизнью. Да, он никогда не сможет ходить, он всегда будет в коляске, но сам факт того, что из-за физической инвалидности человека превращают в ментального инвалида, чудовищен».
Сейчас фонд ищет Алексею семью, а пока он живет в реабилитационном центре «Три сестры»: его учат самостоятельно сидеть, ухаживать за собой, с ним работает психолог.
«У многих детей в ДДИ педзапущенность на бумаге переросла в умственную отсталость,— говорит Анна Котельникова.— В 15–16 лет ребенок не знает ни букв, ни цифр. Детей-колясочников часто не возят в школу просто потому, что нет транспорта. Вот, например, мы были в маленьком городке в Забайкальском крае, 200 км от Улан-Удэ. В ДДИ три девочки — 16, 13, 14 лет. 16-летняя в школу ходила — ее возили, она худо-бедно знает буквы, умеет считать-писать. А две другие, у них spina bifida, они на колясках, и их коляски не помещались в пазик, который есть в интернате, и поэтому их не возили в школу, они не учились. Только сейчас, работая с нашими педагогами и психологами в рамках программы фонда «Доступная помощь», они стали учить буквы. Наш психиатр их осматривала, проводила тест Векслера, она говорит, что у детей сохранный интеллект, но сильная педагогическая запущенность. И эти подростки понимают, что они в интернате для детей с умственной отсталостью находятся по ошибке».
Фото: Благотворительный фонд «Дорога жизни»
Из выступления Анны Портновой в сентябре 2019 года в Центре имени Сербского:
— Мы выезжали в регионы и привлекали региональных специалистов, они присоединялись к нашей бригаде, и мы вместе посещали интернаты. Нами были выявлены следующие проблемы: несоответствие выставленного диагноза, диагноза, с которым ребенок живет в интернате, его реальному состоянию. Прежде всего речь идет об утяжелении степени умственной отсталости. Кроме того, мы выявляли единичные случаи, когда дети с нормальным интеллектом проживали в интернатах и обучались по программе для детей с умственной отсталостью. В некоторых случаях не были диагностированы расстройства аутистического спектра или был выставлен неправомерный диагноз детской шизофрении, который не подтверждался на обследовании… К сожалению, диагноз о степени умственной отсталости не пересматривается в этих учреждениях, хотя, казалось бы, должен каждый год пересматриваться. Дело в том, что дети в интернаты попадают иногда из социально неблагополучных условий, по сути, в стадии педагогической запущенности. И диагноз им ставят достаточно серьезный, например умеренная или тяжелая умственная отсталость. В то же время ребенок развивается и дает хорошую динамику умственного развития, но диагноз при этом не пересматривается — он так и выходит с этим достаточно тяжелым диагнозом из детского учреждения и поступает во взрослое.
Нами были выявлены следующие проблемы: несоответствие выставленного диагноза, диагноза, с которым ребенок живет в интернате, его реальному состоянию. Прежде всего речь идет об утяжелении степени умственной отсталости. Кроме того, мы выявляли единичные случаи, когда дети с нормальным интеллектом проживали в интернатах и обучались по программе для детей с умственной отсталостью. В некоторых случаях не были диагностированы расстройства аутистического спектра или был выставлен неправомерный диагноз детской шизофрении, который не подтверждался на обследовании… К сожалению, диагноз о степени умственной отсталости не пересматривается в этих учреждениях, хотя, казалось бы, должен каждый год пересматриваться. Дело в том, что дети в интернаты попадают иногда из социально неблагополучных условий, по сути, в стадии педагогической запущенности. И диагноз им ставят достаточно серьезный, например умеренная или тяжелая умственная отсталость. В то же время ребенок развивается и дает хорошую динамику умственного развития, но диагноз при этом не пересматривается — он так и выходит с этим достаточно тяжелым диагнозом из детского учреждения и поступает во взрослое.
Практически повсеместно отсутствует логопедическая и психологическая помощь. Детям с нарушениями развития она, по сути, необходима не меньше, чем помощь психиатра, но эту помощь они в интернатных учреждениях не получают.
По словам Анны Битовой, в каждом ДДИ есть дети, которые попадают в психиатрическую больницу необоснованно пять-шесть раз в год, то есть фактически там живут. «У ребенка аутоагрессия, его отправили в психушку, но никто не попытался его чем-то занять,— говорит Битова.— Многие дети причиняют себе вред, потому что это единственное доступное для них занятие и ощущение, ведь они совершенно ничем не заняты». Подростков госпитализацией в психушку наказывают. Сабина Исмаилова-Гаврикова вспоминает, что Саша Чукачев попадал в психушку каждый раз, когда грубил старшим или пытался за себя постоять. Сашу запирали в больничную палату, привязывали к кровати и делали ему уколы. По словам Сабины, он до сих пор вспоминает это со слезами.
По словам Сабины, он до сих пор вспоминает это со слезами.
Отсутствие адекватной психиатрической помощи отметила и психиатр Анна Портнова. По ее наблюдению, после лечения в психиатрической больнице дети могут длительное время принимать назначенные им там психотропные препараты — пересмотр лечения не проводится.
Из выступления Анны Портновой:
— Проблема, которая наблюдается не только в учреждениях интернатного типа, но вообще характерна для системы детской психиатрической помощи,— это чрезмерное увлечение психотропными препаратами. Это назначение препаратов не по показаниям, назначение двух и более препаратов одного типа действия (прежде всего речь идет о нейролептиках), использование препаратов с достаточно большим риском осложнений и отсутствие коррекции на протяжении долгого времени — а речь идет о годах. Ребенок получает большие дозировки нейролептиков, то есть те дозировки, с которыми он вышел, например, из психиатрического стационара, они не корректируются специалистом-психиатром интерната. Поэтому мы видели большое количество осложнений.
Обучить и переподчинить
Общественные организации и родители детей-инвалидов уже несколько лет добиваются реформирования системы ДДИ. «В ДДИ обязательно должны появиться педиатры,— говорит Анна Котельникова.— Практика показывает, что педиатр из поликлиники приходит в ДДИ в последнюю очередь или не приходит вовсе, потому что у него не хватает времени обойти всех детей на участке. Если нет рецепта педиатра, то ребенку не имеют права дать ни жаропонижающее, ни обезболивающее. Все, что могут ему дать в ДДИ,— это психотропный препарат, потому что психиатр в этом учреждении есть».
По мнению Анны Битовой, врачи в ДДИ и ПНИ должны подчиняться не ведомству соцзащиты, а региональному минздраву.
«Ответственность за состояние здоровья этих детей должна лежать на главвраче районной поликлиники,— считает Битова.— Сегодня положение такое, что врача интерната никто сверху не может проверить, ведь директор учреждения не медик, а учреждение подчиняется ведомству социальной защиты. То есть врач в ДДИ не контролируется профессиональным сообществом. С другой стороны, он вынужден выполнять указы директора, и если директор считает, что какого-то ребенка нужно отправить в психиатрическую больницу, врач не может возражать. Даже хороший доктор в такой ситуации может только развести руками. Мы считаем, что необходимо разделить медицину и административное руководство учреждения. Поэтому нужно переподчинить медицинских работников в детских и взрослых интернатах ведомству здравоохранения».
То есть врач в ДДИ не контролируется профессиональным сообществом. С другой стороны, он вынужден выполнять указы директора, и если директор считает, что какого-то ребенка нужно отправить в психиатрическую больницу, врач не может возражать. Даже хороший доктор в такой ситуации может только развести руками. Мы считаем, что необходимо разделить медицину и административное руководство учреждения. Поэтому нужно переподчинить медицинских работников в детских и взрослых интернатах ведомству здравоохранения».
Член Экспертного совета ЦЛП Анна Битова
Фото: Глеб Щелкунов, Коммерсантъ
Также эксперты считают, что необходимо повышать качество медицинской помощи. «Нужно обучать врачей на местах»,— считает Анна Котельникова. «Надо повышать качество диспансеризации,— убеждена Анна Битова.— Обычно ее проводит районная поликлиника, но там нет узких специалистов. В некоторых регионах ответственность за диспансеризацию детей в ДДИ перевели на областные больницы — это улучшило ситуацию, но не кардинально. Например, в одном ДДИ лор-врач из областной больницы во время диспансеризации диагностировал отиты, ушные пробки, сделал назначения и уехал. Вернулся через несколько месяцев — детей не лечили. Потому что в этом городке нет детского лора».
Проблему нехватки кадров не решить, если ДДИ останутся в тех местах, где они находятся сейчас, полагают эксперты.
«Нужно требовать, чтобы регионы находили возможности переводить эти учреждения в центры, ближе к качественной медицинской, образовательной, реабилитационной, социальной помощи»,— полагает Анна Котельникова. «Это большая беда интернатов — удаленность, труднодоступность,— разделяет ее мнение Анна Битова.— Больше трети детей в интернатах очень тяжелые. Мы были в ДДИ, где 38 паллиативных детей, но в этом городе нет паллиативной помощи. Зачем их туда поместили? Они должны жить там, где есть качественная, быстрая паллиативная помощь. Есть в регионах полупустые дома ребенка — детей возвращают домой или забирают в приемные семьи, остается небольшая часть детей в большом учреждении. Там есть квалифицированный персонал, и это, как правило, хорошие здания. Мы говорим регионам: перепрофилируйте их, переведите эти дома ребенка в соцзащиту, как это сделали в Москве, и у вас получатся центры содействия семейному устройству, где могут жить и маленькие дети, и большие, и здоровые, и больные. И вы наконец решите проблему перевода маленьких детей в 4 года из дома ребенка в детский дом или в ДДИ, ведь эти переводы разрушают их психику». На такие предложения, по словам Битовой, региональные чиновники обычно отвечают отказом, считая, что это слишком сложная реформа.
Оставить рядом с домом
Президент благотворительного фонда «Волонтеры в помощь детям-сиротам» Елена Альшанская давно добивается большой реформы в системе детских сиротских учреждений. «Дело не в отсутствии медпомощи в ДДИ, а в существовании самих ДДИ,— говорит она,— и это комплексная проблема.
О чем говорит отсутствие медпомощи? О том, что здоровье и благополучие ребенка в сиротской системе не является ценностью.
И о том, что индивидуальные потребности ребенка в этой системе незаметны и неважны. Каждому ребенку, который попал в учреждение, потеряв свою семью, нужно серьезное психологическое сопровождение. А иногда — сопровождение конкретных специалистов, работающих с травмой, так как многие дети пережили тяжелые формы насилия. Но у нас этого нет. Жизнь ребенка в системе не рассматривается сквозь призму его индивидуальных потребностей. И ровно поэтому у детей в ДДИ нет адекватной медицинской помощи. Когда ребенок с тяжелыми нарушениями попадает в сиротскую систему, его увозят от места, где он раньше проживал, размещают в учреждении, где собраны вместе дети с тяжелыми нарушениями. Зачастую там нет рядом адекватной инфраструктуры, медицинской, социальной, педагогической помощи — это здания на опушке леса. В месте, где нет индивидуального ухода, индивидуального внимания, ребенок в первую очередь теряет здоровье. Особенно если мы говорим о ребенке, который не в состоянии сформулировать свои ощущения и проблемы. Эти дети оказываются в максимально уязвимой ситуации».
Многие дети находятся в ДДИ на социальном обслуживании по заявлению родителей: родители не лишены прав, их дети живут в этих учреждениях, потому что по месту жительства для них нет никаких услуг.
Государство расценивает помещение этих детей в ДДИ как услугу их родителям. «Государство говорит родителям: мы более качественно будем заботиться о ваших детях с тяжелой инвалидностью, чем это можете сделать вы,— рассуждает Елена Альшанская.— Но это такая странная социальная помощь, в которую не входит учет потребностей ребенка, в том числе с точки зрения его здоровья. Например, заболели зубы, заболел живот — ребенок, не умеющий говорит, не может об этом сказать. Внимательные родители обязательно поняли бы, что ребенку плохо. А в интернате его никто не видит и не слышит: ребенку больно, но помощь ему не оказывается. И для меня это огромный вопрос — имеет ли право государство оказывать такие некачественные услуги семьям?» Эксперт напоминает, что все учреждения соцзащиты каждый год проходят аудит и оценку качества оказания социальных услуг: «Если вы откроете результаты этого аудита на сайте каждого ДДИ или ПНИ, вы увидите, как высоко оценивается качество этих услуг. Потому что оценивают внешние признаки благополучия: наличие в помещении табличек, бегущих строк, пандусов, мебели, оборудования. Но никто не оценивает, насколько конкретному ребенку хорошо жить в конкретном интернате».
По мнению директора фонда «Волонтеры в помощь детям-сиротам», система должна быть выстроена так, чтобы индивидуальные потребности ребенка были услышаны. «Для этого, во-первых, не должно быть никаких ДДИ,— говорит Альшанская.— Если у семьи есть сложности с воспитанием ребенка-инвалида — надо помогать их решать. У ребенка с тяжелыми заболеваниями должна быть возможность учиться в дошкольном и школьном учреждении рядом с домом, чтобы его не надо было увозить куда-то в лес за 100 км от дома. А если ребенок реально потерял семью и родственники отказались его забирать, он должен быть устроен в приемную семью, под опеку. А если семью пока не нашли — то ?в учреждение в его районе рядом с тем местом, где живут его родные или знакомые. И у каждого ребенка в учреждении должен быть доступный ему близкий взрослый». Альшанская предлагает внести поправки в постановление правительства №481 от 24 мая 2014 года, чтобы один взрослый в ДДИ мог сопровождать не более трех детей: «В таком случае этот человек сможет оценить потребности детей, заниматься с ними, следить за их состоянием здоровья».
Член Общественной палаты России и Совета по вопросам попечительства в социальной сфере при Правительтве России Елена Альшанская
Фото: Анатолий Жданов, Коммерсантъ
Когда постановление №481 принималось, Альшанская и другие эксперты, участвовавшие в его обсуждении, предлагали ограничить численность детей в сиротских учреждениях до 30–60 и перестать разделять детей по возрасту, состоянию здоровья и уровню интеллекта. «Мы были за то, чтобы в учреждении временно проживали не более 20–30 детей, но нам сказали, что даже предлагать это бессмысленно — в стране огромные детские интернаты на 100–400 человек, и у регионов нет денег на их расформирование,— вспоминает Альшанская.— Наше предложение об ограничении в 60 воспитанников тоже отвергли». По ее словам, у реформы, начатой в результате этого постановления, есть результаты — например, детей перестали переводить из группы в группу внутри одного учреждения, группы стали небольшими, по семейному типу. «Но по-прежнему остались дома ребенка, которые подчиняются Минздраву, детские дома, которые подчиняются Минобразования, и ДДИ, подведомственные Министерству труда и соцзащиты,— резюмирует Елена Альшанская.— Мы не смогли добиться главного — чтобы детей перестали в 4 года переводить из дома ребенка в детский дом и чтобы не проводили селекцию, отправляя детей с умственной отсталостью или другими тяжелыми нарушениями в ДДИ. И это я считаю своей задачей на ближайшие годы».
Альшанская предлагает не переводить детей, лишившихся родительского попечения, из тех мест, где они жили, в отдаленные учреждения — независимо от того, в каком они возрасте и какое у них состояние здоровья, они могут жить в небольшом приюте в своем районе до тех пор, пока их не устроят в семью. Небольшой приют на 10–20 детей можно организовать в любом райцентре, считает эксперт, рядом с ребенком будут его родители, родственники, знакомые, соседи, которые смогут его навещать. «Сейчас ребенка, который лишился семьи, могут перевести в учреждение за 500 км, и это значит, что он никогда больше не увидит своих родственников,— говорит Альшанская.— Во всем мире делается упор на то сообщество, в котором ребенок вырос, потому что для него очень важно поддерживать социальные связи, это влияет на его развитие, самоидентификацию, на возможность восстановить отношения с родными и вернуться домой».
Если такие небольшие приюты появятся в каждом районе, то в них можно будет размещать самых разных детей, считает эксперт:
«Если судить по статистике, то мы видим, что не бывает в одном районе сразу 20 детей с нарушениями развития или сразу 20 младенцев. Скорее всего, в таком приюте будут дети разного возраста, например десять детей старше 5 лет, два младенца, один ребенок с нарушениями развития. Если наши предложения услышат в правительстве и для каждого ребенка с нарушением развития или младенца будет выделен индивидуальный воспитатель, это решит сразу много проблем. Персонал не будет перегружен, дети будут находиться в территориальной доступности от своих родных, а значит, сохранят контакты с ними, местные полклиники и больницы спокойно смогут обслуживать небольшое количество детей из этого учреждения. Если ребенок с трахеостомой, на зондовом питании, паллиативный, для него может быть выделен и индивидуальный пост — и это все равно выйдет для региона дешевле, чем содержание огромных казарм на 300 детей. А главное, это будет гуманнее».
Что нужно знать о детях с особенностями развития — Российская газета
За последний год в школах произошло больше 15 нападений учеников на учителей или своих сверстников. В чем причина: гормональный срыв, компьютерные игры или отклонения в психике? Может ли быть опасным ученик с умственной отсталостью? Чему и где учить таких детей? Что должен знать учитель про аутизм? Об этом корреспондент «РГ» беседует с профессором Российского государственного педагогического университета им. Герцена Светланой Ильиной.
Светлана Юрьевна, у нас сегодня чуть ли не все школы стали инклюзивными. Принимают слабовидящих, слабослышащих детей, учеников с ДЦП. А готова массовая школа учить детей с умственной отсталостью?
Светлана Ильина: Не всех таких детей можно и нужно учить в обычных школах. К сожалению, большинство родителей считают, что будет лучше, если их ребенок станет учиться в обычном классе. На деле это не так. Он, скорее всего, он окажется без коррекционной поддержки и продвижения в развитии у ребенка не будет.
В Санкт-Петербурге около 30 коррекционных школ для детей с умственной отсталостью, плюс в каждом районе города школы для детей с задержкой психического развития. В коррекционных школах учатся дети и с легкой умственной отсталостью, и с умеренной. Классы для учеников с умеренной умственной отсталостью называются «Особый ребенок». Это тяжелые дети и с каждым годом таких классов становится все больше. Дети с легкой степенью не являются инвалидами. Вы их в жизни никогда не отличите, и если они были в коррекционной школе, то, как правило, очень успешно адаптированы, пользуются компьютерами, общаются, и никаких проблем не возникает.
А если к такому в школе подойти и сказать: ударь вон того по голове — он плохой. Ударит?
Светлана Ильина: Они, конечно, внушаемые, но не до такой степени. Вот дети с умеренной умственной отсталостью, конечно, в меньшей степени отдают себе отчет, но психически они, как правило, вменяемы. Часто у них родители с высшим образованием, и стремятся создать для ребенка самые благоприятные условия.
Чему можно научить детей в коррекционной школе? Где «потолок» для них — дроби, таблица умножения, чтение Пришвина и Паустовского? Или они могут осилить программу средней школы, просто надо гораздо больше времени?
Светлана Ильина: В коррекционных школах — своя программа. Там не только таблица умножения, но и сложение, вычитание дробей, история Отечества, география, естествознание. Круг предметов достаточно большой. Но главное — социализация, получение навыков, которые помогут дальше в жизни, и есть специальный предмет — «основы социальной жизни». В таких школах оборудованы классы, где есть плита, холодильник, стиральная машина, комната-гостиная. Детей учат всему — от завязывания шнурков до пользования техникой. Самое важное — сформировать навыки самообслуживания, научить выбирать товары, делать покупки. В коррекционных школах дети могут учиться в течение 13 лет, после окончания школы или во время учебы могут посещать реабилитационные центры, где тоже идут занятия. Там можно быть и пять лет, и больше.
Что дальше? Их учат профессии?
Светлана Ильина: Ребята с легкой степенью умственной отсталости могут поступить в колледжи и получить профессию, например, швеи. Они трудятся озеленителями, сортировщиками, могут выполнять несложную механическую работу. С умеренной степенью найти работу сложнее.
Чему можно научить детей в коррекционной школе? Где «потолок» для них — дроби, таблица умножения, чтение Пришвина и Паустовского?
Сейчас во многих школах учатся дети-аутисты. У них есть умственное отставание?
Светлана Ильина: Аутизм — своеобразное отклонение именно эмоционально-волевой сферы. Они с трудом выходят на контакт с другими людьми, очень оберегают свое пространство. С компьютером им проще. Его они допускают к себе и могут творить чудеса, очень легко справляясь с различными задачами. Не всегда, но часто расстройства аутистического спектра сопровождаются умственной отсталостью. У нас есть классификация аутизма, где выделены четыре группы. Четвертая группа — дети, у которых может быть умеренная или тяжелая умственная отсталость.
А гениальные аутисты, про которых мы иногда слышим, это первая или вторая группа? Есть известный вуз, где учатся и такие студенты. Они не знают, как дойти до столовой, но могут решить такие задачи, к которым их однокурсники и не подходят.
Светлана Ильина: Гениальность — тоже отклонение от нормы. Просто мы людям с гениальностью ставим знак «плюс», а всем остальным можем поставить «минус».
В Москве был случай, когда ученик принес оружие и застрелил учителя. Потом выяснилось, у него была шизофрения. Этот диагноз трудно распознать?
Светлана Ильина: Шизофрения — не умственная отсталость, интеллект может и не страдать. Но странности в поведении грамотный учитель может заметить: у таких детей есть особенности речевого развития. Они говорят много, долго, сложными по грамматическому построению предложениями. Но за фразами ничего нет. Если их попросить быстро нарисовать дом, они каждое окошечко будут прорисовывать… Сейчас педвузы переходят на новые образовательные стандарты, и на всех факультетах будет читаться курс по инклюзивному образованию, в том числе, и о детях и с умственными, и с психическими отклонениями.
Оказывается, у многих известных людей рождаются «особенные» дети? Этому есть какое-то объяснение?
Светлана Ильина: Причин того, что в семье появляется такой ребенок, много: генетические нарушения, тяжелая беременность, краснуха, которую мама перенесла во время беременности, возраст родителей. После 35 лет будущие мамы должны находиться на особом пристальном учете. После 40 лет риск очень высок. Зарубежная статистика показывает: если мама рожает после 40 лет, то на 10 детей 7-8 могут быть с различными отклонениями.
По каким признакам родители могут понять, что с их ребенком что-то не так?
Светлана Ильина: К трем годам ребенок должен уметь держать ложку, пользоваться ею, уметь ходить, сидеть. Важный показатель — речевое развитие. Если ребенок в три года говорит отдельными словами, то это серьезный сигнал обратиться к специалистам. И не только к логопеду, но и к психиатру. В этом возрасте ребенок должен говорить простой фразовой речью. Важно, как он складывает матрешку, играет с кубиками, вообще, умеет ли играть, как принимает помощь.
“УМСТВЕННО ОТСТАЛЫЙ – НЕ ЗНАЧИТ ТУПОЙ!”
Репортер
Александр Брагинский рассказывает о том, что реально означает этот диагноз, а также объясняет почему дети могут плохо учиться, кто в этом виноват и что делать
Психиатр, психолог и гипнотерапевт Александр Брагинский — это человек, который зрит в корень. Порой поражаешься как точно он обрисовывает ситуацию, ее детали, если дать ему только канву, общую схему. Я советую читателям прислушаться к мнению этого вовсе не рядового специалиста. Тем более, что доктор Брагинский одно время занимался именно исследованиями проблем детей дошкольного и младшего школьного возраста. Сегодня Александр высказывает мысли, возникшие после чтения статей, опубликованных в последних двух номерах “Репортера” – “Моего ребенка признали умственно отсталым” и “Ребенка признали агрессивным”. — Дети есть действительно умственно отсталые, а есть дети с локальными западениями школьных знаний, -объясняет Александр. – Поясню: у нас в мозгу есть участки, отвечающие за математические способности, чтение, ровное и четкое написание букв и т.д. Ребенок может хорошо решать примеры, но писать безобразно, вкривь и вкось, или плохо читать. Дело в том, что у него в мозгу происходят время от времени локальные кровоизлияния и действуют именно на участки, отвечающие за письмо и чтение. Отчего происходят кровоизлияния? Это бывает следствием родовых травм, патологии беременности или нездоровая наследственность. Я изучал детей начальных классов, которые не успевали по некоторым предметам и доказал, что у них не умственная отсталость, а локальные поражения, требующие, тем не менее, специального обучения и лечения. — Прямо лечения и спецобучения, вы не оговорились? То есть в обычных классах оставлять таких детей нельзя? — Я не знаю какие в Канаде спецклассы и спецшколы, и потому мне трудно ответить надо ли переводить туда такого ребенка. В Санкт-Петербурге у нас спецшколы для таких детей были хорошими. В них уроки шли по 20-25 минут, перемены были чаще, чем в обычных школах, существовал сончас, когда детей укладывали в койки, они больше гуляли на свежем воздухе. Если в Канаде спецкласс тоже означает какие-то льготные условия, то ребенка стоит отдать в такой класс – ему там будет легче. — В статье “Ребенка признали умственно отсталым” я писала про третьеклассника Славика, у которого школа нашла легкую степень отсталости и настаивает на спецобучении, с чем не согласны родители и его русскоязычные педагоги. Я задавала в статье вопрос: не лучше ли оставить ребенка среди обычных детей, дабы он тянулся за ними, нежели переводить в спецшколу, где учатся дети с тяжелыми патологиями, и он деградирует. Как вы ответите на этот вопрос? — Я не видел этого ребенка, но если верить школе, что отсталость именно легкая, то вполне можно оставить его в обычном классе, ребенок действительно может тянуться за сверстниками. Но родители должны им вплотную заняться, помогать. Очень часто родители не согласны с диагнозом “умственная отсталость”, потому, что не знают что это такое. Когда обыватель говорит про отсталость, он имеет в виду IQ. Но существует понятие характера умственной отсталости. Она бывает наследственная, или вследствие родовой травмы, или из-за патологии беременности. При наследственной дети уравновешены, работоспособны. Они, особенно в начальных классах, способны усваивать школьную программу и получать хорошие оценки, но потом, с усложнением программы, у них обязательно появляются проблемы. Им трудно учиться и тут надо или отдавать на спецобучение или постоянно помогать. Наследственная умственная отсталость не лечится. Просто человек медленно созревает и с этим надо смириться. Повзрослев, эти люди выглядят примитивными, но нормально работают на своих, чаще всего рабочих специальностях. Наиболее сложная отсталость наблюдается в результате патологии беременности. Такие дети испытывают проблемы с концентрацией внимания, потому им трудно учиться. Их лечат медикаментозно, но лечится все это с трудом, потому, что иногда медикаменты, напротив, вызывают добавочное возбуждение. В результате родовой травмы у детей часто наблюдается быстрая утомляемость. И им нужно то, о чем я говорил выше – короткие уроки, частые перемены, прогулки, сон. Таким детям тоже назначают лечение. Подчеркиваю, во всех данных случаях диагноз умственная отсталость может быть не связан с IQ, может иметься в виду именно вот эта симптоматика: невозможность нормально учиться из-за гиперактивности, невозможности концентрироваться надолго, быстрой утомляемости. Поэтому не надо впадать в панику и считать, что вашего ребенка признали глупым, тупым. — Но общественность-то всех этих тонкостей не знает и будет считать ребенка именно глупым… — Важно кем ты его сам считаешь и что ты ему говоришь. Записи в его файле не показывают широкой публике. Родителям порой вместо того чтобы сопротивляться постановке диагноза нужно признать его и получить помощь. Ребенку ведь реально трудно учиться… Что касается оценки интеллекта, то разъясню чем умственная отсталость (у/о) отличается, например, от дебильности. При пограничной (несильной) у/о ты даешь ребенку задание и он не может его выполнить. Но потом, постепенно, при разъяснении и повторении он выполняет. Он способен скопировать твой образец и понять в чем суть задачи, выделить существенное. При дебильности – никогда. Часто пограничная у/о бывает у запущенных, детдомовских детей, детей из неблагополучных семей. Просто потому, что с ними никто не занимается. Умственно отсталого ребенка можно отправить в обычную школу, но поскольку он не успевает, ему становится неинтересно, и потом, когда его отдают в спецшколу, ему уже и там неинтересно, он привык, что школа – это скучно. Вот поэтому и важно провести диагностику до школы. — А разве не бывает, что диагноз ставится ошибочно? — Бывает. Нам, врачам, в Петербурге показывали фильм про мальчика, который до трех лет жил в семье алкоголика и проститутки. Его оставляли дома закрытым на несколько дней без еды и воды и люди, зная, что в квартире ребенок, бросали ему в форточку пакетики с водой и едой. Мальчик прокусывал себе тело и пил собственную кровь когда не было воды. Невропатолог, когда ребенка забрало государство, поставила ему диагноз “глубокая дебильность”. Потом малыша усыновила соседка. Нам показали каким он стал через пять лет. Он получал хорошие оценки в школе, играл на скрипке, принимал участие в концертах, он отлично играл в шахматы и был очень развитым ребенком. Нам демонтрировали этот фильм как пример врачебной ошибки. — Славика тестировали на протяжении трех часов без перерыва. Это нормально? — Нет, конечно. Психолог или психиатр должен понимать особенности этого возраста. В России у нас была методика Векслера, по которой мы тестировали детей. Там 12 тестов, вербальных и невербальных. Но даже в клинике мы проводили тестирование с такими маленькими детьми в два-три приема. Англоязычный же специалист, на мой взгляд, должен учитывать, что мальчик может не до конца понимать язык, и делать упор на невербальные (не требующие разговора) тесты. Но это уже к вопросу о квалификации… Нужно вообще учитывать, что это ребенок иммигрантов. В 20-е годы в России взяли на вооружение западные методики освидетельствования детей и по ним получалось, что почти все дети – дебилы. Но быстро сообразили, что они не адаптированы к русским детям. Наши дети могут не ответить на вопросы, которые относятся не к их культуре. — Что, на ваш взгляд, будет, если Славика оставить в обычной школе? — Я его не видел, потому скажу, что если бы мальчик был дебильным, то отставание только прогрессировало бы. А если у него умственная отсталость в легкой форме, да еще и спорная, то постепенно успеваемость будет улучшаться и затем все окончательно сгладится. При постоянной помощи родителей в учебе – подчеркиваю. — Александр, а что вы можете сказать нам о гиперактивных детях? Болезнь ли это и надо ли это лечить? — Да, надо. Часто гиперактивность связана с асфиксией или другими родовыми травмами, реже с патологией беременности. Кто такие гиперактивные дети? У нас есть кора мозга и подкорка. Подкорка – это конь, дающий нам энергию, движение, а кора – наездник, который управляет конем, останавливает когда надо. Но когда кора не созрела, она не тормозит подкорку, ребенок не останавливается и продолжает баловаться, кричать, прыгать. И криком тут не поможешь. Надо давать успокаивающие средства и помогать ребенку с помощью врачей, психологов. Важно чтобы внутри семьи все было спокойно. Иногда родители скрывают внутреннюю агрессию, раздражительность, но ребенок очень сильно связан с ними энергетически и с ним этот номер не проходит. Нужно чтобы родители реально, а не внешне, были уравновешены. Это поможет ребенку вылечиться. Родители, если не могут справиться со своим состоянием, тоже должны подлечиться. — К вам часто приходят пациенты со своими детьми. Что вы заметили, родители обычно признают, что у ребенка есть проблемы или отрицают? Какова тенденция? — Ну, коли пришли ко мне, стало быть признают. Но отцы чаще, чем матери, смотрят правде в глаза. Мужчина более логически и абстрактно подходит к своему ребенку, мать чаще эмоционально настроена: это мое, и оно самое лучшее. — Что вы думаете о местной системе образования? — Все здесь зависит от учителя. Моя дочь учится в 11 классе. И я смотрю по ее учителям. Есть те, что ответственно относятся к работе, а есть просто читающие лекции. Вплоть до того, что пишут что-то на доске и говорят: “Списывайте, а придете домой, почитаете и разберетесь что это”. Поэтому очень важно всем следить за тем, чем дети в школе занимаются, кто им и как преподает, вовремя найти репетитора, если учитель оказался вот такой вот халтурщик. — Освидетельствование ребенка специальной комиссией, специальными лицензированными и предназначенными для этого профессионалами стоит от $1500 до $2000 (если это не психолог, которого предлагает школа, а независимый специалист). Александр, а вы могли бы помочь, ведь большинству родителей это не по карману? — Как вы уже сказали, для этого есть специальные врачи, имеющие право выдать заключение, обладающие специальной лицензией. Я ею не обладаю. Однако провести обследование чтобы сами родители узнали правду что с их ребеноком, права ли школа, я могу. Интервью вела Эвелина Азаева. Реклама А.Брагинского с его телефонами — всегда в Репортере.
Поделиться / Share:
Последние статьи
Гиперактивность — не выдумка врачей и не модный диагноз!
И это даже не избалованность ребенка. Это невозможность остановиться — симптом, на который родителям очень важно вовремя обратить внимание.
Русский иммигрант об Уго Чавесе: «Настоящий полковник!»
Наш соотечественник, Дмитрий Штраус, шесть лет прожил в Венесуэле и поделился с корреспондентом «КП» личными впечатлениями о том, как Уго Чавес пришел к власти и что сделал для народа
Наш концерт принес анике $2625. Зрители – пришли!
4 ноября прошел Благотворительный концерт в помощь больной раком 4-летней Анике Варламовой
«Мама, я все равно выздоровею!»
Детей-аутистов не пустили в океанариум. Если бы это случилось в Канаде, какой шум был бы во всех газетах, каким позором покрыли бы директора этого заведения, от него отвернулись бы все знакомые. А еще…
Как Достоевский рассудил бы историю с Pussy Riot
Это противно, но Pussy Riot вошли в историю. Антигероями, но все же вошли.
Лечение умственной отсталости в детском возрасте, запись на прием в Нижнем Новгороде
Главное понимать, что для ребенка с умственной отсталостью лучше находиться в среде, где ему будет комфортно психологически. Не стоит предъявлять к нему завышенных требований, в том числе оставлять на обучении в общеобразовательной школе лишь для того, чтобы «получить обычный аттестат». Среди детей, на фоне которых ребенок будет ощущать себя «белой вороной», он будет постоянно испытывать стресс. На фоне длительного психоэмоционального напряжения у детей со снижением интеллекта часто возникают нарушения поведения, аутоагрессия, агрессия в отношении других детей и педагогов, часто – депрессивные состояния. Практика показывает, что при переводе ребенка в коррекционное образовательное учреждение, в среду, где он становится «таким, как все», где его ценят, где с ним дружат, где он получает возможность иметь положительные оценки, все описанные выше поведенческие нарушения нивелируются без какого-либо медикаментозного лечения.
Кроме того, коррекционные учреждения для детей с умственной отсталостью осуществляют так называемую социально-трудовую адаптацию, позволяющую к окончанию образовательного учреждения приобрести определенные практические навыки. Эти навыки позволяют в дальнейшем обучаться в средне-специальных учреждениях, получить профессию и найти свое место в жизни.
Чаще всего дети с легкой умственной отсталостью практически полностью социализируются к возрасту 25-35 лет, когда у них уже есть семья, дети, работа. Тогда заметная в детском возрасте разница по сравнению с другими стирается за счет полноценной социально-трудовой и бытовой адаптации.
Сложнее дело обстоит с умеренной и более тяжелыми (тяжелая, глубокая) формами умственной отсталости. В данных случаях пациенты нуждаются в контроле и опеке со стороны близких или Государства в течение всей жизни. Пациенты с такими диагнозами часто имеют серьёзные сопутствующие соматические проблемы, нуждаются в разработке индивидуальных образовательных программ, зачастую не на базе образовательных учреждений, а на базе подразделений Министерства социального развития населения, нуждаются в индивидуальном сопровождении психолога, дефектолога и логопеда.
При любых формах умственной отсталости необходимо лечение у детского психиатра, на ранних этапах направленное на интенсивную стимуляцию нервной ткани и коррекцию отставания в развитии, в подростковом возрасте – на коррекцию поведенческих нарушений. Основной задачей детского психиатра и психолого-педагогического сопровождения, работающих с детьми с выраженными нарушениями интеллекта, является необходимость добиться максимальной социально адаптации пациента в обществе и повышение качества жизни его и его близких.
Диагностика и лечение умственной отсталости в Нижнем Новгороде
Диагностикой умственной отсталости и лечением умственной отсталости в Нижнем Новгороде занимаются в Центре психиатрии ТОНУС ЛАЙФ.
Если у ребенка диагноз: умственная отсталость
Умственная отсталость определяется как особенность развития психики ребенка при органическом повреждении центральной нервной системы во внутриутробный период или в период от 1 до 3 лет. У умственно отсталого ребенка нет достаточно развитых способностей к контролю и самоконтролю собственного поведения, что является следствием нарушения взаимосвязи между познавательными и эмоциональными процессами или мышлением и эмоциями. У ребенка наблюдается низкий уровень активности и познания, ее непосредственные потребности и эмоциональные проявления не подчинены мышлению и, следовательно, не осознаются и не регулируются самим ребенком.
Ребенок с умственной отсталостью учится и развивается в пределах своих возможностей. Умственная отсталость, к сожалению, не лечится. Если нет противопоказаний, по назначению врача ребенок может пройти специальную терапию, которая будет стимулировать его развитие, но, опять же, в пределах возможностей организма ребенка. Развитие и социальная адаптация ребенка с умственной отсталостью зачастую зависит от воспитания и обучения.
У умственно отсталых детей нарушается нормальное развитие познавательных и психических процессов, у них ухудшается восприятие, память, словесно-логическое мышление, и так далее. Для таких детей характерны трудности в социальной адаптации, формировании интересов. У многих из них нарушается физическое развитие, возникают трудности артикуляции, двигательной моторики, могут произойти некоторые внешние изменения, например, может несколько измениться форма черепа, размер конечностей.
Как положительные, так и отрицательные эмоции у такого ребенка характеризуются непосредственным активным проявлением в поведении. Познавательные потребности, а также те потребности, которые вызывают интерес ребенка к деятельности, ограничены.
Дети с нарушением умственного развития овладевают практическими действиями (особенно трудовыми) вследствие целенаправленного обучения и воспитания. Они специфически воспринимают социум и выражают эмоциональное отношение к нему. Постоянное активное привлечение взрослого к развитию ребенка будет способствовать его вхождению в социум, развитию у него необходимых социально значимых качеств и волевых характеристик, которые обеспечат ему активную осознанную позицию.
Формирования умственных действий осуществляется благодаря специально организованному обучению и воспитанию, а также коррекционной работе. Чем раньше к развитию малыша будут привлечены специалисты, тем лучше будет его развитие.
Что нужно делать родителям для развития умственно-отсталого ребенка? Когда начинать?
В семье, в которой есть ребенок с интеллектуальной недостаточностью, проблемы возникают, прежде всего, не из-за низкого уровня его умственного развития, а из-за ложных методов обращения с ним. Если родители стесняются своего ребенка, им будет трудно относиться к нему так, чтобы он чувствовал себя спокойно и безопасно. Родители иногда настаивают на методах лечения, которые еще больше нервируют ребенка и не приносят ему никакой пользы.
Каждый шаг родителей должен быть направлен на развитие и воспитание вашего ребенка. Целесообразно, начиная с раннего возраста, общаться с ребенком, разговаривать с ним, предоставлять различную информацию в зависимости от возраста и состояния познавательных (интеллектуальных) процессов, с помощью которых человек познает окружающий мир (восприятие, память, мышление речи и др.)..
Дошкольный период — важный этап коррекционно-развивающей работы с ребенком, от эффективности которого зависят дальнейшие успехи его обучения и развития.
Если пустить развитие умственно отсталого ребенка-дошкольника на самотек, то он упустит навык общения с людьми, навык предметного действия. Если ребенок не будет достаточно контактировать со своими сверстниками и со взрослыми, не будет играть с детьми в игры или участвовать в какой-либо деятельности, то это негативно отразится на социальной адаптации, на развитии мышления, памяти, самосознания, воображения , речи, воли и так далее. При правильном подходе к организации воспитания и обучения, можно корректировать нарушения развития познавательных процессов и речи.
Поэтому Мерсиянова Г. М., Макарчук Н.А. предлагают придерживаться следующих рекомендаций:
Нужно называть предметы, окружающие ребенка в вашем доме, которыми пользуетесь вы и ребенок во время питания (посуда), одевания (названия одежды), отдыха (кровать, стул, стол и др.), организации досуга, игровой деятельности (названия игрушек), прогулок. По мере взросления добавлять названия различных заведений (поликлиника, зоопарк, магазин, цирк и т.д.) и всех предметов и объектов, которые там встречаются.
Также следует называть действия, которые выполняются («будем есть, одеваться», «берем ложку, тарелку, хлеб», «одеваем штанишки, рубашку и др..», «Моем руки» и т.д.).
Ежедневно называть основные цвета предметов, с которыми непосредственно сталкивается ребенок (мячик красный, огурец зеленый, кубик зеленый, красный, желтый и т.д.). Во время прогулки называть животных, которые встречаются во дворе и на улице, растения (это дерево, это цветок, это травка), здания (это дом, детская площадка), средства передвижения (машина, автобус, самолет, велосипед и др. .).
Ребенок должен знать и видеть, что каждый член семьи имеет определенные обязанности перед семьей, выполняет временные или постоянные поручения. Об этом нужно рассказывать ребенку и привлекать его к выполнению элементарных поручений: сначала под руководством взрослого класть игрушки на место, поливать комнатные растения, кормить домашних животных (кошку, рыбок и др.), убирать посуду со стола после еды, раскладывать ложки, ставить чашки . Ребенок должен принимать посильное участие в уборке помещения, наблюдать за подготовительными работами к приготовлению завтрака, обеда, ужина. Необходимо давать информацию ребенку о продуктах питания, как они называются, кто, как и что производит, откуда что берется: овощи выращивают, фрукты — яблоки, груши и др.. растут на деревьях, можно приобрести в магазине (хлеб, колбасы, сыр, конфеты и др.). Иногда уместно привлекать ребенка, особенно старшего дошкольного возраста, к приобретению продуктов питания, игрушек, одежды.
Целесообразно по возможности привлекать ребенка к разнообразному посильному труду в саду, на огороде, а также привлекать его выращивать рассаду овощей, цветов и др.. В период всего весенне-летнего периода дети должны принимать участие во всех работах на огороде, под руководством родителей обрабатывать землю, поливать грядки, цветы, помогать собирать урожай (например, взрослый собирает огурцы или помидоры на грядке, передает их ребенку для складывания в корзину). При этом необходимо сообщать ребенку, куда пойдете с ним, почему, что там будете делать («Мы с тобой пойдем в магазин купить хлеб», «Пойдем выбирать спелые огурцы на грядке» и т.д.).
В процессе деятельности следует обращать внимание ребенка на то, кто что делает («Что я сейчас делаю?», «А ты, что сейчас делаешь?»). После завершения работы нужно учить ребенка рассказывать кому-то из членов семьи, где он был, что делал, что видел («Мы с мамой собирали на грядке огурцы», «Мы ходили в магазин, там купили хлеб» и т.д.). Важно научить ребенка задавать вопросы, чтобы получать информацию о предметах («Что это?», «Как называется?», «Где можно использовать?»), о животных, растениях, действиях взрослых или детей и др.
Следует помнить, что особенности умственного развития ребенка проявляются в том, что ему сложно овладеть игровой деятельностью, понять роли, правила и нормы, диктуемые игровой ситуацией.
Ребенок с нарушениями умственного развития больше фиксируется на самой игре (на манипуляции с предметами) и не всегда проявляет инициативу в восприятии ролей, правил и норм. Родители должны знать: что в дошкольном возрасте (от 3 до 6 лет) ребенок должен быть постоянно вовлечен в общение с близкими и окружающими людьми. Сосредоточенность детской игры в этом возрасте на предметах, а не на взаимодействии в игре с другими людьми, может негативно сказаться на развитии ребенка в дальнейшем. Игнорирование взрослыми того факта, что в игре ребенок не усваивает ролевых параметров («мама — ухаживает за ребенком», «папа — это тот, кого слушают»), может привести в дальнейшем к фиксации ребенка в игре с предметами. Одновременно игра с предметами не обеспечивает развития у ребенка необходимых способностей (понимание, восприятие, произвольности в деятельности и др.) и навыков (повторение, принятие ролевых позиций, техническое исполнение ролевых позиций и др..), от которых зависит успешное овладение учебной деятельностью в школе .
Именно поэтому целесообразно постоянно в ненавязчивой форме, учитывая возможности ребенка, объяснять правила и нормы сюжетно-ролевой игры и обязательно получать обратную связь от ребенка (уточнение, как он их воспринимает и понимает). Игра обеспечивает формирование самооценки ребенка.
Период дошкольного детства принято рассматривать, как возраст познавательных эмоций, доминирующими из которых являются удивление, любопытство, заинтересованность. Ребенку с нарушением умственного развития присущ замедленный темп формирования познавательных эмоций.
Умственно-отсталому ребенку присуща аффективность, которая может проявляться в бурных эмоциях; они неустойчивы, кратковременные и быстро меняются (от положительных до отрицательных и наоборот). Ребенка достаточно легко напугать замечаниями, но с такой же легкостью, в форме позитивного обращения, можно заинтересовать и вызвать удовольствие и радость.
Ребенку с нарушением умственного развития присуще выражение таких эмоций, как агрессивность, тревожность, беспокойство, взволнованность, радость, как в прямой форме, так и непосредственно в поведении. Поведенческие действия могут иметь характер капризов, несоблюдение требований взрослого, агрессивных, иногда вредоносных действий. Следует помнить: такие проявления в поведении не являются осознанными и осмысленными ребенком, поэтому они и выражают непосредственные ее чувства. Взрослый должен знать, что относиться к таким проявлениям поведения надо с пониманием и уступчивостью. Особое значение имеет телесный контакт. Так, ребенка можно прижать, обнять, погладить. Голос в выражении требований к ребенку должен быть спокойным, ласковым, уравновешенным. Следует задавать такие вопросы ребенку, чтобы он пытался проговаривать каждое свое действие или эмоцию.
Именно поэтому взрослый должен развивать любознательность ребенка, его заинтересованность и интерес к самому себе и предметам, которые его окружают. В непосредственном взаимодействии с ребенком особый упор нужно делать на формировании познавательных эмоций, применяя элементы игры. Игровые ситуации, позволяющие развивать познавательные эмоции ребенка, имеют четкие правила, с которыми взрослый обязательно знакомит ребенка. Особое значение приобретает постоянный речевой контакт в игре ребенка со взрослым. Взрослый должен выполнять роль положительно настроенного, понимающего «контролера» эмоций и поведения ребенка, направлять его, помогать ему выражать эмоции и действия, но не оценивая ребенка в процессе. Это будет способствовать формированию навыков сознательного и осмысленного овладения собственными эмоциями и поведением в будущем. Следует помнить, что именно такое отношение взрослого к эмоциональным проявлениям ребенка будет способствовать развитию его самокритичности и самоконтроля.
Следует помнить, что ребенок, находясь длительное время в домашних условиях, имеет тенденцию к недостаточно интенсивному и позитивному развитию поведения, как на уровне моторных умений и физической активности, так и в формировании социального поведения. Именно поэтому, родители должны постоянно расширять сферы контактов ребенка со сверстниками, а также не сдерживать его желание к занятиям, которые будут способствовать формированию навыков моторики поведения.
В дошкольном возрасте, чтобы подготовить ребенка к школе, нужно учить его рассматривать предметы, анализировать их, сравнивать по размеру, величине (большой, маленький, одинаковые), по форме (кружочек, треугольник, квадратик), ориентироваться в пространстве (вверху-внизу, вправо-влево, длиннее — короче, труднее — легче, под, над, между, посередине) на примере расположения предметов.
Обращать внимание ребенка на характерные признаки каждого времени года, на суточные изменения (утро, день, вечер, ночь), погоду (тепло, прохладно, дождь, снег, ветер, солнце светит и т.д.), одежду нужно надевать в зависимости от погоды и времени года, называть дни недели, месяцы. Учить определять времена года и погоду на соответствующих рисунках в детских книгах.
Следует рассказать ребенку о семье: кто старше по возрасту (папа, мама, бабушка, дедушка), кто младший (сестрица, братец), кто из них работает, кто учится, а кто ведет домашнее хозяйство.
Полезно рассматривать вместе с ребенком детские книги, анализировать рисунки, определять на них объекты, место их расположения, форму, цвет и прочее.
Следует также развивать у ребенка элементарные ручные умения, пользоваться карандашом, ножницами; учить его изготавливать различные изделия; вместе с ним изготавливать изделия из бумаги, пластилина, из природных материалов. Важно, чтобы ребенок получал удовольствие от проделанной работы, радовался результатам своего труда. При этом важно дозировать соотношение между помощью ребенку и степенью его самостоятельности: вы всегда должны предоставлять ему посильные задания для самостоятельного выполнения.
Целесообразно устраивать домашние выставки из сделанных ребенком изделий из бумаги, пластилина, соленого теста и т.д..
Полезно также научить ребенка понимать и выполнять практические задания по словесной инструкции, содержащей просьбу, распоряжение или установку.
Очень опасно, когда родители пытаются не замечать признаков умственной недостаточности и начинают доказывать всем, что у ребенка нет проблем с интеллектуальным развитием. В таких случаях родители пытаются научить ребенка таким видам деятельности и навыкам, которые он не в состоянии выполнять. Постоянное давление на ребенка может сделать его раздраженным, упрямым и даже агрессивным.
Однако некоторые матери, в силу особенностей характера, достаточно уравновешенные и им нетрудно ухаживать за ребенком, который имеет значительные отклонения в умственном развитии. Они способны ухаживать за ребенком так, что это их не утомляет; не отчаиваются и могут получать удовольствие от обязанностей. Такое отношение к больному ребенку передается и другим членам семьи, включая братьев и сестер.
Где должен учиться ребенок с нарушением умственного развития?
Рекомендацию об оптимальных условиях обучения вашего ребенка должна дать региональная психолого-медико-педагогическая консультация на основе диагностического обследования соответствующими специалистами (психологом, врачами, педагогом, логопедом), ознакомления с документами ребенка, которые подают родители в зависимости от его возраста и условий воспитания (дошкольное учреждение, воспитание дома, занятия в реабилитационном центре и т.д.). Обследование ребенка осуществляется в присутствии родителей, которые лично обращаются в это учреждение на основании полученных ими материалов, свидетельствующих об особенностях психического развития ребенка.
По закону дети с умственной отсталостью должны пройти обследование медико-педагогической комиссии, которая и решит, способен ли он учиться в обычной школе, детском саду. К сожалению, в настоящее время детей с умственной отсталостью часто учат в специальных коррекционных школах, так как на данный момент достойной замены таким школам нет.
Помните, что будущее вашего ребенка во многом зависит от того, насколько он социально развит и адаптирован в обществе. Делайте все возможное, чтобы он привык находиться среди людей и при этом не концентрировался на себе, умел и любил общаться, мог попросить о помощи.
Распространенных диагнозов психического здоровья у детей | Расстройства психического здоровья детей
Распространенная диагностика психического здоровья у детей и молодежи
СДВГ, синдром дефицита внимания с гиперактивностью
СДВГ — одно из наиболее распространенных заболеваний головного мозга у детей, которое может продолжаться и во взрослой жизни. Когда дети и молодежь страдают от СДВГ, у них возникают проблемы с вниманием, сосредоточением внимания на определенных задачах, и они могут бороться с контролем своего уровня энергии и поведения.Некоторые дети с СДВГ также гиперактивны, и им трудно сохранять терпение и сидеть на месте.
Дополнительные симптомы или поведение могут включать в себя способность легко отвлекаться, проблемы с организацией, неспособность выполнять домашние дела или сдавать учебу; проблемы с прослушиванием; делать ошибки по неосторожности, часто что-то забывать, быстро скучать и расстраиваться, много говорить и перебивать.
Чтобы диагностировать эти проблемы как СДВГ, они должны выходить за пределы нормального диапазона для возраста и развития человека.Например, для детей типично быть гиперактивным, или чрезмерно возбужденным, или иногда нервным, но у детей с СДВГ такое поведение более серьезное и происходит постоянно.
Для получения дополнительной информации о СДВГ посетите:
C.H.A.D.D. Дети и взрослые с синдромом дефицита внимания / гиперактивности: www.chadd.org
Тревожные расстройства
Тревожные расстройства — это термин, обозначающий различные проблемы психического здоровья, которые могут вызывать у детей страх, беспокойство, чрезмерное беспокойство и беспокойство.Все дети испытывают некоторый уровень беспокойства в процессе взросления, и страхи, такие как страх темноты, монстров или разговора перед одноклассниками, могут быть типичными, если они не являются продолжительными, экстремальными или вызывают у вашего ребенка сильное расстройство. или иметь проблемы с функционированием на регулярной основе.
Дети и подростки с тревожными расстройствами могут также чувствовать раздражительность, беспокойство, нервозность и даже страдать от панических атак, когда они могут испытывать одышку, учащенное сердцебиение и потные руки.Жалобы на физическое состояние также часто встречаются при тревожных расстройствах, и ваш ребенок может жаловаться на головные боли, боли в животе или другие физические проблемы. Дети с тревожными расстройствами часто чувствуют себя беспомощными или беспомощными, а иногда и всепоглощающие опасения, что все идет не так и что повседневные дела обернутся плохо. У них могут быть проблемы со сном, и они могут стараться не ходить в школу, потому что они беспокоятся о том, что там случится что-то плохое или что что-то плохое может случиться с членами семьи в их отсутствие.Существует несколько конкретных типов тревожных расстройств, в том числе:
Генерализованное тревожное расстройство : Дети с общим тревожным расстройством могут сильно беспокоиться о повседневных вещах, таких как семейные проблемы, насколько хорошо они справятся с задачами или занятиями, оценками, дружбой, и у них могут быть проблемы с контролем своего беспокойства. Дети с генерализованным тревожным расстройством часто хотят, чтобы все было идеально, и очень критично относятся к себе и своей успеваемости. Они будут искать постоянного одобрения или успокоения со стороны других.
Они также могут изолироваться от других, часто пропускать занятия в школе и отказываться участвовать в групповом обучении или общественной деятельности. Они могут легко расстраиваться и часто бояться новых занятий, поэтому им трудно присоединиться к ним или начать работу. Их постоянная озабоченность «заботами» может затруднить уделение внимания, а страх оказаться неправым, смущенным или вынужденным взаимодействовать может заставить их изолироваться, избегать занятий, а иногда и школы.
Обсессивно-компульсивное расстройство (ОКР) — тревожное расстройство, при котором у детей возникают нежелательные и повторяющиеся мысли, чувства, идеи, ощущения (часто называемые навязчивыми идеями), которые заставляют их чувствовать, что они должны выполнять небольшие ритуалы (компульсии), чтобы контролировать их мысли и чувства. Ритуалы могут включать проверку и перепроверку их книжной сумки или дверных часов, подсчет и повторный подсчет или перестановку предметов или повторение одной и той же фразы.
Дети с ОКР могут касаться одного и того же предмета снова и снова, постоянно проверять и перепроверять или думать об одном и том же снова и снова.Когда это происходит, они могут потерять контроль над своими действиями. Иногда компульсивные действия могут отнимать так много времени, что у ребенка мало времени, чтобы сосредоточиться на других вещах, они могут избегать друзей, семьи или школы, опасаясь, что другие узнают их странное поведение или попытаются их остановить. Дети с ОКР могут быть одержимы совершенством, иметь проблемы с концентрацией и даже чувствовать тревогу или депрессию. Им также может быть трудно объяснить свои потребности и дать людям понять, что происходит и что они чувствуют.
Паническое расстройство: Паническое расстройство может быть диагностировано, если ваш ребенок испытывает не менее двух неожиданных приступов паники или тревоги, за которыми следует как минимум один месяц опасений, что у него может быть еще один. Панические атаки — это события, которые возникают очень внезапно и без видимой причины.
Фобические расстройства: Могут быть диагностированы, когда ребенок испытывает нереальный и непреодолимый страх перед определенным предметом или ситуацией.
Особые фобии: Особые фобии — это интенсивный иррациональный страх перед определенным объектом, например собакой, или ситуацией, такой как полет или выбор в команду.Общие детские фобии включают животных, штормы, медицинские процедуры, высоту, воду, кровь и темноту.
Дети обычно стараются избегать ситуаций или вещей, которых они боятся; когда они не могут, они будут чувствовать непреодолимое беспокойство и в результате могут развиться головные боли или боли в животе, плакать, быть очень навязчивыми и даже закатить истерику. Дети обычно не могут даже признать, что их страх иррационален.
Посттравматическое стрессовое расстройство (ПТСР): — это развитие симптомов, возникающих после травмирующего или ужасающего события или опыта.Дети с посттравматическим стрессовым расстройством или посттравматическим стрессовым расстройством испытывают сильный страх и тревогу после того, как испытали или стали свидетелями травмирующего или опасного для жизни события, и могут чувствовать страх и тревогу, а также «эмоциональное оцепенение» и раздражительность. Они могут часто стараться избегать мест, людей или занятий, которые напоминают им о событии и приводят к ним
Другие симптомы или поведение могут включать в себя воспоминания или эмоциональный стресс из-за напоминаний о событии, трудности с концентрацией, легко пугаться или повышать бдительность (все время настороже), частые кошмары и даже отрицание самого события или неспособности помнить это.Также может казаться, что дети начинают вести себя менее зрелыми, плаксивыми и назойливыми. Симптомы могут появляться и исчезать без причины, а настроение резко и без предупреждения меняется, что может затруднить понимание того, как помочь.
Важно помнить, что не у каждого ребенка, который слышит или переживает травмирующее событие, разовьется посттравматическое стрессовое расстройство. Детям и молодым людям свойственно грустить и / или нервничать после травмирующих событий, но большинство детей оправятся от этих переживаний за короткое время.Детям, наиболее подверженным риску развития симптомов посттравматического стрессового расстройства, являются те, кто непосредственно стал свидетелем травмирующего события или которые непосредственно пострадали в результате этого, например, потеряли члена семьи во время пожара или торнадо, дети и молодежь с существующими проблемами психического здоровья и дети, которые у вас нет сильной сети поддержки или людей, которые могли бы помочь и утешить их. Насилие в семье также увеличивает риск развития посттравматического стрессового расстройства у ребенка после травмирующего события.
Расстройство тревожного расстройства при разлуке
Когда ребенок страдает тревогой разлуки, он испытывает чрезмерное беспокойство, когда он находится вдали от дома или своих родителей.Они также могут испытывать сильную тоску по дому и отказываться ходить в школу, лагерь и ночевки и могут требовать, чтобы кто-нибудь остался с ними на ночь. Дети с тревогой разлуки обычно беспокоятся о плохих вещах, которые происходят с их родителями или опекунами, пока они отсутствуют.
Важно помнить, что многие из них — малыши, для них характерно беспокойство, когда их родители уезжают. И они часто плачут, когда их оставляют с няней или в детском саду, но обычно они успокаиваются и чувствуют себя лучше вскоре после того, как начинают заниматься чем-то
.Социальное тревожное расстройство: Социальное тревожное расстройство или социальная фобия возникает, когда дети и молодежь испытывают сильный, всепоглощающий страх социальных и производственных ситуаций и действий, таких как вызов в класс или начало разговора. Если не лечить, социальная тревога. расстройство может мешать вашему ребенку заводить друзей, участвовать в общественной деятельности и добиваться успехов в школе.
Дети и подростки с социальной фобией могут бояться делать обычные дела на глазах у других и испытывать чрезвычайно сильный страх быть осужденным или смущенным. Этот страх может быть настолько сильным, что мешает делать повседневные дела, например, ходить в школу или играть в игры с друзьями.
Избирательный мутизм: свидетельствует о том, что он мешает взаимодействию с другими, и создание друзей может страдать от избирательного мутизма. Эти же дети могут быть очень разговорчивыми и вести себя нормально там, где им комфортно.Дети, страдающие избирательным мутизмом, также могут стоять неподвижно и невыразительно, поворачивать голову, жевать или завивать волосы, избегать зрительного контакта или уходить в угол, чтобы не разговаривать.
Дополнительную информацию о тревожных расстройствах можно получить по телефону:
Американская ассоциация тревоги и депрессии, ADAA: www.adaa.org
Биполярное расстройство:
Биполярное расстройство , также известное как маниакально-депрессивное заболевание, представляет собой серьезное заболевание головного мозга, которое вызывает необычные изменения настроения, энергии и активности.Молодые люди с биполярным расстройством испытывают резкие перепады настроения и могут страдать от периодов крайних падений или депрессии и экстремальных подъемов, также называемых манией, когда молодой человек может чувствовать себя очень счастливым, быть более активным и разговорчивым, чем обычно. Молодые люди, страдающие манией, могут требовать мало сна, непрерывно разговаривать и демонстрировать необычно нарушенную рассудительность.
Молодой человек с биполярным расстройством может также испытывать раздражительность, скачкообразные мысли, взрывную ярость, бред, галлюцинации; повышенный риск, ненадлежащее сексуальное поведение, смельчак или опасное поведение; грандиозные убеждения; и быть дерзким или подозрительным.Дети и молодежь не испытывают всех этих симптомов, и у большинства детей бывают периоды, когда их симптомы хуже, чем у других. Иногда биполярное расстройство может быть особенно серьезным, и некоторые молодые люди с биполярным расстройством пытаются причинить себе вред или пытаются покончить жизнь самоубийством. В школе ученикам с биполярным расстройством может потребоваться дополнительная поддержка, поскольку колебания настроения и уровня энергии могут затруднить обучение и взаимодействие с другими.
Несмотря на то, что биполярное расстройство является серьезным заболеванием головного мозга, дети и молодежь могут управлять своими симптомами и добиваться успеха дома, в школе и в обществе при соответствующем лечении и поддержке.
Для получения дополнительной информации о биполярном расстройстве у детей и молодежи посетите:
Сеть сбалансированного разума на www.thebalancedmind.org
BP Дети www.bpchildren.org
Расстройство поведения
Расстройство поведения Одно из расстройств поведения, вызывающих деструктивное поведение. Молодые люди с расстройством поведения могут запугивать или угрожать другим, лгать, воровать, драться, разрушать собственность и иметь низкую самооценку, замаскированную бравадой, и проявлять мало сочувствия или раскаяния по отношению к другим.
Молодые люди с расстройством поведения, похоже, любят участвовать в борьбе за власть; часто плохо реагируют на требования тех, кто наделен властью, и могут бросать вызов домашним или классным правилам, отказываться выполнять задания или задания и спорить с другими. Такое поведение может значительно ухудшить успеваемость и социальное функционирование в школе, дома и в обществе.
Депрессия
Дети и подростки, страдающие депрессией, испытывают необычно продолжительное печальное настроение и могут потерять интерес и удовольствие от занятий, которые раньше приносили им удовольствие.Дети, страдающие депрессией, могут чувствовать себя безнадежными, никчемными, уставшими, им может быть трудно концентрироваться и принимать решения. Они могут изолировать себя от других и неохотно заниматься какой-либо деятельностью; испытывают трудности с концентрацией внимания, выполнением заданий или школьной работы; и будьте исключительно тихими и расслабленными.
Признаки и симптомы депрессии у детей могут также включать раздражительность или гнев, повышенную чувствительность, изменения сна или аппетита и даже вспышки или плач. Они также могут жаловаться на физические недуги, такие как боли в животе и головные боли.Жалобы на физическое состояние (например, боли в животе, головные боли), которые не поддаются лечению. Дети и подростки, страдающие депрессией, могут даже иметь мысли о смерти или самоубийстве.
Важно помнить, что, хотя депрессия — очень серьезное заболевание, она также поддается лечению!
Дополнительную информацию о депрессии у детей и молодежи можно получить по телефону:
.Сеть сбалансированного разума на www.thebalancedmind.org
Оппозиционно-вызывающее расстройство ODD
ODD также считается деструктивным поведенческим расстройством, и молодые люди с ODD могут испытывать внезапный неспровоцированный гнев, обиду или гнев, казалось бы, без причины.Они также могут обвинять других в своем поведении, спорить со взрослыми, умышленно раздражать и беспокоить других, проявлять неповиновение или отказываться выполнять просьбы. Постоянные споры и вызовы в семье или классе могут изолировать их от сверстников, братьев и сестер и затруднить обучение или развитие позитивных отношений.
Расстройства пищевого поведения
Расстройства пищевого поведения — это заболевания, которые приводят к серьезным нарушениям режима питания ребенка или молодого человека, при котором они могут есть очень мало или много еды.
Молодые люди с расстройствами пищевого поведения часто очень требовательны к себе и страдают, помимо других симптомов, низкой самооценкой, депрессивными перепадами настроения, мышлением типа «все или ничего», утомляемостью, нарушением концентрации внимания и раздражительностью. Существует несколько конкретных типов расстройств пищевого поведения, в том числе:
Нервная анорексия: Нервная анорексия — это расстройство пищевого поведения, которое заставляет детей и молодежь зацикливаться на своем весе и еде, которую они едят. Молодые люди с анорексией будут пытаться поддерживать вес, который намного ниже нормы для их возраста и роста, морив себя голодом и / или чрезмерно занимаясь физическими упражнениями.Нервная анорексия может иметь разрушительные и длительные последствия для организма. Хотя может показаться, что анорексия не всегда связана с весом или даже едой. Сосредоточение внимания на образе тела и приеме пищи часто делается для того, чтобы контролировать свою жизнь или справляться с эмоциональными проблемами. Молодые люди с нервной анорексией часто считают, что их самооценка зависит от того, насколько они худы, и очень расстраиваются из-за того, что не могут похудеть так, как хотели бы.
Нервную анорексию трудно преодолеть, и она очень пугает родителей, но при правильном лечении и поддержке молодые люди могут вылечиться и обратить вспять некоторые серьезные осложнения анорексии.
Нервная булимия : или булимия — серьезное, потенциально опасное для жизни расстройство пищевого поведения. Молодые люди с булимией могут тайно перекусить или съесть большое количество пищи, а затем «очиститься» от рвоты или чрезмерных физических упражнений, чтобы избавиться от лишних калорий. Булимию можно разделить на две категории:
Расстройство пищевого поведения NOS (не указано иное): когда ребенок борется с мыслями, чувствами или поведением о расстройстве пищевого поведения, но не имеет всех симптомов анорексии или булимии, у этого человека может быть диагностировано расстройство пищевого поведения, не указанное иным образом ( EDNOS) и может включать
Психоз
Психоз — серьезное заболевание мозга.Если ваш ребенок страдает психозом, он может потерять контакт с реальностью и с трудом отличить, что реально, а что нет. Они также могут страдать от заблуждений или ложных представлений о том, что происходит вокруг них или о том, кем они являются, или галлюцинациями, когда они видят или слышат вещи, которых нет . Психоз может возникать при различных психических расстройствах, включая биполярное расстройство или шизофрению, а также когда молодой человек находится в состоянии интоксикации наркотиками.
Шизофрения
Шизофрения — серьезное психическое заболевание, вызывающее странное мышление и чувства, а также необычное поведение и манеры.Симптомы, которые могут испытывать дети и подростки с шизофренией, включают: крайнюю капризность, странное и эксцентричное поведение и речь, способность видеть и слышать то, чего не существует, и сильное беспокойство. Дети с шизофренией также могут быть неуместно требовательными, нечестными, манипулятивными или властными; иметь плохие отношения, очень слабый контроль над импульсами и часто может быть поверхностно очаровательным и привлекательным или быть очень пугливым, сбитым с толку или подозрительным, думая, что все хотят их получить.
Хотя шизофрения — очень серьезное психическое заболевание, лечение доступно!
Злоупотребление психоактивными веществами
Считается, что молодой человек страдает от злоупотребления психоактивными веществами, если он неоднократно употребляет вещество, которое затрудняет выполнение повседневных обязанностей дома или в школе, или попадает в опасные ситуации, которые вызывают постоянные правовые, социальные и межличностные проблемы. Некоторые молодые люди используют психоактивные вещества для самолечения существующих нелеченных расстройств психического здоровья.
Синдром Туретта
Синдром Туретта — это неврологическое заболевание, которое заставляет детей и подростков издавать звуки и движения, которые они не могут контролировать и не хотят делать. Эти звуки и движения называются тиками. Некоторые распространенные двигательные тики у детей и молодежи включают моргание глаз, пожимание плечами, покачивание или подергивание головой и растяжение шеи, или это могут быть движения, похожие на подпрыгивание, кружение или прыжок. Некоторые общие вокальные подсказки включают прочистку горла, нюхание, крик и кряхтение.В небольшом количестве случаев лающие или бормочущие слова неуместны и могут включать ругательства.
Реактивное расстройство привязанности
Реактивное расстройство привязанности — это редкое, но серьезное заболевание, при котором у младенца или маленького ребенка не устанавливается здоровая привязанность к родителям или опекунам. Дети с реактивным расстройством непривязанности могут быть деструктивными по отношению к себе или другим, испытывать недостаток вины или угрызений совести, отказываться брать на себя ответственность за действия, обвинять других и иметь крайнее неповиновение и проблемы с контролем.У них часто отсутствует причинно-следственное мышление, они могут воровать, выдвигать ложные обвинения, быть неуместно требовательными или цепкими, иметь плохие отношения, плохо контролировать свои импульсы и могут быть нечестными, манипулятивными или властными. Они также могут быть внешне очаровательными и привлекательными.
При лечении дети с реактивным расстройством привязанности могут развить более стабильные и здоровые отношения с опекунами и другими людьми.
Отличные источники дополнительной информации о детских психических расстройствах:
Американская академия детской и подростковой психиатрии, www.aacap.org
Институт детского разума http://childmind.org
Национальный институт психического здоровья, www.nimh.nih.gov
Psych Central на www.psychcentral.com/disorders
SAMHSA www.samhsa.gov
TeenHealth на http://kidshealth.org/teen/
Симптомы, ранние предупреждающие признаки и осложнения
Гиперактивное расстройство с дефицитом внимания — это нарушение психического развития, которое поражает миллионы детей во всем мире и часто продолжается во взрослом возрасте.
Центры по контролю и профилактике заболеваний (CDC) отмечают, что в 2016 году 9,4 процента детей в возрасте от 2 до 17 лет в США когда-то получали диагноз гиперактивного расстройства с дефицитом внимания (СДВГ).
Это включало 14,5 процента мальчиков в возрасте от 5 до 17 лет в период с 2014 по 2016 год и 6,5 процента девочек в возрасте от 5 до 17 лет. Другими словами, мальчики более чем в два раза чаще, чем девочки, получают диагноз СДВГ.
Это привело к ошибочному мнению многих, что СДВГ — это «расстройство мальчиков», которое редко встречается у девочек.
По данным Института детского разума, девочки могут оставаться без диагноза, потому что их симптомы часто отличаются от симптомов мальчиков и не отмечают наиболее очевидные признаки и симптомы.
Поделиться на PinterestДевочка с СДВГ чаще страдает дефицитом внимания, чем гиперактивностью.Существует три типа СДВГ:
Только невнимательный : Человеку трудно обращать внимание, но он не склонен к отвлечению.
Гиперактивный и импульсивный : человек может хорошо сосредотачиваться, но его гиперактивное и импульсивное поведение может, например, нарушить работу класса.
Сочетание невнимательности, гиперактивности и импульсивности : У человека есть все вышеперечисленные симптомы.
Основные признаки и симптомы СДВГ могут относиться как к мальчикам, так и к девочкам, но, согласно некоторым исследованиям, девочки чаще проявляют невнимательность.
Любые симптомы гиперактивности и импульсивности, которые испытывают девочки, будут проявляться иначе, чем у мальчиков.
Следующие симптомы особенно часто встречаются у девочек:
Невнимательность : Девушкам с СДВГ может быть трудно сконцентрироваться.Они могут быть не в состоянии сосредоточиться достаточно долго, чтобы выполнить задание дома или в школе. Однако, если они находят что-то интересное, они могут быть полностью поглощены этим.
Отвлекаемость : Девочки с СДВГ могут легко отвлекаться на то, что происходит снаружи, или на свои мысли.
Гиперактивность : Некоторые девочки с СДВГ склонны двигаться и ерзать, как мальчики, но другие движутся тише. Они могут ерзать, ерзать на стульях или рисовать.
Импульсивность : Девочки могут испытывать сильные эмоции, и это может не дать им замедлиться или подумать о том, что они говорят. Им может быть трудно понять, что является социально приемлемым, а что нет, и это может привести к трудностям в поиске и сохранении друзей.
Сбои в работе руководства : Организационные навыки могут стать проблемой. У девочек с СДВГ могут быть плохие навыки управления временем, и им может быть трудно следовать многоступенчатым инструкциям или выполнять задание.Они могут часто терять такие вещи, как телефон или важные документы.
Обзор исследований, опубликованных в 2014 году, показывает, что женщины и девочки с СДВГ чаще имеют внутренние симптомы, невидимые для других. Они также могут выработать лучшие стратегии выживания, чем мальчики с таким же заболеванием. В результате учителя, педиатры и другие люди, которые обычно замечают признаки СДВГ у мальчиков, часто пропускают их, наблюдая за девочками.
Как симптомы меняются с течением времени
Если девочка страдает СДВГ, но не получает диагноз до взрослого возраста, она может подвергаться риску развития других состояний или столкнуться с другими проблемами, такими как:
- с низкой самооценкой
- разработка стратегий совладания, основанных на нерегулируемых эмоциях вместо логики решения проблем
- , склонных приписывать успех и трудности внешним факторам, таким как удача или случай, вместо того, чтобы считать свои собственные действия ответственными
- наличие высокого уровня стресса
- развитие тревожное расстройство
- депрессия
Dr.Эллен Литтман, соавтор книги «Понимание девочек с СДВГ », говорит, что если девочка с СДВГ не получит диагноз или не получит лечения в подростковом и юношеском возрасте, она почти неизбежно столкнется с «рядом проблем адаптации».
Поделиться на PinterestДевочки с СДВГ могут испытывать заниженную самооценку, и им может быть труднее полностью раскрыть свой потенциал.СДВГ может иметь ассоциации с одним или несколькими дополнительными расстройствами, такими как:
- депрессия
- тревога
- расстройство пищевого поведения, такое как булимия
Женщины с СДВГ более склонны к рискованному сексуальному поведению и развить зависимость от психоактивных веществ, по словам доктораЛиттман.
Другие проблемы, с которыми могут столкнуться девушки и женщины с СДВГ, включают:
- хронический стресс
- более высокий риск связанных со стрессом заболеваний, таких как фибромиалгия, расстройство, вызывающее усталость и боль
- низкая самооценка
- низкая успеваемость
- тревога и депрессия
Эти факторы могут привести к проблемам в работе и отношениях, а также к неуспеваемости в различных сферах жизни.
Ранние признаки СДВГ у девочек включают следующее:
- трудности с отслеживанием школьных заданий и сроков, даже если они прилагают большие усилия, чтобы оставаться организованными
- регулярно опаздывают, несмотря на усилия по соблюдению графика
- появляются «мечтать» и, следовательно, упускать информацию в классе или в других ситуациях
- переходить от одной темы разговора к другой без предупреждения
- часто перебивать людей, когда они говорят
- быть невнимательными в школе и дома
- забывая, что у них есть просто прочтите или то, что только что сказал другой человек
Некоторые факторы, которые могут увеличить риск развития СДВГ, включают:
- кто-то из членов их биологической семьи, страдающий СДВГ или другим психическим расстройством
- употребление наркотиков или курение матери во время беременности
- преждевременные роды
- подверженность матери ядовитым веществам окружающей среды кольцевая беременность
- токсины окружающей среды
- определенные пищевые добавки в рационе
Мальчики чаще, чем девочки, получают диагноз СДВГ, но это может быть связано с тем, что у девочек это состояние часто проявляется иначе.
Симптомы могут быть менее очевидными и могут не соответствовать общепринятым стереотипам, связанным с СДВГ.
Исследования показывают, что, хотя большинство мальчиков с СДВГ склонны выражать свое разочарование физически и вербально, девочки с большей вероятностью усвоят свой гнев и боль.
Исследование, проведенное доктором Стивеном Хиншоу, автором книги «Взрыв СДВГ», пришло к выводу, что девочки с СДВГ комбинированного типа (гиперактивно-импульсивная и невнимательная) значительно более склонны к самоповреждению или попытке самоубийства.
Однако около 40 процентов девочек перерастают свои гиперактивные и импульсивные симптомы в подростковом возрасте.
В этом видео доктор Хиншоу рассказывает о том, как стигма СДВГ может повлиять на девочек и о важности обращения за лечением.
Если родитель или другие опекуны думают, что у девочки СДВГ, им следует проконсультироваться с педиатром, семейным врачом или практикующей детской медсестрой.
Некоторые педиатры имеют специальную подготовку в области поведения и развития, и многие имеют, по крайней мере, особый интерес к этой области.Среди других специалистов — детские психиатры, психологи и эрготерапевты.
Другие полезные контакты:
- сотрудники детской школы
- местная группа поддержки родителей
Врач может прописать лекарства, психотерапию или и то, и другое. Тем не менее, родители и другие лица, осуществляющие уход, также могут побудить девочку справиться со своим СДВГ:
- побуждая ее заниматься спортом или играть в командные виды спорта
- предоставляя регулярные возможности проводить время на открытом воздухе и на природе
- узнавая больше о питании и способах питания привычки влияют на симптомы СДВГ
- поощрение отдыха и сна
- установление простых и предсказуемых распорядков для приема пищи, выполнения домашних заданий, игр и постели
- признание и поощрение небольших достижений
- изучение вариантов профессионального лечения
- чтение соответствующих исследований, книг или статей
- поиск подходящей групповой поведенческой терапии
- поддержка управления временем путем установки будильника на время занятий и крайних сроков
По мере того, как девочка вступает в подростковый возраст и становится более независимой, ей может потребоваться поддержка, чтобы помочь ей регулировать свое поведение.
Это может включать:
- понимание и принятие ее вызовов вместо того, чтобы осуждать и винить себя
- определение источников стресса в повседневной жизни и внесение изменений в более низкие уровни стресса
- максимально упрощение своего графика
- обучение четко просить о структуре и поддержке со стороны семьи и друзей
- ежедневный тайм-аут для себя
- формирование здоровых привычек самообслуживания, например, приготовление питательных блюд
- регулярный отход ко сну, чтобы у вас было достаточно времени для сон
- сосредоточение внимания на вещах и занятиях, которые она любит, и расстановка приоритетов в этих вещах
СДВГ может быть сложной задачей для диагностики, отчасти потому, что некоторые другие состояния могут иметь похожие или частично совпадающие симптомы.
К ним относятся:
Возможно, потребуется исключить эти условия перед диагностикой СДВГ.
20 признаков и симптомов СДВГ у девочек
Расстройство дефицита внимания и гиперактивности (СДВГ) долгое время считалось заболеванием, поражающим мужчин. Но по мере углубления понимания этого состояния девочкам ставится диагноз.
Девочки более склонны к невнимательному СДВГ, при котором мечтательность и застенчивость обычны, тогда как для мальчиков более типичен гиперактивно-импульсивный СДВГ или комбинированное проявление.Взаимодействие с другими людьми
Жизнь с невыявленным СДВГ может привести к недостаткам, таким как отсутствие условий в классе, низкая самооценка и самообвинение. Оставшийся невыявленным СДВГ может повлиять на психическое здоровье даже в подростковом и взрослом возрасте. Знание о различных проявлениях СДВГ у вашей дочери может помочь вам понять, когда, возможно, пора обратиться к врачу для обследования.
Диагностика СДВГ у девочек
Симптомы СДВГ могут проявляться у каждого ребенка по-разному.У вас может быть мальчик, которому поставили диагноз СДВГ, но вы никогда не задумывались о том, что ваша дочь, у которой проблемы в школе, также может иметь это, потому что ее проблемы кажутся настолько отличными от его.
Симптомы СДВГ у девочек часто рассматриваются как характерные черты личности девушки, а не как СДВГ, поэтому их часто не замечают или не объясняют.
Гораздо легче идентифицировать физически активного и дерзкого ребенка как человека, которому была бы полезна оценка СДВГ, чем кого-то, кто кажется отстраненным или рассеянным.У девочек признаки и симптомы СДВГ имеют следующие общие черты:
Компенсация за невнимательность
Для многих девочек с СДВГ сосредоточить внимание на текущей задаче — самая большая проблема. Они могут отвлекаться на внешние события или уйти в собственный мир. Например, птица за окном класса может отвлечь внимание от чего-то более важного в их окружении, например, объявления учителем даты предстоящего экзамена.
Чтобы компенсировать это, девушка с СДВГ может чрезмерно сосредоточиться на том, что ей нравится или в чем она хороша.Она приложит столько усилий и концентрации, что родители или учителя могут исключить возможность СДВГ. Иногда этот гиперфокус — это стратегия выживания, чтобы развлечь себя, когда что-то скучно. В других случаях она может не чувствовать, что контролирует это.
Всегда в движении
Если девочка гиперактивна, ее можно назвать «сорванцом», потому что ей нравится физическая активность и, похоже, ей не нравятся «типичные вещи», которые делают девочки ее возраста. Она также может двигаться менее очевидным образом, например, постоянно что-то рисовать или перемещаться на стуле.
Отсутствие контроля импульсов
Импульсивная девушка может быть слишком разговорчивой и вербально импульсивной, перебивать других, слишком много говорить или снова и снова менять тему во время разговора. Она может выпаливать слова, не думая об их влиянии на других.
Но эта девушка может быть и чрезмерно чувствительной. Некоторые девушки описываются как чрезмерно эмоциональные и легко возбудимые.
Признаки и симптомы
Не у всех девочек с СДВГ проявляются все следующие признаки и симптомы.И наоборот, наличие одного или двух из них само по себе не означает диагноз СДВГ. Однако, если ваша дочь, кажется, постоянно демонстрирует некоторые из этих симптомов, обсуждение с опытным специалистом может быть полезным.
- Кажется отозванным
- Плачет легко
- Мечтать и в собственном мире
- Сложность сохранения концентрации; легко отвлекается
- Неорганизованный и беспорядочный (по внешнему виду и физическому пространству)
- Кажется, не пытается
- Похоже, нет мотивации
- Забывчивый
- Высокая чувствительность к шуму, тканям и эмоциям
- Гиперговорчивый (всегда есть что сказать, но плохо умеет слушать)
- Гиперреактивность (преувеличенные эмоциональные реакции)
- Похоже на «небрежные» ошибки
- Может часто захлопывать двери
- Часто опаздывает (плохое управление временем)
- Проблемы с выполнением заданий
- Кажется застенчивым
- Кажется, легко расстроиться
- Переход от одного занятия к другому
- Требуется время для обработки информации и указаний; похоже, она тебя не слышит
- Вербально импульсивный; выпаливает и перебивает других
Обращение за помощью
Если диагностирован СДВГ, его можно лечить и контролировать.Могут быть применены меры вмешательства, включая методы управления поведением, организационные стратегии, лекарства, консультации и поддержку.
Простое знание того, что у нее СДВГ, может избавить девушку от огромного бремени вины и стыда. Это также может освободить ее от вредных ярлыков «некрасивой», «немотивированной», «глупой» или «ленивой». Она не из тех; у нее просто СДВГ. Можно разработать стратегии, которые сделают жизнь немного проще, а ее будущее — намного ярче.
СДВГ у детей дошкольного возраста: что говорится в рекомендациях AAP
СДВГ у детей дошкольного возраста: в каком возрасте можно диагностировать СДВГ у детей?
Энн Мари Моррисон подозревала, что у ее сына синдром дефицита внимания (СДВГ или СДВ), когда ему было три года.«Истерики у Джона были более сильными, чем у других трехлетних детей, и возникли они ниоткуда», — говорит Моррисон из Абсекона, штат Нью-Джерси. «Потребовалась целая вечность, чтобы вытащить его за дверь. Ему приходилось одеваться в коридоре, где не было картинок или игрушек, которые могли бы его отвлечь. Он не мог сидеть на месте и рвал каждую игрушку. Я носила подарочные карты в сумочке, чтобы, когда он уничтожил игрушку в доме друга, я могла передать маме подарочную карту, чтобы заменить ее ».
Когда Моррисон обсудила со своими врачами гиперактивность и импульсивное поведение Джона, ее опасения были отклонены.«Он просто активный мальчик», — сказали они.
«Один педиатр сказал:« Даже если у него СДВГ, мы ничего не можем сделать с СДВГ у детей до 5 лет », — вспоминает Моррисон. «Это все равно, что сказать:« У вашего сына серьезное заболевание, но мы не можем лечить его еще два года ». Что я должен был делать тем временем?» Семья переехала в другую часть штата, когда Джону было пять лет, и, случайно, их новый педиатр оказался экспертом по СДВГ. Ей самой поставили диагноз СДВГ, и она вырастила сына с этим заболеванием.
«На осмотре Джона она изучала историю болезни, и Джон, как всегда, не мог усидеть на месте. Она остановилась и спросила: «Вы проверяли его на СДВГ?» Я заплакал. Я подумал: «О, слава богу. Кто-то другой это видит », — говорит Моррисон. «После многих лет, когда родственники говорили мне, что мне нужно больше его дисциплинировать, после многих лет ощущения физического и психического истощения и мысли, что я ужасный родитель, кто-то понял, с чем мы имеем дело».
Тщательная оценка Джона с участием учителей и семьи Джона привела к диагнозу СДВГ.Вскоре после этого ему были назначены лекарства, которые помогли ему сосредоточиться и улучшить контроль над импульсами. Лечение изменило жизнь Джона и его семьи. «Если бы Джону поставили диагноз раньше, это бы очень помогло», — говорит Моррисон. «Я не знаю, давали бы мы ему лекарства, когда ему было три или четыре года, но я бы научился методам его организации, дисциплины и помощи в установлении распорядка, без необходимости выяснять это самостоятельно. Если бы я знал раньше, что у него СДВГ, я бы тоже лучше позаботился о себе.Я не был готов. СДВГ страдает не только ребенок. Это вся семья ».
[Щелкните, чтобы прочитать: Начиная с дошкольного образования, стремимся к детям, которые преуспевают]
Мэри К. из Хиллсайд, штат Нью-Джерси, подозревала, что ее маленькому сыну Брэндону тоже должен быть поставлен диагноз синдрома дефицита внимания. Дома жизнь была тяжелой — как и во многих семьях с детьми с СДВГ.
«Брэндон рисовал на стенах и не слушал, что мы говорили. Когда он был расстроен, он бросал картины или столовое серебро через всю комнату, что происходило постоянно.Мы жили и умерли из-за настроения Брэндона. Если он был в хорошем настроении, все в доме были в хорошем настроении, и наоборот. У меня был трехлетний ребенок, который вел мое хозяйство », — говорит Мэри.
Сначала Мэри и ее муж приписывали высокий уровень активности Брэндона тому, что «мальчики есть мальчики». Но когда дошкольное учреждение, которое он посещал, попросило трехлетнего ребенка уйти из-за опасений по поводу его агрессивного и импульсивного поведения, она начала подозревать, что нужен диагноз СДВГ.
После того, как Брэндона попросили покинуть второй детский сад — он гнался за девочкой по детской площадке с пластиковым ножом, говоря, что «порежет ее», — Мэри записалась на прием к педиатру своего сына, чтобы спросить, как правильно поставить диагноз дошкольнику. дефицитное расстройство.Однако ее врач ответил, что Брэндон слишком молод для диагноза СДВГ.
[Читать: Когда истерики у малышей на самом деле являются СДВГ — ранние признаки СДВ и эмоциональной дисрегуляции]
Итог: это просто неправда. В таких крайних случаях, как эти, диагноз СДВГ в дошкольном учреждении вполне уместен — а часто и критически важен.
Новые рекомендации AAP по диагностике и лечению СДВГ у детей
Сегодня таким детям, как Джон и Брэндон, ставят диагноз и получают помощь в более раннем возрасте, благодаря пересмотренным рекомендациям Американской академии педиатрии (AAP).В настоящее время AAP рекомендует оценивать и лечить детей от СДВГ, начиная с 4-летнего возраста. Более ранние рекомендации, выпущенные еще в 2001 году, охватывали детей в возрасте от 6 до 12 лет. Новые рекомендации 2011 года, которые распространяются на возраст до 18 лет, также рекомендуют поведенческие вмешательства, особенно для детей младшего возраста. дети.
«Комитет AAP рассмотрел исследования СДВГ, проведенные за последние 10 лет, и пришел к выводу, что есть преимущества в диагностике и лечении СДВГ у детей младше 6 лет», — говорит Майкл Рейфф, M.D., профессор педиатрии в Университете Миннесоты, входивший в комитет, который разработал новые рекомендации.
В обновленных рекомендациях AAP указывается, что диагнозы должны исключать другие причины проблемного поведения при оценке сосуществующих состояний, таких как тревога, расстройства настроения, расстройство поведения или расстройство оппозиционно-вызывающего поведения. Тщательный диагноз должен включать в себя мнение людей, участвующих в жизни ребенка — учителей, медицинских работников и ближайших родственников, — чтобы быть уверенным, что симптомы СДВГ присутствуют более чем в одном месте.Когда ребенку был поставлен диагноз СДВГ на основании критериев DSM-5, AAP предлагает следующие рекомендации по лечению с учетом возраста:
- Для детей в возрасте от 4 до 5 лет первой линией лечения должна быть поведенческая терапия. Если такие вмешательства недоступны или неэффективны, врач должен тщательно взвесить риски медикаментозной терапии в раннем возрасте и риски, связанные с поздней диагностикой и лечением.
- Детям в возрасте от 6 до 11 лет для лечения СДВГ рекомендуются медикаменты и поведенческая терапия, а также школьные вмешательства для удовлетворения особых потребностей ребенка.Фактические данные убедительно свидетельствуют о том, что детям этой возрастной группы полезно принимать стимуляторы.
- Подросткам от 12 до 18 лет врачи должны назначать лекарства от СДВГ с согласия подростка, предпочтительно в сочетании с поведенческой терапией.
Диагностика СДВГ у детей дошкольного возраста
Но может ли врач действительно отличить симптомы СДВГ от нормального поведения в дошкольном возрасте у пациента, которому всего 4 года? Да, однако решающий момент в диагностике обычно зависит от степени.
«Ребенок с СДВГ гораздо более экстремален, чем средний трехлетний ребенок», — говорит Алан Розенблатт, доктор медицины, специалист по педиатрии нервного развития. «Дело не только в том, что ребенок с СДВГ не может сидеть на месте. Дело в том, что он не может сосредоточиться на любом занятии, даже на том, что доставляет удовольствие, в течение длительного времени ».
Ларри Сильвер, доктор медицины, психиатр из Медицинской школы Джорджтаунского университета, говорит, что опытный учитель, имеющий базовый уровень надлежащего поведения трехлетнего ребенка, может оказать огромную помощь.«Вы должны посмотреть, соответствует ли поведение более чем в одной среде», — отмечает он.
Но эксперты предупреждают, что даже при наличии «красных флажков» ранняя диагностика СДВГ может быть трудной. «Вы должны вникнуть в корень определенного поведения», — говорит Сильвер. «У ребенка может быть тревога разлуки, его мелкая моторика или сенсорные проблемы могут мешать ему вести себя, или это может быть развивающееся расстройство аутистического спектра», — говорит он.
Тем не менее, Лоуренс Гринхилл, М.D. из Колумбийского университета / Психиатрического института штата Нью-Йорк указывает на два поведенческих паттерна, которые часто предсказывают диагноз СДВГ в более позднем возрасте. Первое, отчисление из дошкольных учреждений, обычно вызвано агрессивным поведением, отказом участвовать в школьных мероприятиях и неуважением к собственности или границам других детей. Второе, отвержение сверстников, легко определить родителям. Одноклассники избегают детей с экстремальным поведением и избегают играть на детской площадке. Другие дети часто бывают «заняты», когда родители пытаются устроить игры.
В этих крайних случаях родитель должен отвезти своего дошкольника к педиатру для направления или сразу к детскому психиатру. Диагностика СДВГ должна включать в себя тщательный медицинский анамнез и историю развития, наблюдение за социальными и эмоциональными обстоятельствами дома, а также отзывы учителей и медицинских работников, которые контактируют с ребенком. Во многих случаях может потребоваться нейропсихологическое тестирование, чтобы исключить состояния, симптомы которых могут совпадать с СДВГ, включая тревожное расстройство, расстройства обработки речи, оппозиционно-вызывающие расстройства, расстройство аутистического спектра и проблемы сенсорной интеграции.
Варианты лечения СДВ в дошкольном учреждении
Если вашему ребенку дошкольного возраста поставлен диагноз СДВГ, что делать дальше? И Американская психологическая ассоциация, и Американская академия детской и подростковой психиатрии рекомендуют лечение СДВГ у детей в зависимости от тяжести симптомов. Кэрол Брэди, доктор философии, детский психолог из Хьюстона, считает, что изменения окружающей среды могут помочь детям, которые хорошо играют с другими и обладают здоровой самооценкой. «Меньший по размеру класс, с меньшей стимуляцией и строгим распорядком дня часто имеют огромное значение в улучшении симптомов СДВГ у дошкольников.”
В большинстве случаев следующим курсом действий является обучение родителей эффективности или поведенческая терапия. Появляется все больше доказательств того, что лечение симптомов СДВГ у дошкольников с помощью поведенческой терапии может быть чрезвычайно эффективным даже для детей с высокой степенью нарушений, связанных с СДВ.
Но что, если ваш ребенок с СДВГ не реагирует на поведенческие вмешательства? Лекарства — это ответ? Низкая доза метилфенидата (торговые марки включают Риталин, Концерта, Квилливант и другие) — это рекомендация AAP для лечения детей дошкольного возраста с диагнозом СДВГ, когда бихевиоральная терапия проводится в первую очередь и безуспешно.Однако метилфенидат не одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для детей младше шести лет. Хотя врачи могут выписывать их детям до 6 лет, страховые компании могут отказать в покрытии рецептов, не покрываемых для конкретного возраста ребенка. В результате некоторые врачи назначают стимулирующие препараты на основе амфетамина, одобренные для лечения СДВГ у детей в возрасте от 3 до 5 лет, такие как Adderall, Dexedrine, Evekeo и Vyvanse.
Дошкольное исследование лечения СДВГ, или PATS, проведенное Национальным институтом психического здоровья (NIMH), является первым долгосрочным исследованием, предназначенным для оценки эффективности лечения дошкольников с СДВГ с помощью поведенческой терапии, а затем, в некоторых случаях, низкие дозы метилфенидата.На первом этапе дети (303 дошкольника с тяжелым СДВГ в возрасте от 3 до 5 лет) и их родители прошли 10-недельный курс поведенческой терапии. У одной трети детей симптомы СДВГ улучшились настолько резко с помощью одной только поведенческой терапии, что семьи не перешли к фазе исследования лечения СДВГ.
Предварительные данные были опубликованы в конце 2006 года. «PATS предоставляет нам лучшую на сегодняшний день информацию о лечении очень маленьких детей с диагнозом СДВГ», — говорит директор NIMH Томас Р.Insel, M.D. «Результаты показывают, что дошкольники могут получить пользу от низких доз лекарств при тщательном наблюдении».
Профили в дошкольной диагностике СДВГ
Как логопед, работающий с детьми, Джо’Л Фаррар из Уилбертона, штат Оклахома, распознал симптомы СДВГ у своей дочери Кэри в возрасте одного года и поставил ей диагноз в возрасте трех лет. Поскольку Фаррар уже использовала многие стратегии поведенческой терапии дома, врач Кэри предложил попробовать лекарства, когда ей было четыре года.Все пошло не так.
«Побочные эффекты были слишком сильны для Кэри», — говорит Фаррар. «Мы отказались от лекарств и на пару лет сосредоточились на модификациях поведения, а в шесть снова вернули ей лекарства». Сейчас 10 лет, Кэри принимает Страттеру, который, по словам Фаррара, помогает справиться с гиперактивностью и невнимательностью Кэри, но менее эффективен для улучшения ее импульсивности.
Несмотря на неоднозначный успех лечения в первые годы Кэри, Фаррар рада, что ее дочери поставили диагноз в три года.Она смогла получить жилье, в котором Кэри нуждался в школе. «Когда ее воспитательница в детском саду сказала, что Кэри не любит спать, мы договорились, чтобы учитель со специальным образованием проводил ее в другую комнату во время сна, чтобы вместе заниматься спокойными делами».
Кэри хорошо училась в школе, а также занималась чирлидингом и хором. Фаррар также положительно повлияла на СДВГ своей дочери. «Я объяснил ей, что в ее мозгу отсутствуют химические вещества, из-за которых ей было сложнее сидеть на стуле, как это делали другие дети, — говорит Фаррар, — но это не значит, что она была не такой умной, как они. .”
Робин С. из Энглвуда, штат Колорадо, хотела бы поступить иначе, когда заподозрила, что ее сын, Джейкоб, которому сейчас восемь, страдает СДВГ. «Хотела бы я доверять своей интуиции», — говорит она. «Я всегда оправдывала поведение Джейкоба. Я был неэффективным как родитель. Если бы у меня был «настоящий» диагноз, я бы более эффективно защищал своего сына ».
Благодаря изменениям в DSM-V, позволяющим детям в возрасте от четырех лет формально диагностировать СДВГ, все большее число специалистов в области здравоохранения осознают преимущества ранней диагностики и лечения.Питер Дженсен, доктор медицины, профессор детской психиатрии в Центре улучшения психического здоровья детей в Нью-Йорке, утверждает, что родители должны вмешаться, прежде чем будет нанесен серьезный ущерб самооценке ребенка. «Вы не должны допустить, чтобы ваш ребенок не любил школу, не чувствовал себя неудачником или постоянно попал в беду. Это может подготовить почву для того, чтобы ребенок ожидал неудачи и действовал самозащитными способами (например, становился классным клоуном или прибегал к агрессии), что, в свою очередь, способствовало более негативной обратной связи.
«Молодые люди, которым тщательно поставлен диагноз компетентными специалистами, демонстрируют большую пользу от раннего вмешательства», — говорит Брэди. «Они более расслаблены, более успешны и могут наслаждаться своим детством».
Для Мэри и ее мужа случайная встреча в бассейне по соседству, когда Брэндону было 4 года, имела решающее значение. «Я пыталась уговорить Брэндона пережить еще одну истерику, когда подошла мама и сказала, что Брэндон напомнил ей ее 9-летнего сына. Она указала на мальчика, сидящего на полотенце и тихо играющего в карты с парой других мальчиков.Ее сын, как выяснилось, страдал тяжелым СДВГ. Она дала мне имя и номер телефона своего психиатра, и я позвонил прямо там, из бассейна, и договорился о встрече ».
После тщательного обследования психиатр поставил Брэндону диагноз СДВГ и назначил ему низкую дозу лекарства незадолго до того, как ему исполнилось пять лет. Мэри и ее муж записались в программу структурированного изменения поведения и присоединились к местной родительской группе для получения дополнительной поддержки. «Я не могу сказать, что жизнь идеальна, но она определенно на световые годы опередила нас», — говорит она.«Если бы я раньше посещал другого педиатра или знал, что СДВГ можно диагностировать и лечить в более молодом возрасте, я мог бы избавить нашу семью от многих душевных страданий».
Исследование дошкольного лечения СДВГ (PATS): что вам нужно знать
Фон
Спонсируемый Национальным институтом психического здоровья и проведенный консорциумом исследователей из шести центров, PATS является первым долгосрочным комплексным исследованием лечения дошкольников с СДВГ. В исследование было включено более 300 детей в возрасте от трех до пяти лет с тяжелым СДВГ (гиперактивный, невнимательный или комбинированный тип).Большинство из них демонстрировали раннее исключение из школы и крайнее неприятие сверстников.
Этап 1: Обучение родителей
Десятинедельный курс обучения родителей методам изменения поведения, таким как постоянная похвала, игнорирование негативного поведения и использование тайм-аутов. Результат: Более трети детей (114) были успешно вылечены с помощью модификации поведения и не перешли на стадию исследования с применением лекарств.
Этап 2: Лекарство
Дети с крайними симптомами СДВГ, у которых не улучшилась поведенческая терапия (189), участвовали в двойном слепом исследовании, в котором сравнивали низкие дозы метилфенидата (риталина) с плацебо. Результат: Лечение метилфенидатом привело к значительному уменьшению симптомов СДВГ, что измерялось стандартными оценочными формами и наблюдениями дома и в школе.
Важные выводы
- Для уменьшения симптомов СДВГ у дошкольников требовались более низкие дозы , по сравнению с детьми начальной школы.
- Одиннадцать процентов в конечном итоге прекратили лечение , несмотря на улучшение симптомов СДВГ из-за умеренных и тяжелых побочных эффектов, таких как снижение аппетита, проблемы со сном и беспокойство.Дошкольники более склонны к побочным эффектам, чем младшие школьники.
- Оказалось, что лекарства замедляют темпы роста дошкольников. Дети, участвовавшие в исследовании, выросли на полдюйма меньше и весили на три фунта меньше, чем ожидалось. Пятилетнее последующее исследование рассматривает долгосрочные изменения темпов роста. Предварительные результаты ждите в 2009 году.
Итог
Дошкольники с тяжелым СДВГ испытывают заметное уменьшение симптомов при лечении только модификацией поведения (одна треть участников исследования) или комбинацией модификации поведения и низких доз метилфенидата (две трети участников исследования).Хотя лекарства оказались в целом эффективными и безопасными, рекомендуется тщательный мониторинг побочных эффектов.
Для получения дополнительной информации об исследовании дошкольного лечения СДВГ: Журнал Американской академии детской и подростковой психиатрии , ноябрь 2006 г. ( jaacap.com ), Национальный институт психического здоровья ( nimh.nih.org ) .
[Прочтите следующее: «Моему ребенку поставили диагноз в возрасте 3 лет — и, слава Богу, так оно и было».]
ДОПОЛНИТЕЛЬНАЯ ПОДДЕРЖКА
Спасибо, что прочитали ADDitude.Чтобы поддержать нашу миссию по обучению и поддержке СДВГ, рассмотрите возможность подписки. Ваши читатели и поддержка помогают сделать наш контент и охват возможными. Спасибо.
Обновлено 10 июня 2020 г.
Предыдущая статья Следующая статьяСимптомы у детей, оценки, методы лечения
СДВГ у детей
Синдром дефицита внимания и гиперактивности (СДВГ) — одно из наиболее распространенных детских расстройств, которым страдают от 5 до 11 процентов американских детей.СДВГ у детей может проявляться в виде симптомов, включая невнимательность, импульсивность, гиперактивность, ерзание, чрезмерную болтовню, проблемы с ожиданием очереди и трудности с следованием указаниям.
Каковы общие симптомы?
Ваш ребенок — червяк. Она не может сидеть на месте и постоянно ерзает. Означает ли это, что у нее синдром дефицита внимания с гиперактивностью (СДВГ или СДВ)?
Ваш ребенок забывает сдать домашнее задание и обычно записывает только половину заданий.Являются ли эти сбои рабочей памяти типичными симптомами СДВГ у детей?
Ваш ученик мешает классу, выпаливая ответы, отклоняясь от темы или вставая со своего места каждый день. Следует ли его обследовать на предмет симптомов СДВГ?
Или это просто типичное поведение в детстве и подростковом возрасте, которое со временем перерастает ваш ребенок?
Только квалифицированный медицинский работник может оценить и диагностировать симптомы СДВГ у детей. Однако родителям и педагогам очень важно знать предупреждающие знаки, потому что раннее выявление, лечение СДВГ и условия школы могут иметь большое значение для ребенка с СДВГ.
Симптомы СДВГ у детей
Хотя симптомы могут отличаться в зависимости от типа диагностированного СДВГ, некоторые общие симптомы СДВГ у детей:
- Самофокусирующееся поведение
- Проблема ожидания очереди
- Эмоциональные потрясения
- ерзание
- Проблемы с тихим воспроизведением
- Проблемы с завершением задач
- Отсутствие фокусировки
- Забывчивость
[Самопроверка: может ли ваш ребенок болеть СДВГ?]
СДВГ у детей: гиперактивность против.Симптомы невнимательности
Стереотипный пациент с СДВГ — 9-летний мальчик, который любит прыгать с опасной высоты и ненавидит сосредоточиться на школьной работе. В действительности, только небольшая часть людей с СДВГ подходит под это описание. Детей с гиперактивными симптомами СДВГ трудно игнорировать — именно они прыгают со стульев или клоуны за спиной учителя, и первыми обследуют и диагностируют СДВГ.
Между тем ученики с невнимательным СДВГ спокойно смотрят в окно на птицу, пока их работа остается незаконченной.По данным Национального института психического здоровья (NIMH), симптомы невнимательности гораздо реже распознаются родителями, учителями и медицинскими работниками. 1 В результате люди с невнимательным СДВГ редко получают необходимое лечение. Это приводит к академическому разочарованию, апатии и чрезмерному стыду, которые могут длиться всю жизнь.
СДВГ у детей: симптомы, тестирование и диагностика
СДВГ — это генетическое заболевание головного мозга, а не просто дефицит управляющих функций.Диагностическое и статистическое руководство по психическим расстройствам ( DSM-V ) перечисляет девять симптомов, указывающих на СДВГ, в первую очередь, невнимательность, и девять, которые указывают на СДВГ, в первую очередь, гиперактивно-импульсивные. Ребенку может быть поставлен диагноз СДВГ только в том случае, если у него или нее проявляются как минимум шесть симптомов из одного из приведенных ниже списков, и если симптомы были заметны в течение как минимум шести месяцев в двух или более условиях — например, дома и в других местах. в школе. Более того, симптомы должны мешать функционированию или развитию ребенка, и, по крайней мере, некоторые из них должны проявляться до 12 лет 2 .Подросткам старшего возраста может потребоваться продемонстрировать только пять из этих симптомов в различных условиях.
Симптомы первичного невнимательного типа (ADD)У человека с этим невнимательным СДВГ (ранее называвшимся СДВ) будут проявляться шесть из этих девяти симптомов:
- Часто не уделяет пристального внимания деталям или делает небрежные ошибки в учебе, на работе или во время других занятий (например, упускает из виду или пропускает детали, выполняет неточную работу).
- Часто испытывает трудности с удержанием внимания при выполнении заданий или игр (например,g., ему трудно сохранять концентрацию во время лекций, разговоров или длительного чтения).
- Часто кажется, что не слушает, когда к нему обращаются напрямую (например, разум кажется где-то в другом месте, даже при отсутствии какого-либо очевидного отвлечения).
- Часто не выполняет инструкции и не выполняет учебу, домашние дела или обязанности на рабочем месте (например, начинает выполнение заданий, но быстро теряет концентрацию и легко отвлекается).
- Часто испытывает трудности с организацией задач и занятий (напр.g., бороться за управление последовательными задачами, поддерживать порядок в материалах и имуществе, организовывать работу, управлять временем и соблюдать сроки).
- Часто избегает, не любит или неохотно выполняет задачи, требующие постоянных умственных усилий (например, школьные или домашние задания; для подростков старшего возраста и взрослых это может включать подготовку отчетов, заполнение форм, рецензирование объемных документов).
- Часто теряет вещи, необходимые для выполнения задач или деятельности (например, школьные принадлежности, карандаши, книги, инструменты, кошельки, ключи, документы, очки, мобильные телефоны).
- Часто легко отвлекается на посторонние раздражители (у подростков старшего возраста и взрослых это могут быть мысли, не относящиеся к делу).
- Часто забывает в повседневной деятельности (например, выполняет работу по дому, выполняет поручения; для подростков старшего возраста и взрослых это может включать обратные звонки, оплату счетов, посещение встреч).
[Самопроверка: симптомы невнимательного СДВГ у детей]
Симптомы преимущественно гиперактивно-импульсивного типа
У человека с гиперактивным / импульсивным СДВГ будут проявляться шесть из этих девяти симптомов:
- Часто ерзает, хлопает руками или ногами или корчится на сиденье.
- Часто покидает место в ситуациях, когда необходимо оставаться на месте (например, покидает свое место в классе, на рабочем месте или в других ситуациях, когда необходимо оставаться на месте).
- Часто бегает или лазает в неприемлемых ситуациях. (Примечание: у подростков или взрослых это может проявляться в виде беспокойства.)
- Часто не может спокойно играть или заниматься досугом.
- Часто «в движении», действует так, как будто «приводится в движение двигателем» (например,g., не может оставаться неподвижным — например, в ресторанах или на встречах — в течение длительного времени без значительного дискомфорта; другие могут сказать, что пациент беспокойный, суетливый или за ним трудно поспевать).
- Часто слишком много говорит.
- Часто выпаливает ответ до того, как вопрос был завершен (например, завершает предложения людей).
- Часто испытывает трудности с ожиданием своей очереди (например, в очереди или во время разговора).
- Часто прерывает других или вторгается в них (например,ж., вмешивается в разговоры, игры или действия; может начать пользоваться чужими вещами, не спрашивая и не получая разрешения; для подростков и взрослых может вторгаться в то, что делают другие, или брать на себя их выполнение) ». 5
[Самопроверка: симптомы гиперактивного импульсивного СДВГ у детей]
Симптомы комбинированного типаДля того, чтобы иметь комбинированный тип СДВГ, человек должен соответствовать руководящим принципам как СДВГ первично невнимательного, так и СДВГ первично гиперактивно-импульсивного — то есть они должны проявлять шесть из девяти симптомов, перечисленных для каждого подтипа.
СДВГ у детей: как ставится диагноз
Ни один тест на СДВГ сам по себе не может диагностировать симптомы СДВГ. СДВГ — это нюансированное состояние с тремя различными подтипами (как подробно описано выше), симптомами, которые проявляются по спектру тяжести, и частично совпадающими коморбидными состояниями (неспособность к обучению, оппозиционно-вызывающее расстройство и т. Д.), Которые часто затрудняют диагностику и лечение.
Обследование на СДВГ может начаться с обычного посещения педиатра, но есть вероятность, что на этом оно не закончится.Как правило, большинство врачей общей практики не обучены особенностям СДВГ и его совпадающим состояниям или не оснащены для проведения необходимой углубленной оценки.
Любая значимая оценка СДВГ начинается с критического анализа многих аспектов повседневной жизни пациента, таких как обучение, память, когнитивное функционирование, исполнительное функционирование, рассуждение, социальное функционирование, вербальное и невербальное общение. В случаях, когда есть подозрение на нарушение обучаемости, оценка может включать тест интеллекта (IQ) и оценку навыков математики, чтения и письма.Однако полное нейропсихологическое тестирование не требуется для диагностики СДВГ. Образовательное тестирование обычно проводится через несколько месяцев после успешного лечения любого диагностированного СДВГ 7 .
Эта информация собирается в ходе клинического собеседования, а также путем тщательного изучения истории болезни ребенка и семьи, а также различных рейтинговых шкал родителей и / или учителей. Углубленная оценка позволяет лучше понять сильные и слабые стороны и помогает выявить сопутствующие состояния, такие как нарушение обучаемости, депрессия, тревожное расстройство или расстройство аутистического спектра.
При тщательном и эффективном выполнении формальная оценка должна предлагать стратегии терапии, лечения и обучения для удовлетворения конкретных потребностей, которые она выявляет или подтверждает.
Диагнозы продолжают расти
Диагноз СДВГ резко увеличился почти на 50 процентов с 2003 года, в результате чего общее число американских детей с СДВГ достигло почти 6 миллионов, согласно статистике 2015 года Центра по контролю и профилактике заболеваний (CDC). 3
CDC сообщает, что 11 процентов всех детей в США.У С. в возрасте 4-17 лет был диагноз СДВГ к 2011 году. У мальчиков почти в три раза больше шансов получить диагноз СДВГ (13,2 процента), чем у девочек (5,6 процента), 4 , хотя наибольший рост числа диагнозов СДВГ приходится на в настоящее время относят к девушкам и женщинам.
Варианты лечения СДВГ у детей
Стимулирующее средство от СДВГ у детей
Стимулирующие препараты являются наиболее рекомендуемой формой лечения СДВГ по одной простой причине: исследования показывают, что они наиболее эффективны.По данным Американской академии педиатрии (AAP), 80 процентов детей, принимающих стимулирующие препараты, отдельно или в сочетании с поведенческой терапией, повышают концентрацию внимания и снижают импульсивность. 6 Более того, большинство детей, употребляющих лекарства, сообщают, что у них повысилась самооценка, уменьшилось количество деструктивного поведения и улучшились отношения с родителями, братьями и сестрами и учителями.
Руководство по клинической практике СДВГ, разработанное Американской академией детской и подростковой психиатрии (AACAP), рекомендует лекарственные препараты в качестве лечения первой линии для лечения СДВГ у детей школьного возраста, ссылаясь на официальный обзор 78 исследований по лечению СДВГ. , которые «неизменно подтверждали превосходство стимуляторов над немедикаментозным лечением.” 7
Даже широко цитируемое исследование Multi-Modal MTA Cooperative Group Study, которое пришло к выводу, что медикаментозное лечение в сочетании с поведенческой терапией является оптимальным лечением СДВГ у детей, признало, что «фармакологическое вмешательство при СДВГ более эффективно, чем только поведенческое лечение». 8
Нестимулирующие препараты для лечения СДВГ у детей
Нестимулирующие препараты — жизнеспособная альтернатива для детей, которые не переносят или не испытывают желаемых эффектов стимулирующих препаратов.Эти лекарства нацелены на нейротрансмиттеры, но не на дофамин, в отличие от стимуляторов. Хотя нестимуляторы не несут такого же риска побочных эффектов, как стимуляторы, они имеют свои собственные возможные побочные эффекты.
Strattera, Intuniv, Kapvay — не стимулирующие препараты, специально рекомендованные при СДВГ. В эту классификацию также входят лекарства, которые часто назначают не по назначению при СДВГ, например, трициклические антидепрессанты и Веллбутрин.
Терапия СДВГ у детей
В то время как лекарства действуют на неврологическом уровне, регулируя работу мозга, поведенческая терапия направлена на решение конкретных проблемных форм поведения, структурируя время дома, устанавливая предсказуемость и распорядок дня и увеличивая позитивное внимание.Поведенческая терапия основана на простой предпосылке: родители и другие взрослые в жизни ребенка устанавливают четкие ожидания в отношении поведения своего ребенка — они хвалят и поощряют позитивное поведение и препятствуют негативному поведению. Поведенческая терапия требует участия родителей и учителей.
Диета и питание при СДВГ у детей
Плохое питание и пищевые привычки не вызывают СДВГ. Однако родители детей с СДВГ обнаруживают, что, хотя цельные продукты не могут быть панацеей, изменения в диете могут иметь большое значение для некоторых детей с СДВГ.
Исследования показывают, что диета и питание влияют на познание, внимание, сон и настроение. Согласно Harvard Health Blog, исследования показывают, что люди, которые едят «чистую» или «цельную» диету с высоким содержанием овощей, фруктов, необработанного зерна и нежирного мяса, с большей вероятностью будут испытывать лучшее эмоциональное здоровье и на 25-35 процентов реже испытывать депрессию. 9
Исследования, проведенные нейробиологом Массачусетского технологического института Ричардом Вуртманом, доктором философии и другими, показали, что белок запускает нейротрансмиттеры, вызывающие бдительность, а углеводы вызывают сонливость.Эти данные подтверждают распространенное мнение о том, что люди с СДВГ чувствуют себя лучше после завтрака и обеда, богатого белками.
Для оптимальной работы мозга дети должны есть больше необработанной пищи, сложных углеводов, белков, овощей и фруктов. Это означает, что следует избегать искусственных красителей и ароматизаторов, химических консервантов и чрезмерно обработанных пищевых продуктов, которые, как было показано, усугубляют симптомы СДВГ у некоторых людей.
Натуральные добавки и витамины от СДВГ у детей
Это правда, что не все едят правильную пищу для достижения полезных уровней определенных питательных веществ, особенно привередливые дети.Но верно также и то, что наш организм не всегда вырабатывает необходимые нам питательные вещества, поэтому мы должны получать некоторые из них из добавок. Существует множество витаминов, трав и добавок, которые могут уменьшить симптомы СДВГ или устранить побочные эффекты лекарств у некоторых людей: омега-3, цинк, железо, магний, витамин С, валериана, мелатонин, гинкго и женьшень.
Однако «все натуральное» не является синонимом «безопасно». Многие травы и добавки имеют побочные эффекты, могут вызывать или усугублять проблемы со здоровьем или мешать назначению лекарств.Перед началом приема любых добавок проконсультируйтесь с лечащим врачом вашего ребенка. Когда ваш врач спросит, принимает ли ваш ребенок какие-либо лекарства, обязательно сообщите ему обо всех витаминах и добавках, которые он принимает ежедневно.
Упражнения при СДВГ у детей
«Думайте о физических упражнениях как о лекарствах», — говорит Джон Рати, доктор медицины, доцент клинической психиатрии Гарвардской медицинской школы и автор книги Spark: The Revolutionary New Science of Exercise and the Brain . «Упражнение включает систему внимания, так называемые исполнительные функции — последовательность, рабочую память, приоритезацию, подавление и поддержание внимания.На практическом уровне это заставляет детей быть менее импульсивными, что делает их более подготовленными к обучению ».
Физические упражнения заставляют мозг выделять несколько важных химических веществ. Эндорфины, например, — гормоноподобные соединения, регулирующие настроение, удовольствие и боль. Такой же всплеск активности также повышает уровни дофамина, норадреналина и серотонина в мозге. Эти химические вещества мозга влияют на концентрацию и внимание, которых не хватает у детей с СДВГ. «Когда вы повышаете уровень дофамина, вы повышаете способность системы внимания быть регулярной и последовательной, что дает много хороших результатов», — объясняет Рэйти, например, уменьшение тяги к новым стимулам и повышение бдительности.
Исследование 2015 года, опубликованное в журнале Journal of Abnormal Psychology , показало, что 30 минут физических упражнений перед школой могут помочь детям с СДВГ и управлять настроением. Это может даже уменьшить потребность в стимулирующих препаратах, используемых для лечения симптомов. 10
Тренировка мозга при СДВГ у детей
Дети с СДВГ не всегда могут удерживать информацию, потому что их внимание отвлекается. Улучшение рабочей памяти с помощью тренировки мозга позволяет человеку обращать внимание, сопротивляться отвлечениям, лучше управлять эмоциями и учиться.
«Рабочая память — это способность удерживать информацию в уме в течение нескольких секунд, манипулировать ею и использовать в своем мышлении», — говорит Ари Такман, психиатр, клинический психолог из Западного Честера, штат Пенсильвания. «Это центральное место для концентрации, решения проблем и контроля над импульсами».
Терапевтические методы тренировки мозга, такие как нейробиоуправление и Cogmed, дают серьезные обещания: повышенное внимание и рабочая память без лекарств. Однако научное сообщество не убеждено и настаивает на необходимости более тщательных исследований. 11
Еще одна форма тренировки мозга с некоторыми обнадеживающими, но неубедительными исследованиями, нейробиоуправление использует упражнения для мозга, чтобы уменьшить импульсивность и повысить внимательность. Мозг излучает разные типы волн в зависимости от того, находимся мы в сосредоточенном состоянии или мечтаем. Цель нейробиоуправления — научить человека создавать паттерны мозговых волн, отражающие фокус. Результат: некоторые симптомы СДВГ, а именно импульсивность и отвлекаемость, уменьшаются.
Внимательность и медитация при СДВГ у детей
Многие дети с СДВГ сталкиваются с двумя постоянными ежедневными проблемами: обращением внимания и поддержанием саморегуляции.Само собой разумеется, что какая-то тренировка внимания, которая также оттачивает самоконтроль, была бы неоценимой — и невероятно мощной. Действительно, исследование 2005 года в Университете штата Аризона показало, что дети, которые участвовали в упражнениях на осознанность, имели меньшую тревожность и симптомы СДВГ, а также большее внимание, чем дети, которые не участвовали в упражнениях. 12
«Исследования показывают, что каждый может улучшить внимание, практикуя внимательность — тренировку когнитивной пригодности, направленную на формирование в реальном времени и сострадательного осознания нашей жизни, а не на то, чтобы отвлекаться на автопилоте», — объясняет Марк Бертин, M.Д., в своей книге Внимательное воспитание при СДВГ: руководство по развитию спокойствия, снижению стресса и помощи детям в развитии . «Как это работает с мозгом с СДВГ? СДВГ характеризуется трудностями с управляющими функциями, а не только с вниманием, а внимательность — это путь к развитию взаимосвязанных когнитивных навыков, многие из которых связаны с управляющими функциями, а не только с вниманием ».
Источники
1 Расстройство дефицита внимания с гиперактивностью. Национальный институт психического здоровья (2008).https://education.ucsb.edu/sites/default/files/hosford_clinic/docs/adhd_booklet.pdf
2 Association, American Psychiatric, ed. Диагностическое и статистическое руководство по психическим расстройствам: DSM-5. Вашингтон: American Psychiatric, 2014.
3 «Данные и статистика». Центры по контролю и профилактике заболеваний. Эд. Центры по контролю и профилактике заболеваний США. Центры по контролю и профилактике заболеваний, 14 февраля 2017 г. Интернет. 15 марта 2017 г.
4 Visser, Susanna N., Мелисса Л. Дэниэлсон, Ребекка Х. Битско, Джозеф Р. Холбрук, Майкл Д. Коган, Рим М. Гандур, Рут Перу и Стивен Дж. Блумберг. «Тенденции в отчете родителей о синдроме дефицита внимания / гиперактивности, диагностированном медицинскими работниками и принимаемом лекарственными препаратами: США, 2003–2011 гг.». Журнал Американской академии детской и подростковой психиатрии 53.1 (2014): n. стр. Интернет.
5 Association, American Psychiatric, ed. Диагностическое и статистическое руководство по психическим расстройствам: DSM-5.Вашингтон: American Psychiatric, 2014.
6 Руководство по клинической практике: лечение ребенка школьного возраста с синдромом дефицита внимания / гиперактивности. Американская педиатрическая академия (октябрь 2001 г.). https://pediatrics.aappublications.org/content/108/4/1033
7 Плишка, Стивен. «Практический параметр для оценки и лечения детей и подростков с синдромом дефицита внимания / гиперактивности». Журнал Американской академии детской и подростковой психиатрии 46.7 (2007): 894-921. Интернет.
8 Кооперативная группа MTA. 14-месячное рандомизированное клиническое испытание стратегий лечения синдрома дефицита внимания / гиперактивности. Arch Gen Psychiatry. https://jamanetwork.com/journals/jamapsychiatry/article-abstract/205525
9 MD, Ева Селхуб. «Психиатрия питания: ваш мозг зависит от еды». Блог Гарварда о здоровье. Гарвардский университет, 17 ноября 2015 г. Web. 14 марта 2017 г.
10 Хоза, Бетси, Алан Л.Смит, Эрин К. Шоулберг, Кейт С. Линнеа, Трэвис Э. Дорш, Джордан А. Блазо, Кейтлин М. Алердинг и Джордж П. Маккаб. «Рандомизированное исследование по изучению влияния аэробной физической активности на симптомы синдрома дефицита внимания / гиперактивности у детей младшего возраста». Журнал аномальной детской психологии 43.4 (2014): 655-67. Интернет.
11 Гелад, Катлин, Тайме В. П. Янссен, Марлен Бинк, Роза Ван Моурик, Афанасиос Марас и Яап Остерлан. «Поведенческие эффекты нейробиоуправления по сравнению со стимуляторами и физической активностью при синдроме дефицита внимания / гиперактивности.”Журнал клинической психиатрии (2016): n. стр. Интернет.
12 Д-р Мария Наполи, Пол Рок Крех и Линн К. Холли. «Тренинг внимательности для учеников начальной школы». Журнал прикладной школьной психологии (2005).
Обновлено 5 февраля 2021 г.
Предыдущая статья Следующая статьяДетское ожирение — Диагностика и лечение
Диагноз
В рамках регулярного ухода за здоровым ребенком врач рассчитывает ИМТ вашего ребенка и определяет его положение на диаграмме роста ИМТ для возраста.ИМТ помогает определить, имеет ли ваш ребенок избыточный вес для его возраста и роста.
Используя диаграмму роста, ваш врач определяет процентиль вашего ребенка, то есть то, как ваш ребенок сравнивается с другими детьми того же пола и возраста. Например, если ваш ребенок находится в 80-м процентиле, это означает, что по сравнению с другими детьми того же пола и возраста, 80% имеют более низкий ИМТ .
Пороговых значений на этих диаграммах роста, установленных Центрами по контролю и профилактике заболеваний, помогает классифицировать серьезность проблемы с весом ребенка:
- ИМТ между 85-м и 94-м процентилями — избыточный вес
- ИМТ 95-й процентиль или выше — ожирение
- ИМТ 99-й процентиль или выше — тяжелое ожирение
Поскольку BMI не учитывает такие вещи, как мускулистость или размер тела больше среднего, и поскольку модели роста сильно различаются среди детей, ваш врач также влияет на рост и развитие вашего ребенка.Это помогает определить, является ли вес вашего ребенка проблемой для здоровья.
В дополнение к ИМТ и нанесению веса на карту роста, врач оценивает:
- История ожирения и связанных с весом проблем со здоровьем, таких как диабет, в вашей семье
- Привычки в еде вашего ребенка
- Уровень активности вашего ребенка
- Другие заболевания вашего ребенка
- Психосоциальный анамнез, включая случаи депрессии, нарушений сна и печали, а также то, чувствует ли ваш ребенок себя изолированным или одиноким или является целью издевательств
Анализы крови
Врач вашего ребенка может назначить анализы крови, которые могут включать:
- Тест на холестерин
- Анализ сахара в крови
- Другие анализы крови для проверки гормонального дисбаланса или других состояний, связанных с ожирением
Некоторые из этих тестов требуют, чтобы ваш ребенок ничего не ел и не пил перед тестом.Спросите, нужно ли вашему ребенку голодать перед анализом крови и как долго.
Лечение
Лечение детского ожирения зависит от возраста вашего ребенка и наличия у него других заболеваний. Лечение обычно включает изменение пищевых привычек и уровня физической активности вашего ребенка. В определенных обстоятельствах лечение может включать прием лекарств или операцию по снижению веса.
Лечение детей с ИМТ от 85 до 94 процентилей (избыточный вес)
Американская академия педиатрии рекомендует, чтобы дети старше 2 лет, чей вес попадает в категорию избыточного веса, были включены в программу поддержания веса, чтобы замедлить прогресс набора веса. .Эта стратегия позволяет ребенку прибавлять в росте в дюймах, но не в фунтах, в результате чего ИМТ со временем снижается до более здорового диапазона.
Лечение детей с ИМТ на уровне 95 процентиля или выше (ожирение)
Детей в возрасте от 6 до 11 лет, чей вес попадает в категорию ожирения, можно рекомендовать изменить свои привычки питания для постепенной потери веса не более чем на 1 фунт (или примерно 0,5 килограмма) в месяц. Детей старшего возраста и подростков, страдающих ожирением или тяжелым ожирением, можно побудить изменить свои привычки в еде, чтобы стремиться к снижению веса до 2 фунтов (или около 1 кг) в неделю.
Методы поддержания текущего веса вашего ребенка или похудания одинаковы: вашему ребенку необходимо придерживаться здоровой диеты — как с точки зрения типа, так и количества пищи — и увеличивать физическую активность. Успех во многом зависит от вашего стремления помочь ребенку внести эти изменения.
Здоровое питание
Родители — это те, кто покупает продукты, готовит еду и решает, где ее есть. Даже небольшие изменения могут иметь большое значение для здоровья вашего ребенка.
- Сделайте приоритетными фрукты и овощи. Покупая продукты, сократите потребление полуфабрикатов, таких как печенье, крекеры и готовые блюда, которые часто содержат много сахара, жиров и калорий.
- Ограничьте количество подслащенных напитков. Сюда входят напитки, содержащие фруктовый сок. Эти напитки обладают низкой питательной ценностью в обмен на высокую калорийность. Они также могут заставить вашего ребенка чувствовать себя слишком сытым, чтобы есть более здоровую пищу.
- Избегайте фастфуда. Большинство пунктов меню содержат много жиров и калорий.
- Сядьте вместе за семейным обедом. Сделайте это событием — время делиться новостями и рассказывать истории. Не рекомендуется есть перед телевизором, компьютером или экраном видеоигры, это может привести к быстрому перееданию и снижению осведомленности о количестве съеденного.
- Подавайте порции подходящего размера. Детям не нужно столько еды, сколько взрослым. Начните с небольшой порции, и ваш ребенок может попросить еще, если он все еще голоден.Разрешайте ребенку есть только до полного насыщения, даже если для этого нужно оставить еду на тарелке. И помните, когда вы едите вне дома, порции в ресторане часто бывают слишком большими.
Физическая активность
Важнейшей частью достижения и поддержания здорового веса, особенно для детей, является физическая активность. Он сжигает калории, укрепляет кости и мышцы и помогает детям хорошо спать по ночам и сохранять бдительность в течение дня.
Приобретенные в детстве хорошие привычки помогают подросткам сохранять здоровый вес. А активные дети с большей вероятностью станут здоровыми взрослыми.
Для повышения уровня активности вашего ребенка:
- Ограничить время просмотра ТВ. Развлекательное экранное время — перед телевизором, компьютером, планшетом или смартфоном — должно быть ограничено не более чем двумя часами в день для детей старше 2 лет. Дети младше 2 лет вообще не должны иметь экранного времени.
- Делайте акцент на активности, а не на физических упражнениях. Дети должны быть умеренно или очень активными не менее часа в день. Деятельность вашего ребенка не обязательно должна быть структурированной программой упражнений — цель состоит в том, чтобы заставить его или ее двигаться.Свободные игры — например, игра в прятки, прятки или прыжки через скакалку — могут быть полезны для сжигания калорий и улучшения физической формы.
- Найдите занятия, которые нравятся вашему ребенку. Например, если ваш ребенок склонен к творчеству, отправляйтесь в поход на природу, чтобы собрать листья и камни, которые он может использовать для создания коллажа. Если вашему ребенку нравится лазать, отправляйтесь в ближайший к нему спортзал в джунглях или стену для скалолазания. Если ваш ребенок любит читать, то дойдите до местной библиотеки пешком или на велосипеде за книгой.
Лекарства
Лекарства могут быть прописаны некоторым детям и подросткам как часть общего плана похудания.
Операция по снижению веса
Операция по снижению веса может быть вариантом для подростков с тяжелым ожирением, которые не смогли похудеть из-за изменения образа жизни. Однако, как и при любом типе хирургического вмешательства, существуют потенциальные риски и долгосрочные осложнения. Обсудите плюсы и минусы с лечащим врачом.
Ваш врач может порекомендовать эту операцию, если вес вашего ребенка представляет большую угрозу для здоровья, чем потенциальные риски хирургического вмешательства. Важно, чтобы ребенок, которому предстоит операция по снижению веса, встретился с командой педиатров, включая специалиста по медицине ожирения, психолога и диетолога.
Операция по снижению веса — это не чудо. Это не гарантирует, что подросток сбросит лишний вес или сможет удерживать его в долгосрочной перспективе. И операция не заменяет необходимости в здоровом питании и регулярной физической активности.
Mayo Clinic Детский центр Детская клиника контроля веса
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Помощь и поддержка
Родители играют решающую роль в том, чтобы помочь детям почувствовать себя любимыми и контролировать свой вес.Воспользуйтесь каждой возможностью, чтобы повысить самооценку вашего ребенка. Не бойтесь поднимать тему здоровья и фитнеса. Говорите со своими детьми прямо, открыто, без критики и осуждения.
Кроме того, учтите следующее:
- Избегайте разговоров о весе. Негативные комментарии о вашем весе, весе другого человека или вашего ребенка — даже если они сделаны с добрыми намерениями — могут навредить вашему ребенку. Негативные разговоры о весе могут привести к плохому имиджу тела. Вместо этого сосредоточьтесь на здоровом питании и положительном образе тела.
- Не рекомендуется соблюдать диету и пропускать приемы пищи. Вместо этого поощряйте и поддерживайте здоровое питание и повышенную физическую активность.
- Найдите причины похвалить усилия вашего ребенка. Отмечайте небольшие постепенные изменения в поведении, но не вознаграждайте их едой. Выберите другие способы отметить достижения вашего ребенка, например, поход в боулинг или местный парк.
- Расскажите своему ребенку о его или ее чувствах. Помогите ребенку найти способы справиться с эмоциями, помимо еды.
- Помогите ребенку сосредоточиться на позитивных целях. Например, укажите, что теперь он или она может кататься на велосипеде более 20 минут, не уставая, или может пробежать необходимое количество кругов в классе физкультуры.
- Будьте терпеливы. Поймите, что пристальное внимание к пищевым привычкам и весу вашего ребенка может легко иметь неприятные последствия, заставляя ребенка переедать еще больше или, возможно, делая его или ее склонным к развитию расстройства пищевого поведения.
Подготовка к приему
Семейный врач или педиатр вашего ребенка, вероятно, поставит первоначальный диагноз детского ожирения.Если у вашего ребенка есть осложнения из-за ожирения, вас могут направить к дополнительным специалистам, которые помогут справиться с этими осложнениями.
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Когда вы записываетесь на прием, спросите, нужно ли вашему ребенку что-нибудь сделать заранее, например, поститься перед определенными тестами и как долго. Составьте список из:
- Симптомы вашего ребенка, , если есть, и когда они появились
- Ключевая личная информация, , включая семейный анамнез и анамнез ожирения
- Все лекарства, витамины или другие добавки , которые принимает ваш ребенок, включая дозы
- Что ваш ребенок обычно ест в неделю, и насколько он активен
- Вопросы, которые следует задать своему врачу
Возьмите с собой члена семьи или друга, если это возможно, чтобы помочь вам запомнить всю информацию, которую вам дают.
В отношении детского ожирения вам следует задать врачу следующие основные вопросы:
- Какие еще проблемы со здоровьем могут развиться у моего ребенка?
- Какие варианты лечения?
- Существуют ли лекарства, которые могут помочь контролировать вес моего ребенка и другие заболевания?
- Сколько времени займет лечение?
- Что я могу сделать, чтобы помочь своему ребенку похудеть?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Врач вашего ребенка или другой поставщик медицинских услуг, вероятно, задаст вам ряд вопросов о еде и активности вашего ребенка, в том числе:
- Что ваш ребенок ест в обычный день?
- Сколько активности ваш ребенок делает в обычный день?
- Какие факторы, по вашему мнению, влияют на вес вашего ребенка?
- Какие диеты или методы лечения, если таковые имеются, вы пытались помочь своему ребенку похудеть?
- Готовы ли вы внести изменения в образ жизни своей семьи, чтобы помочь своему ребенку похудеть?
- Что может помешать вашему ребенку похудеть?
- Как часто семья ест вместе? Помогает ли ребенок готовить еду?
- Ваш ребенок или семья ест, когда смотрит телевизор, пишет текстовые сообщения или пользуется компьютером?
Что вы можете сделать за это время
Если у вас есть дни или недели до запланированного приема вашего ребенка, записывайте, что ваш ребенок ест и насколько он активен.
05 декабря 2020 г.
Детская астма: симптомы, диагностика и лечение
Что такое детская астма?
Детская астма — это то же заболевание легких, что и взрослые, но у детей часто бывают разные симптомы. Врачи также называют это детской астмой.
Если у вашего ребенка астма, его легкие и дыхательные пути могут легко воспалиться, когда он простужается или находится рядом с такими вещами, как пыльца. Из-за этих симптомов вашему ребенку может быть трудно выполнять повседневные дела или спать.Иногда приступ астмы может закончиться поездкой в больницу.
От астмы у детей нет лекарства, но вы можете проконсультироваться с врачом, чтобы вылечить ее и предотвратить повреждение их растущих легких.
Признаки и симптомы детской астмы
Не все дети имеют одинаковые симптомы астмы. У ребенка даже могут быть разные симптомы от эпизода к эпизоду. Признаки и симптомы астмы у детей включают:
- Кашель, который не проходит (который может быть единственным симптомом)
- Приступы кашля, которые случаются часто, особенно во время игры или упражнений, ночью, на холодном воздухе или во время смеха или плача
- Кашель, усиливающийся после вирусной инфекции
- Меньше энергии во время игры и остановка, чтобы отдышаться во время активности
- Избегание занятий спортом или общественной деятельности
- Проблемы со сном из-за кашля или проблем с дыханием
- Быстрый дыхание
- Стеснение или боль в груди
- Свистящее дыхание, свистящий звук при вдохе или выдохе
- Движения качелей в груди (втягивание)
- Одышка
- Сжатые мышцы шеи и груди
- Чувство слабости или усталости
- Проблемы есть или кряхтение во время еды (у младенцев)
Продолжение
Врач вашего ребенка должен проверить любое заболевание t шляпа мешает им дышать.
Специалисты иногда используют термины «реактивное заболевание дыхательных путей» и «бронхиолит», когда говорят о хрипах с одышкой или кашле у младенцев и детей ясельного возраста. Анализы могут не подтвердить наличие астмы у детей младше 5 лет.
Когда обращаться за неотложной помощью
При тяжелом приступе астмы немедленно требуется медицинская помощь. Следите за этими признаками:
- Остановка на середине предложения, чтобы перевести дыхание
- Использование мышц живота для дыхания
- Живот, который опускается под ребра, когда они пытаются вдохнуть воздух
- Грудь и бока, которые втягиваются во время дыхания
- Сильное свистящее дыхание
- Сильный кашель
- Проблемы при ходьбе или разговоре
- Посинение губ или ногтей
- Усиливающаяся одышка с уменьшением хрипов
- Расширенные ноздри
- Учащенное сердцебиение65 902 Обычно 902 Потеющая боль
Причины и триггеры детской астмы
Общие триггеры включают:
- Инфекции дыхательных путей. Сюда входят простуда, пневмония и инфекции носовых пазух.
- Аллергены. У вашего ребенка может быть аллергия на тараканов, пылевых клещей, плесень, шерсть домашних животных и пыльцу.
- Раздражители. Такие вещи, как загрязненный воздух, химические вещества, холодный воздух, запахи или дым, могут беспокоить их дыхательные пути.
- Упражнение. Это может привести к хрипу, кашлю и сдавлению груди.
- Напряжение. Это может вызвать у вашего ребенка одышку и ухудшить симптомы.
Факторы риска детской астмы
Астма является основной причиной длительных заболеваний у детей. От него страдают около 7 миллионов детей в Соединенных Штатах. Эти цифры растут, и эксперты не знают почему.
У большинства детей первые симптомы появляются к 5 годам. Но астма может начаться в любом возрасте.
К числу факторов, которые могут повысить вероятность развития астмы у ребенка, относятся:
Диагноз детской астмы
Симптомы астмы у вашего ребенка могут исчезнуть к тому времени, когда вы придете к врачу.Вы играете важную роль в том, чтобы помочь своему врачу понять, что происходит. Диагноз будет включать:
- Вопросы об истории болезни и симптомах. Ваш врач спросит о любых проблемах с дыханием, которые могли быть у вашего ребенка, а также о семейном анамнезе астмы, аллергии, экземы или других заболеваний легких. Подробно опишите симптомы вашего ребенка, в том числе, когда и как часто они возникают.
- Физический осмотр. Врач послушает сердце и легкие вашего ребенка и посмотрит ему в нос или глаза на предмет признаков аллергии.
- Испытания. Вашему ребенку могут сделать рентген грудной клетки. Если им 6 лет и старше, они могут пройти простой легочный тест, называемый спирометрией. Он измеряет количество воздуха в легких вашего ребенка и скорость его выдувания. Это помогает врачу узнать, насколько серьезна их астма. Другие тесты могут помочь найти триггеры астмы. Они могут включать кожные пробы на аллергию, анализы крови (IgE или RAST) и рентген, чтобы определить, ухудшают ли астму инфекции носовых пазух или гастроэзофагеальная рефлюксная болезнь (ГЭРБ).Тест, который измеряет уровень оксида азота (eNO) в дыхании вашего ребенка, также может указывать на воспаление дыхательных путей.
Лечение детской астмы
Основываясь на истории болезни вашего ребенка и степени тяжести его астмы, его врач разработает план ухода, который называется планом действий при астме. Здесь описано, когда и как вашему ребенку следует принимать лекарства от астмы, что делать, когда астма ухудшается, и когда обращаться за неотложной помощью. Убедитесь, что вы понимаете этот план, и задавайте врачу вашего ребенка любые вопросы, которые могут у вас возникнуть.
План действий вашего ребенка в отношении астмы важен для борьбы с астмой. Держите его под рукой, чтобы напоминать вам о ежедневном плане ведения вашего ребенка, а также помогать вам, когда у вашего ребенка симптомы астмы. Раздайте копии воспитателям, учителям и даже водителю автобуса, чтобы они знали, что делать, если у ребенка случится приступ астмы вдали от дома.
В дополнение к следованию плану действий вашего ребенка по поводу астмы, вы должны убедиться, что воздействие триггеров астмы ограничено и желательно избегать.
Какие лекарства от астмы можно принимать детям?
Большинство лекарств от астмы, которые назначают взрослым и детям старшего возраста, также можно безопасно назначать детям ясельного и младшего возраста. Лекарства, одобренные для детей младшего возраста, вводятся в дозах, адаптированных к их возрасту и весу. В случае ингаляционных лекарств может потребоваться другое устройство доставки в зависимости от возраста и способностей ребенка. (Многие дети не могут достаточно хорошо координировать свое дыхание, чтобы пользоваться стандартным ингалятором.)
Продолжение
Существует два основных типа лекарств от астмы:
- Лекарства быстрого облегчения помогают при внезапных симптомах. Ваш ребенок обратится к ним за быстрой помощью во время приступа астмы.
- Лекарства длительного действия предотвращают воспаление дыхательных путей и держат под контролем астму. Ваш ребенок, вероятно, будет принимать их каждый день.
Если у младенца или ребенка более старшего возраста есть симптомы астмы, требующие лечения бронхолитическими препаратами более двух раз в неделю в течение дня или более двух раз в месяц в ночное время, большинство врачей рекомендуют ежедневные противовоспалительные препараты.
Многие лекарства от астмы содержат стероиды, которые могут иметь побочные эффекты. Они могут вызвать раздражение рта и горла вашего ребенка. Некоторые исследования показывают, что со временем они могут вызвать замедление роста, проблемы с костями и катаракту. После того, как ваш ребенок примет их, его организм может не вырабатывать столько натуральных стероидов. Но без лечения астма может привести к проблемам со здоровьем и визитам в больницу. Вы и ваш врач должны обсудить плюсы и минусы лекарств, когда будете составлять план действий при астме.
Продолжение
Как давать ребенку лекарства от астмы?
Врач вашего ребенка скажет вам, как часто следует давать вашему ребенку дыхательные процедуры, в зависимости от степени тяжести астмы.
Вы можете давать своему ребенку (обычно детям до 4 лет) лекарства от астмы с помощью домашнего небулайзера, также известного как дыхательный аппарат. Небулайзер доставляет лекарства от астмы, обычно бронходилататоры, превращая их из жидкости в туман. Ваш ребенок получает лекарство, вдыхая его через маску для лица.Эти дыхательные процедуры обычно занимают от 10 до 15 минут и проводятся несколько раз в день.
Для использования небулайзера:
- Вымойте руки.
- Поместите лекарство в небулайзер.
- Подсоедините трубки от компрессора к основанию.
- Присоедините мундштук или маску.
- Включите компрессор и посмотрите, не выходит ли легкий туман из небулайзера.
- Наденьте маску на лицо ребенка или положите мундштук ему в рот и попросите его закрыть его губами.
- Пусть они дышат и выдыхают, пока не истечет время лечения.
- Выключите распылитель, когда лекарство закончится.
- Попросите ребенка кашлять, чтобы избавиться от слизи.
Продолжение
Существуют руководящие принципы лечения астмы у детей в возрасте до 4 лет. Сюда входит использование лекарств быстрого действия (таких как альбутерол) при повторяющихся симптомах. Низкая доза ингаляционного стероида или монтелукаста (Singulair) является следующим шагом. После 4 лет акцент смещается с контроля симптомов на лечение заболеваний.Если астма у вашего ребенка находится под контролем в течение как минимум 3 месяцев, его врач может снизить курс лечения.
Вместо небулайзера дети старшего возраста могут использовать гидрофторалкановый ингалятор или HFA (ранее называвшийся дозированным ингалятором или MDI) со спейсером.
Спейсер — это камера, которая прикрепляется к ингалятору и удерживает выброс лекарства. Это позволит вашему ребенку вдохнуть лекарство в легкие в своем собственном темпе. Для использования ингалятора со спейсером:
- Вымойте руки.
- При первом использовании заправьте ингалятор, распылив его 4 раза в воздух.
- Вставьте ингалятор в отверстие на конце прокладки.
- Встряхивайте 10 секунд.
- Попросите ребенка повернуть голову в сторону и выдохнуть.
- Попросите их закрыть рот вокруг мундштука проставки.
- Скажите им сделать медленный глубокий вдох.
- Заставьте их задержать дыхание и сосчитать до 10.
- Попросите их медленно выдохнуть.
- Если ваш врач прописал две затяжки лекарства, подождите 1 минуту после первой затяжки, а затем повторите все снова.
- Помогите им прополоскать рот, почистить зубы или напиться воды.
Как избежать триггеров астмы у детей
Чтобы предотвратить приступы астмы или предотвратить их обострение, сосредоточьтесь на известных триггерах, выполнив следующие шаги:
- Не позволяйте никому курить в вашем доме или машине.
- Часто чистите постельное белье и ковры, чтобы бороться с пылевыми клещами.
- Не подпускайте домашних животных в спальню ребенка. Воздушный фильтр может помочь с аллергенами.
- Регулярно проводите борьбу с вредителями, чтобы избежать тараканов.
- Устраните утечки и используйте осушители для предотвращения образования плесени.
- Не используйте ароматизированные чистящие средства или свечи.
- Проверяйте ежедневные отчеты о качестве воздуха в вашем районе.
- Помогите своему ребенку поддерживать нормальный вес.
- Если есть изжога, держите ее под контролем.
- Если триггером является физическая нагрузка, врач вашего ребенка может попросить ребенка использовать ингалятор за 20 минут до занятия, чтобы дыхательные пути оставались открытыми.
- Убедитесь, что они делают прививку от гриппа каждый год.
Осложнения астмы у детей
Когда астма не находится под контролем, она может вызывать такие проблемы, как:
- Тяжелые приступы, иногда приводящие к посещению скорой помощи или пребыванию в больнице
- Пропуск школы и других занятий
- Усталость
- Стресс, тревога и депрессия
- Задержка роста или полового созревания
- Поврежденные дыхательные пути и легочные инфекции
- Смерть
Детский прогноз астмы
От астмы нет лекарства, но ваш ребенок может научиться контролировать ее.
 )
)