Реабилитация пациентов с болезнью Паркинсона
Лечение и реабилитация пациентов с болезнью Паркинсона
Мы помогаем пациентам с болезнью Паркинсона на любой стадии заболевания:
- Лекарственное лечение по современным европейским и американским протоколам
- Хирургическое лечение электростимуляция глубинных структур головного мозга (deep brain stimulation)
- Двигательная и нейрокогнитивная реабилитация, психотерапевтическая поддержка
Причины развития паркинсонизма
Болезнь Паркинсона — это хроническое, медленно развивающееся дегенеративное заболевание экстрапирамидной системы — совокупности структур головного мозга, участвующих в управлении движениями, поддержании мышечного тонуса и позы. Заболевание преимущественно возникает у людей пожилого возраста. Средний возраст больных 55-65 лет, но встречаются и случаи возникновения паркинсонизма с 30 лет. При раннем начале заболевание, как правило, протекает агрессивно и требует комплексного подхода к лечению и реабилитации.
Проявление болезни
Недостаток дофамина вызывает повышение мышечного тонуса — мышечную ригидность. Человеку становится тяжело совершать движения, развивается гипокинезия – замедленные, скованные движение. Частыми симптомами болезни Паркинсона являются тремор (дрожание) конечностей и головы, неустойчивость походки. На поздних стадиях заболевания могут развиваться когнитивные нарушения (мышления и памяти), нарушения тазовых функций, речи, глотания.
Особенности восстановительного периода при болезни Паркинсона
Лечение паркинсонизма включает заместительную терапию — назначение препаратов, содержащих дофамин, а также препаратов, стимулирующих рецепторы.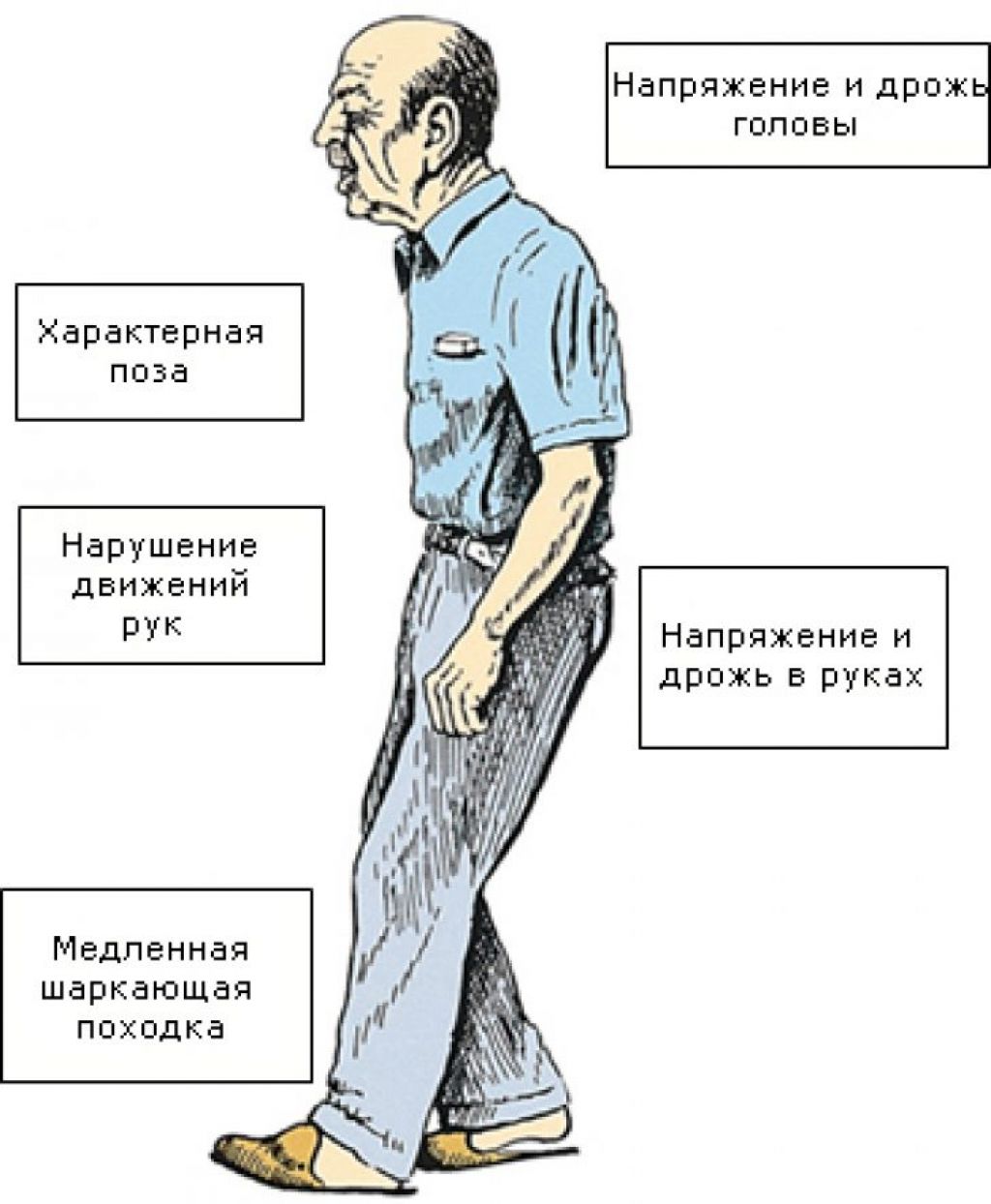 Возможно также хирургическое лечение — стереотаксические и электростимуляционные методики. Одновременно с лечением при самых первых симптомах паркинсонизма необходимо начинать комплексную реабилитацию при участии врача-невролога. Чем раньше начать реабилитацию, тем больше шансов длительно поддерживать способность пациента к самообслуживанию и социальную активность.
Возможно также хирургическое лечение — стереотаксические и электростимуляционные методики. Одновременно с лечением при самых первых симптомах паркинсонизма необходимо начинать комплексную реабилитацию при участии врача-невролога. Чем раньше начать реабилитацию, тем больше шансов длительно поддерживать способность пациента к самообслуживанию и социальную активность.
Методы реабилитации при болезни Паркинсона
Физическая реабилитация
Занятия с физиотерапевтом направлены на укрепление мышц конечностей, мышечного корсета, коррекцию патологической ходьбы. В EMC тренировки проводятся с использованием высокотехнологичного оборудования: антигравитационной беговой дорожки ALTER G, подвесной системы Vector Bioness, стабилометрической платформы COBS, а также силовых тренажеров, велоэргометров. Пациентам с болезнью Паркинсона полезны плавание и занятия лечебной физкультурой в воде, которые способствуют снижению мышечного тонуса, помогают пациенту лучше реагировать на медикаментозное лечение.
Коррекция психологического состояния
Наравне с двигательной реабилитацией пациентам с болезнью Паркинсона необходима психотерапевтическая поддержка. Часто болезнь влияет на внешность человека: изменяется выражение лица, выраженно обедняется мимика, становится тихим голос. При прогрессировании болезни страдает артикуляция. Человек, страдающий болезнью Паркинсона, как правило, стесняется своего состояния, ему сложно чувствовать себя раскованно в общении. В силу ограничения движений больным трудно заниматься привычными делами. Работа с психотерапевтом помогает преодолеть эмоционально-подавленное состояние, научить пациента адекватно воспринимать свое состояние. Для пациентов очень важно продолжать общение с близкими, принимать участие в жизни семьи. Психотерапевтическая коррекция также включает занятия с членами семьи, окружением пациента.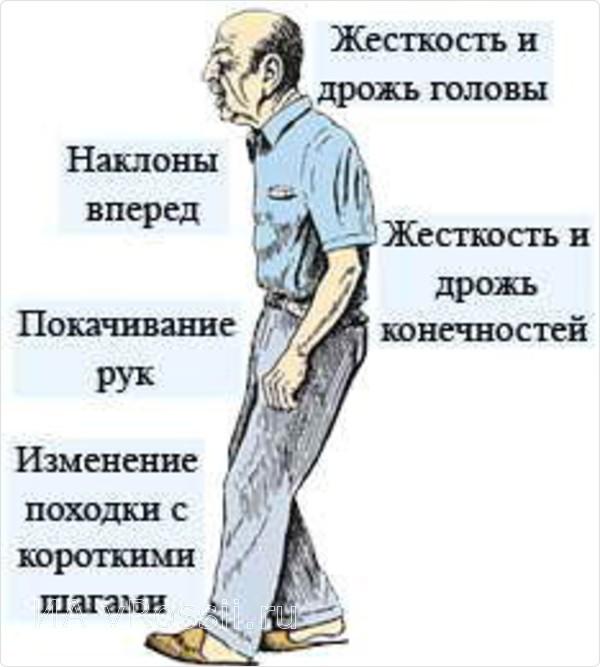
Реабилитация речи и глотания
Из-за нарушений в работе мышц при прогрессировании заболевания у пациента могут возникать проблемы с речью и глотанием. Для коррекции этих состояний необходимы регулярные занятия с логопедом-афазиологом. Мы также используем систему Vocastim для стимуляции мышц гортани и глотки.Реабилитация тазовых функций
У половины пациентов с болезнью Паркинсона имеются те или иные нарушения мочеиспускания: учащенное мочеиспускание, опорожнение мочевого пузыря ночью, реже — задержка мочи. При необходимости в реабилитации пациентов с болезнью Паркинсона участвует нейроуролог, который проводит диагностику нарушений, устанавливает их причины и назначает соответствующее лечение.
Эрготерапия
Эрготерапия помогает пациентам сохранять независимость в повседневной жизни, в быту, приспособиться к болезни, стать менее зависимым от ее симптомов. Специалист проводит диагностику нарушений с точки зрения способности к самообслуживанию (одевание, умывание, прием и приготовление пищи) и выполнению профессиональных обязанностей и составляет индивидуальную программу занятий для восстановления тех навыков, который в первую очередь необходимы пациенту.
Специалисты центра также дают рекомендации по обустройству дома, использованию специальных средств, которые помогут пациентам оставаться самостоятельными, при этом чувствовать себя в безопасности.
Когнитивная реабилитация
На поздних стадиях заболевания иногда возникают когнитивные нарушения — расстройства памяти, внимания, мыслительной деятельности. Для их корректировки необходимы занятия с нейропсихологом. В EMC также используются специализированные компьютерные программы, заставляющие пациента тренировать скорость конструктивно-мыслительных процессов.
Помощь на дому
Реабилитация пациентов с болезнью Паркинсона должна проводиться регулярно на протяжении всей жизни. Мы составляем для каждого пациента программу самостоятельных занятий дома. Очень важно, чтобы близкие напоминали пациенту о необходимости выполнения комплекса упражнений.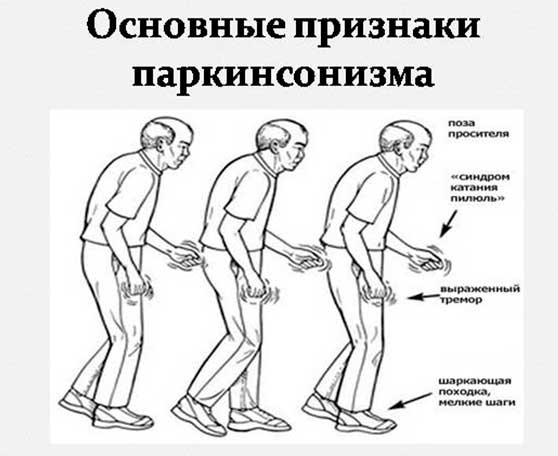 При необходимости специалисты центра могут проводить тренировки на дому.
При необходимости специалисты центра могут проводить тренировки на дому.
Повседневная активность при болезни ПАРКИНСОНА
Что такое повседневная активность?
Под повседневной активностью понимают любые формы деятельности человека в течение дня. Она включает Вашу деятельность на работе, любые виды работы по дому, разные формы общественной деятельности, знакомство с интересующими Вас сферами искусств и событиями общественной жизни, ну и, конечно, внутрисемейные и другие межличностные отношения на работе и в быту.
Слово «активность» подразумевает, что вся повседневная Деятельность осуществляется Вами по собственному желанию, согласно плану, который Вы определяете для себя сами, но в соответствии с Вашими реальными возможностями.
Нет одинаковых больных, одинаковых проявлений болезни и объема физических возможностей у каждого. Один заболевает еще в до пенсионном возрасте и продолжает работать, другой заболевает в пожилом возрасте, когда сказывается уже груз лет и, возможно, кроме болезни Паркинсона есть и другие болезни, которые требуют лечения. Поэтому ясно, что объем повседневной активности у разных больных неодинаков, у работающих он больше, у пожилых не работающих больных — меньше. Пожилые больные больше нуждаются в советах и нейропсихологической поддержке, поэтому эти советы обращены, главным образом, к пожилым больным, которые сопротивляются трудностям хронического заболевания, и к их родственникам и близким, помогающим преодолевать эти трудности.
Поэтому ясно, что объем повседневной активности у разных больных неодинаков, у работающих он больше, у пожилых не работающих больных — меньше. Пожилые больные больше нуждаются в советах и нейропсихологической поддержке, поэтому эти советы обращены, главным образом, к пожилым больным, которые сопротивляются трудностям хронического заболевания, и к их родственникам и близким, помогающим преодолевать эти трудности.
Для изложения советов и рекомендаций о том, как лучше организовать повседневную активность и преодолеть возможные затруднения, наиболее удобно мысленно проследить весь Ваш день от просыпания до засыпания.
Вы проснулись. Последнюю дозу лекарств Вы приняли еще вчера вечером, а утром действие лекарства ослабело и Вам трудно двигаться. Поэтому на прикроватной тумбочке или столике с вечера должна быть приготовлена утренняя доза лекарств и стакан с водой, чтобы запить лекарства. Для того, чтобы принять лекарства, Вы должны сесть.
Как сесть в постели.
Наденьте домашние тапочки. Лучше, если они на резиновой подошве. Чтобы тапочки не соскакивали с ноги, у них должна быть «пятка». Такие тапочки легче надеть, пользуясь «язычком».
Вы встаете с постели. Вы уже оделись. Лекарство начинает действовать. Вы можете вставать. У здорового человека с этим нет проблем, потому что руки, ноги, туловище автоматически двигаются согласованно и здоровый человек не задумывается как сделать движение: просто — встал и пошел.
При болезни Паркинсона согласованность и автоматизм уменьшаются, поэтому больному приходится думать о том, как совершить те или другие движения.
Встать с постели. Для того, чтобы встать с постели, нужно отодвинуть стопы назад под край кровати. Стопы нужно установить «на ширину плеч». Затем Вы наклоняете туловище вперед, укладываете ладони на колени и, упираясь руками в колени, плавно встаете. Кстати, точно таким же образом вы встаете и со стула.
Утренний туалет и гигиена. Поднявшись с постели, Вы направляетесь в туалет. Если у Вас в последнее время после утреннего приема лекарств не сразу наступает уверенная ходьба и надежное равновесие, то на пути Вашего следования к туалету (да и на пути в другие помещения) на стенах должны быть приделаны скобки (наподобие ручек от двери) или деревянные (можно — металлические) поручни, за которые Вы можете держаться при ходьбе. Такая осторожность не помешает, предупредит падение, ушибы и травмы.
Чтобы Вы могли в туалете уверенно сесть на стульчак, на стенах туалета тоже должны быть приделаны скобы. Они же облегчат Вам потом вставание со стульчака.
Вы в ванной комнате. Для того чтобы умыть лицо, Вы закрываете глаза. Не видя окружающих предметов, Вы можете потерять равновесие, пошатнуться и упасть. Поэтому и в этом случае скоба рядом с умывальником не помешает.
При умывании не просто плескайте воду в лицо, а потирайте с некоторым усилием лицо, уши, шею, надплечье. Такое умывание становится и лечебной гимнастикой, и легким самомассажем. Некоторые рекомендуют электрическую зубную щетку, а мы советуем простую зубную щетку, причем желательно, чтобы Вы чистили зубы поочередно то левой, то правой рукой, и в этом случае гигиеническая процедура превращается в нетрудную лечебную гимнастику.
Бритье. Мужчина, кроме умывания, должен еще и побриться. Если у Вас получается привычное бритье с намыливанием щек и безопасной бритвой, так и продолжайте.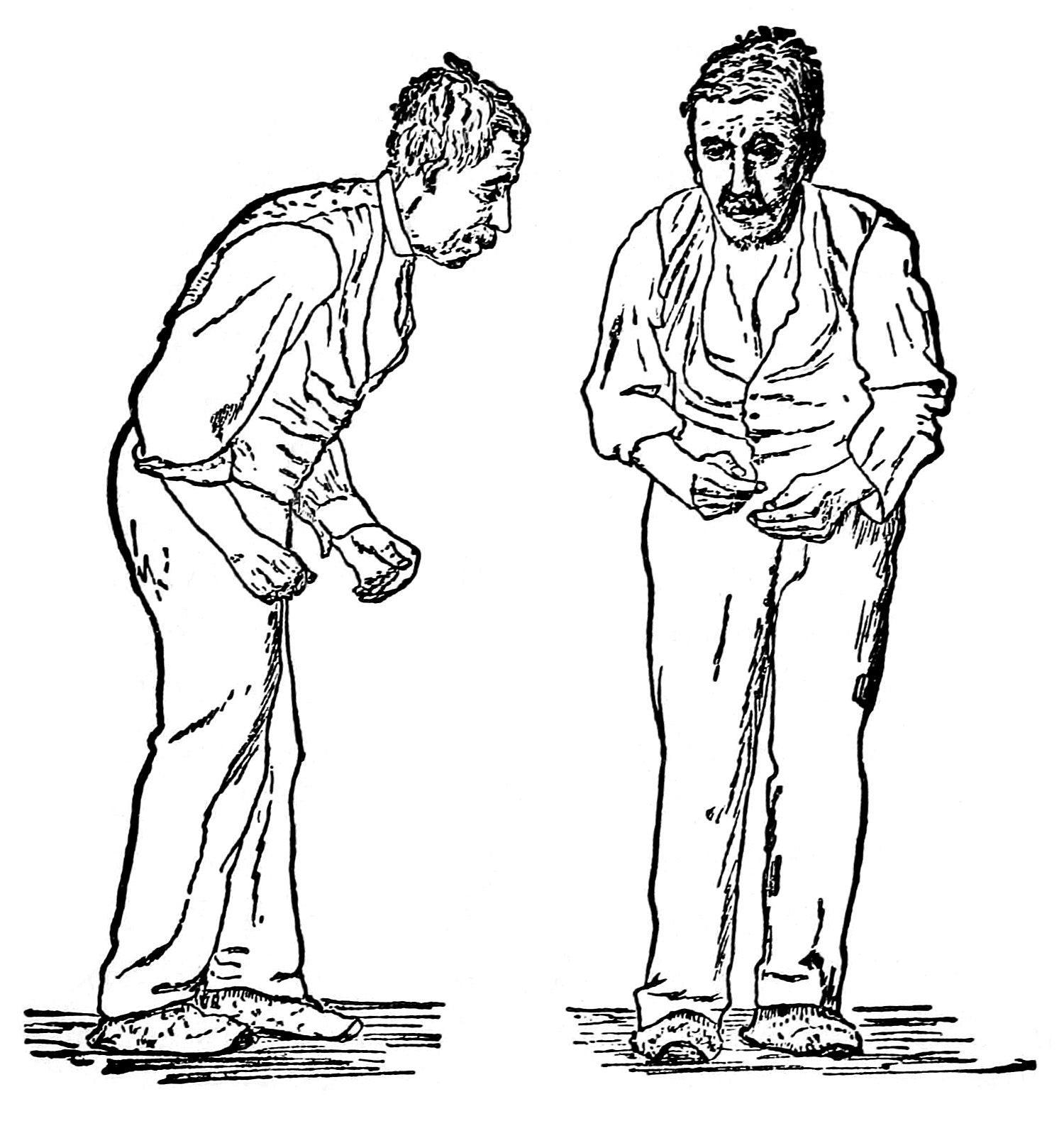 Однако бритье электрической бритвой имеет некоторые преимущества: не нужно намыливать лицо, бриться можно сидя и не обязательно в ванной комнате.
Однако бритье электрической бритвой имеет некоторые преимущества: не нужно намыливать лицо, бриться можно сидя и не обязательно в ванной комнате.
Вы решили помыться в ванной. Конечно, это следует делать в те часы и дни, когда Вы чувствуете себя получше. Было бы хорошо, если бы Вы воспользовались некоторыми советами. В ванной комнате рядом с ванной и на дно самой ванны нужно положить резиновые коврики — тогда Вы не поскользнетесь. Чтобы войти в ванную, следует придерживаться за скобы на стенках. Не советуем Вам ложиться в ванну. По неосторожности Вы можете перегреться до дурноты, соскользнуть и «нахлебаться» воды. Кроме того, в положении «лежа в воде» Вы не сможете намылить тело. Лучше иметь специальную (обычно деревянную) решетку для сидения в ванной. Края решетки упираются в края ванной, а сама решетка для сидения располагается чуть ниже края ванны. Нужно заранее приготовить мыльную пену в небольшом тазике и намыливать и тереть тело длинной мочалкой или губкой (можно мягкой щеткой) на длинной ручке, чтобы можно было достать все части тела. Смывать пену лучше душем на гибком шланге. Если его нет, нужно в отдельном тазике приготовить теплую воду для смывания пены.
Смывать пену лучше душем на гибком шланге. Если его нет, нужно в отдельном тазике приготовить теплую воду для смывания пены.
После того как Вы помылись, вытереться полотенцем лучше не выходя из ванной, а все еще сидя на решетке. Потом, держась за скобы, Вы выходите из ванной и надеваете легкую домашнюю одежду.
После принятия ванны следует отдохнуть полчаса-час. В зависимости от Ваших привычек Вы можете отдыхать в постели, на диване, в кресле. Глубокое низкое кресло — самое неподходящее место для отдыха: в нем можно уснуть в неудобной позе, из него бывает трудно подняться.
Выход из дома за покупками. Если больной ведет домашнее хозяйство самостоятельно или имеет и силы помочь своей семье, то он должен позаботиться о своевременном приобретении продуктов. Правильное планирование своевременного приобретения скоропортящихся продуктов и продуктов длительного хранения особенно важно при самостоятельном ведении хозяйства. Нет ничего зазорного, если Вы будете записывать себе в блокноте, что нужно купить сегодня, завтра и т. д.
д.
Если Вы выходите за продуктами ежедневно, то Вам следует определить тот вес, который Вы без труда можете донести до дома — обычно это 2-3 кг. Если обстоятельства сложились так, что Вам приходится за один раз купить больше продуктов, то нужно обзавестись специальной сумкой на колесиках.
В магазине. Некоторые больные, когда оплачивают покупку в кассе, волнуются. Волнение может усилить затруднение движений. Поэтому наш совет: не волнуйтесь, передайте кошелек продавцу или кассиру, чтобы они сами отсчитали нужную сумму для оплаты покупки.
Никто никогда не обманывал больного покупателя!
Хранение и своевременное приготовление купленных продуктов.
Закупленные продукты следует распределить на 3 группы:
1) продукты быстрого использования;
2) продукты, требующие кулинарной обработки, и обычно они тоже недолго хранятся в холодильнике;
3) продукты длительного хранения без или с применением холодильника (крупы, концентраты, консервы).
Продукты каждой группы должны храниться соответствующим образом.
Приготовление блюд. При приготовлении продуктов, требующих кулинарной обработки, Вы должны использовать весь Ваш опыт, чтобы в это время не получить ожогов. Если такого опыта нет или Вы утратили необходимую сноровку, то для такого приготовления продуктов следует пригласить либо родственников, либо других людей, которые Вам помогают.
Если Вы живете один и ведете хозяйство самостоятельно, то у Вас должны быть продукты, которые можно приготовить быстро и без труда, в том числе концентраты и консерванты. Другие продукты Вы должны приготовить заблаговременно — накануне или за 2 дня, например, супы или некоторые вторые блюда. В любом случае, в доме должны быть концентраты и другие продукты быстрого приготовления. Они Вас выручат, если на этот день нет возможности потратить много времени для приготовления пищи.
Завтрак, обед, ужин. Каждый из приемов пищи должен быть приурочен ко времени дня, когда Вы чувствуете себя бодрее. Все продукты заранее должны быть готовы к употреблению, и Вам остается лишь что-то нарезать и что-то подогреть.
Все продукты заранее должны быть готовы к употреблению, и Вам остается лишь что-то нарезать и что-то подогреть.
Хотелось бы, чтобы Вы не пренебрегали простыми условиями и всегда помнили о них:
1. При заблаговременной кулинарной обработке продуктов и подогревании приготовленной пищи для еды будьте осторожны с огнем — не сделайте пожар, не получите ожогов.
2. Стол, за которым Вы едите, должен располагаться недалеко от места подогревания пищи. Не следует ходить с горячим блюдом через всю комнату и тем более в другое помещение.
3. На столе, за которым Вы собираетесь есть, все должно быть подготовлено к завтраку, обеду, ужину — вся посуда для еды, другие продукты, которые Вы любите употреблять во время еды: хлеб, специи, вода, соки, фрукты и т.д. Это делается для того, чтобы не вставать лишний раз из-за стола.
4. Ешьте не торопясь, содержимое каждой следующей ложки направляйте в рот, только после того, как Вы проглотили содержимое предыдущей ложки или сделали глоток воды.
5. Если Вы устали во время еды, то Вам следует отдохнуть полчаса.
6. Если усталости нет или Вы уже отдохнули, то не спеша помойте посуду и приведите в порядок разделочный стол и стол, за которым Вы едите; после этого тоже можно отдохнуть полчаса.
Конечно, люди едят обычно ту пищу, к которой они привыкли в течение многих лет и которая им нравится. Но не нужно лениться посоветоваться с Вашим врачом или консультантом-диетологом, какая пища Вам более подходит в Вашем пожилом возрасте при наличии хронического заболевания, которое уменьшает Вашу двигательную активность, при том, что Вы должны непрерывно принимать противо-паркинсонические лекарства, которые сами по себе изменяют аппетит, деятельность кишечника.
Не следует также забывать, что состав принимаемой Вами пищи может влиять на усвояемость принимаемых противо-паркинсонических средств и их эффективность. То же можно сказать и о том, когда именно Вам лучше принимать лекарства: до, во время, после еды.
Уборка квартиры. Даже при самом бережном отношении к своей квартире Вы замечаете, что она постоянно чем-то захламляется, везде собирается пыль и грязь. Поэтому в квартире, в том числе на кухне, в ванной и туалете необходимо наводить порядок и чистоту. Вы должны правильно оценить свои силы — что Вы сможете сделать при уборке сами так, чтобы это не повредило Вашему состоянию: вытереть пыль, пропылесосить полы, ковры и другие предметы (например, диван), сделать влажную уборку пола или даже помыть пол.
Даже при самом бережном отношении к своей квартире Вы замечаете, что она постоянно чем-то захламляется, везде собирается пыль и грязь. Поэтому в квартире, в том числе на кухне, в ванной и туалете необходимо наводить порядок и чистоту. Вы должны правильно оценить свои силы — что Вы сможете сделать при уборке сами так, чтобы это не повредило Вашему состоянию: вытереть пыль, пропылесосить полы, ковры и другие предметы (например, диван), сделать влажную уборку пола или даже помыть пол.
Можем дать Вам один совет: не нужно делать так, как это иногда делают здоровые люди — поставили себе цель убрать всю квартиру за полдня или за один день, особенно в тех случаях, если Вы живете один, никогда не нужно делать сразу генеральную уборку. Не стесняйтесь для самого себя составить расписание уборки и делать ее по частям каждый день недели. Это будет полезной для Вас формой лечебной физкультуры. Однако Вы сами должны оценить свои силы и не приниматься за такую уборку, которая Вам не по силам.
Стирка белья. Стирка — неизбежная часть домашних работ. Небольшую «постирушку» (носовые платки и т.п.) Вы можете устроить просто в тазике. Объемную стирку Вам ручным способом делать не следует. Нужно обзавестись стиральной машиной, которая многие вещи делает сама. Но выстиранное и отжатое белье нужно развешивать для окончательной просушки, а потом его еще надо и гладить. Если Вы не чувствуете в себе уверенности, что Вы это можете сделать сами, то следует попросить каких-нибудь помощников. Машина постирает белье, а помощники развесят и погладят. Конечно, есть еще один способ: пригласить работников прачечной («увезут-привезут»), однако это не всем по карману.
Стирка — неизбежная часть домашних работ. Небольшую «постирушку» (носовые платки и т.п.) Вы можете устроить просто в тазике. Объемную стирку Вам ручным способом делать не следует. Нужно обзавестись стиральной машиной, которая многие вещи делает сама. Но выстиранное и отжатое белье нужно развешивать для окончательной просушки, а потом его еще надо и гладить. Если Вы не чувствуете в себе уверенности, что Вы это можете сделать сами, то следует попросить каких-нибудь помощников. Машина постирает белье, а помощники развесят и погладят. Конечно, есть еще один способ: пригласить работников прачечной («увезут-привезут»), однако это не всем по карману.
Чистка вещей. Надо честно сказать, что пожилые люди не очень охотно обновляют свой гардероб. Да и не всегда на это хватает средств. Поэтому единственный способ — Ваши помощники сдают вещи в химчистку и возвращают их Вам «как новенькие».
Прогулки. Не стоит объяснять, что прогулки на свежем воздухе в ритме размеренного и привычного для Вас темпа ходьбы, укрепляют Вас, повышают настроение и заряжают Вас бодростью. Многие заболевания имеют свои необъяснимые загадки, то же и болезнь Паркинсона: у многих больных, как только они переступают порог дома и выходят на улицу улучшается ходьба и они с удовольствием вышагивают километры на таких прогулках. Поэтому мы считаем прогулки обязательным элементом повседневной двигательной активности. В ряде случаев, прогулки можно сочетать с закупкой необходимых продуктов или выполнением иных хозяйственных или повседневных забот (заплатить за квартиру, приобрести какие-нибудь хозяйственные товары).
Многие заболевания имеют свои необъяснимые загадки, то же и болезнь Паркинсона: у многих больных, как только они переступают порог дома и выходят на улицу улучшается ходьба и они с удовольствием вышагивают километры на таких прогулках. Поэтому мы считаем прогулки обязательным элементом повседневной двигательной активности. В ряде случаев, прогулки можно сочетать с закупкой необходимых продуктов или выполнением иных хозяйственных или повседневных забот (заплатить за квартиру, приобрести какие-нибудь хозяйственные товары).
Двигательная активность в остальное время дня. Выше мы уже перечислили столь много вариантов двигательной активности, что на все другое остается довольно мало времени. Тем не менее, сидеть сиднем у телевизора или радиоприемника, шелестеть страницами газет и книг — не самое лучшее времяпрепровождение для больного с затруднением движений. Чем больше времени в день приходится на двигательную активность, тем лучше для больного. Не думайте, что врач не понимает, что больному вся эта активность дается большим напряжением воли и сил. Но мы всегда настаиваем, чтобы больной выполнял максимум нагрузки по домашним обязанностям, если это, конечно, не ухудшает его состояния. Напомним, что усталость после такой работы — это не ухудшение здоровья, а просто усталость, которая проходит с отдыхом. Поэтому вместо того, чтобы сидеть в кресле или лежать на диване, все полезное время (время, когда сильнее действуют лекарства) следует употреблять с практическим смыслом: стереть влажной тряпочкой или губкой пыль с мебели или подоконников, подмести (и протереть) пол на кухне, убрать (протереть) пол в ванной и туалете. Ну а если у Вас достаточно сил, то пропылесосьте комнаты.
Но мы всегда настаиваем, чтобы больной выполнял максимум нагрузки по домашним обязанностям, если это, конечно, не ухудшает его состояния. Напомним, что усталость после такой работы — это не ухудшение здоровья, а просто усталость, которая проходит с отдыхом. Поэтому вместо того, чтобы сидеть в кресле или лежать на диване, все полезное время (время, когда сильнее действуют лекарства) следует употреблять с практическим смыслом: стереть влажной тряпочкой или губкой пыль с мебели или подоконников, подмести (и протереть) пол на кухне, убрать (протереть) пол в ванной и туалете. Ну а если у Вас достаточно сил, то пропылесосьте комнаты.
Если остается время после выполнения этих домашних и бытовых работ, следует делать упражнения по лечебной физкультуре.
Поездка в гости и прием гостей. Для любого человека важно общение с родственниками и друзьями. Поэтому Ваше стремление к такому общению и желание его осуществить Ваш врач хорошо понимает.
Однако, к сожалению, вспоминаем о Ваших затруднениях при поездках.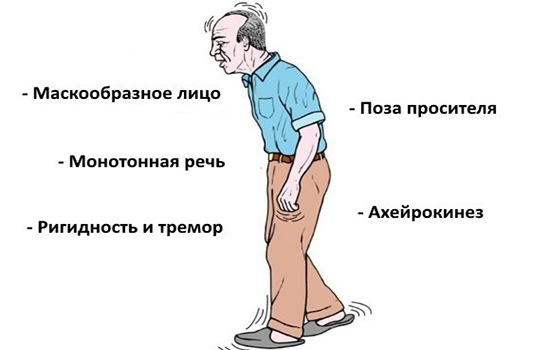 В связи с этим хотелось бы предложить Вам несколько советов.
В связи с этим хотелось бы предложить Вам несколько советов.
1. Поездки в гости возможны только в тех случаях, если Вы можете хорошо переносить транспорт, если хватит сил на общение с родственниками и знакомыми в течение ряда часов.
2. Поскольку продолжительность гостевой поездки предсказать трудно возьмите с собой очередную порцию лекарств и небольшой флакон с водой, чтобы запить лекарства.
3. Не стесняйтесь принимать лекарства в гостях в назначенные для приема лекарств время.
Эти же советы можно Вам предложить, если Вы собрались пойти в театр. Однако, выходя на люди, Вы должны помнить, что люди так устроены, что все необычное у них вызывает любопытство. Поэтому они могут разглядывать как Вы двигаетесь. Наш совет — не обращайте на это никакого внимания. И еще, лучшее средство избавиться от такого любопытствующего субъекта — это внимательно посмотреть ему в глаза. И он от Вас уйдет.
Если Вам трудно ездить в гости, приглашайте родственников и знакомых к себе домой. Конечно, их приход должен совпадать с часами Вашего хорошего состояния. Не стесняйтесь сказать им, что никаких разносолов Вы приготовить не можете, что будет только чай. Можете поиронизировать и сказать им, чтобы они не забывали прекрасное русское слово «гостинцы», когда гости приносят в подарок что-нибудь хозяину. Ну, а если есть такая возможность, сами приготовьте каждому какой-нибудь маленький подарочек. Такие отношения укрепят Вашу взаимную симпатию и дружбу. Физические упражнения — лечебная физкультура. Выше мы старались подробно проследить за Вашей активностью в течение дня. Возможно, на что-нибудь другое у Вас не останется времени. Однако постарайтесь ежедневно делать специальные физические упражнения, которые направлены на то, чтобы улучшить двигательную активность и осанку.
Конечно, их приход должен совпадать с часами Вашего хорошего состояния. Не стесняйтесь сказать им, что никаких разносолов Вы приготовить не можете, что будет только чай. Можете поиронизировать и сказать им, чтобы они не забывали прекрасное русское слово «гостинцы», когда гости приносят в подарок что-нибудь хозяину. Ну, а если есть такая возможность, сами приготовьте каждому какой-нибудь маленький подарочек. Такие отношения укрепят Вашу взаимную симпатию и дружбу. Физические упражнения — лечебная физкультура. Выше мы старались подробно проследить за Вашей активностью в течение дня. Возможно, на что-нибудь другое у Вас не останется времени. Однако постарайтесь ежедневно делать специальные физические упражнения, которые направлены на то, чтобы улучшить двигательную активность и осанку.
Ваше поведение при эпизодах ухудшения состояния в течение дня или в течение нескольких дней. Даже у здорового человека самочувствие в разные дни бывает то лучше, то хуже. Такое тем более бывает у больных хроническими заболеваниями, в том числе и болезнью Паркинсона.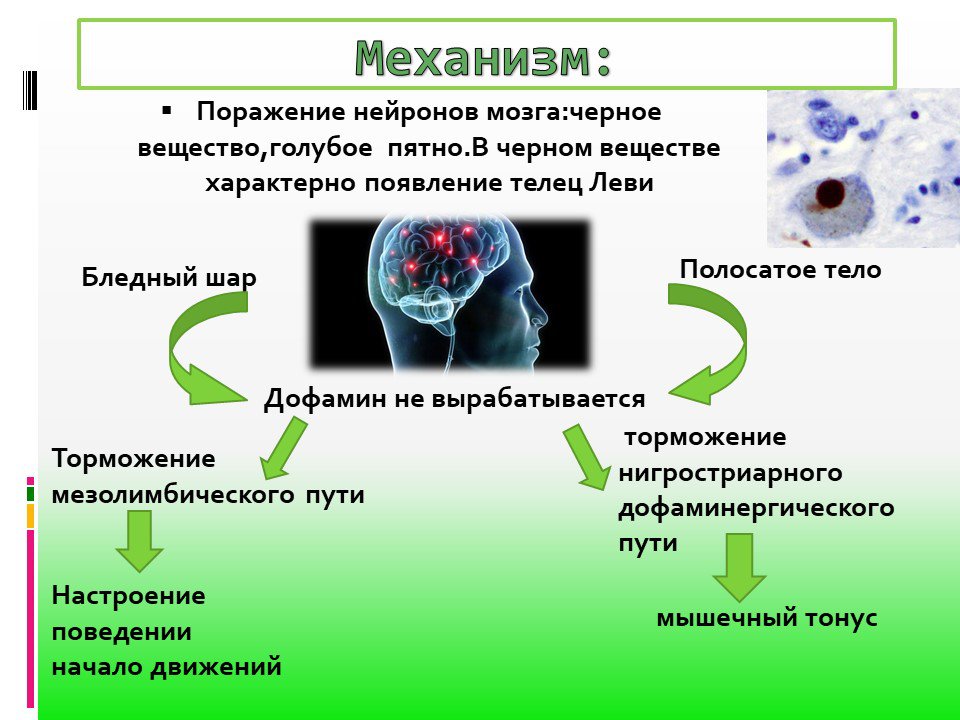
Причины такого изменения бывают различны:
Влияние внешних факторов, ухудшающих самочувствие:
— резкие метеорологические колебания и изменения геомагнитного поля Земли;
— неожиданные душевные травмы и сильные переживания по этому поводу;
— внезапно возникшие сопутствующие заболевания — простуда, грипп, появление или обострение заболеваний внутренних органов;
— нарушение привычной схемы приема лекарств;
— недостаточность действия назначенных Вам прежде лекарств.
Из многолетнего опыта наблюдения и лечения больных с болезнью Паркинсона, известно, что сами больные, как правило, могут точно определить причины временного ухудшения состояния. Тем не менее, в каждом отдельном случае будет лучше, если Вы посоветуетесь с врачом.
Совместными усилиями Вашего врача и Вашими собственными представлениями о причине ухудшения или неудовлетворительного состояния в определенные часы дня будет сделана оценка Вашего лечения и будут предприняты меры для ликвидации таких ухудшений.
Колебания двигательной активности в течение дня. Такие колебания называют «моторные флуктуации». Они связаны, главным образом, с ограничением продолжительности действия разовой дозы лекарств. Поэтому врач, стараясь улучшить Ваше состояние, может изменить назначенные лекарства, дозу лекарств, число приемов в день и время приема или направит Вас на консультацию в наш Центр или его региональные филиалы. Но иногда полностью избавиться от «моторных флуктуаций» не удается. Тогда остается приспособиться к ним: все необходимые Вам дела Вы делаете в часы, когда чувствуете себя лучше, остальные часы проводите за занятием, не требующим движений: чтение, просмотр телевизора, прослушивание радио.
Застывания. При ухудшении состояния у больных могут наступить состояния резкого ограничения движений. Больной как бы застывает на месте и не в силах сдвинуться. Застывание чаще всего происходит во время ходьбы, при поворотах, преодолении узких пространств (дверной проем), вставании со стула или когда Вы нервничаете. Пациенты обычно описывают застывание, как «прилипание ног к полу».
Пациенты обычно описывают застывание, как «прилипание ног к полу».
Ниже приводятся некоторые приемы, которые могут Вам помочь:
— Прежде всего, прекратите попытки продолжить движение.
— Попытайтесь переминаться с одной ноги на другую. Слегка согните ноги в коленях, оторвите стопу ног от пола и шагните вперед.
— Посчитайте «раз, два, три» или скомандуйте «левой-правой, левой-правой». Напевайте ритмичную мелодию. Это поможет при ходьбе.
— Представьте звук шагов по мостовой и поднимите ногу для того, чтобы сделать шаг.
— Выберите кого-нибудь впереди Вас, пытаясь подражать его ходьбе.
— Если у Вас проблемы с преодолением узких пространств, попытайтесь взглянуть за его пределы. Вообразите себе то место, где Вы окажетесь, минуя это пространство.
Продолжительность такого состояния бывает различна — от нескольких мин до нескольких часов. В последнем случае больной не может обойтись без посторонней помощи. При повторяющихся длительных эпизодах он нуждается в постоянной посторонней помощи, а врач должен изменить назначенное лечение.
Больным и его близким должны быть заранее отработаны способы, какими больной может оповестить близких о своем беспомощном состоянии.
Если эпизод случается на улице и больному трудно рассказать окружающим о своем заболевании или состоянии, у него в кармане должна лежать записка с фамилией, именем, отчеством, адресом места жительства, телефоном близких лиц, названием болезни и принимаемым лечением.
Падения. Могут быть результатом ухудшения движений при болезни Паркинсона, неустойчивого равновесия. Однако у пожилого человека падение может произойти при колебаниях артериального давления, перебоях в работе сердца, при внезапном головокружении или дурноте. Причиной могут быть и случайные факторы: неровности на дороге (ямки, бугорки), скользкие поверхности пола или дороги, плохое освещение, плохое зрение или невнимательность при ходьбе или попытке встать или сесть.
Совершенно очевидно, что случайных факторов можно избежать простой осторожностью, вниманием к своей ходьбе. Участившиеся падения при ухудшении болезни Паркинсона могут потребовать изменения проводимого лечения.
Участившиеся падения при ухудшении болезни Паркинсона могут потребовать изменения проводимого лечения.
При падении постарайтесь сохранить спокойствие, не торопитесь вставать, сначала «придите в себя». Попытайтесь оценить полученные травмы, нет ли переломов, слушаются ли Вас руки и ноги, нет ли сильного головокружения или перебоев в сердце. Если есть возможность получить помощь окружающих, то не стесняйтесь обратиться к ним с такой просьбой. Если никого вокруг нет, то попытайтесь встать сами: сначала на четвереньки, потом на стопу одной ноги, потом, опираясь руками на колено, встаньте и распрямитесь. Все это легче проделать если Вы опираетесь на какой-нибудь прочно стоящий предмет: дома — крепкий стул, стол, диван, на улице — загородка, скамейка, забор, дерево.
Для того, чтобы правильно рассказать врачу о падении, Вам нужно припомнить получше не было ли случайных причин падения (оступился, споткнулся, поскользнулся), может быть, падению предшествовало головокружение, перебои или боль в сердце. Все это поможет правильнее установить причину падения и избежать его в дальнейшем. Повторяющиеся падения требуют от Вас максимальной осторожности при ходьбе, пользуйтесь палочкой, помощью окружающих.
Все это поможет правильнее установить причину падения и избежать его в дальнейшем. Повторяющиеся падения требуют от Вас максимальной осторожности при ходьбе, пользуйтесь палочкой, помощью окружающих.
Одной из причин падения при болезни Паркинсона является потеря равновесия, при этом тело больного неудержимо «несет» вперед, в сторону или же больной начинает пятиться назад. Как правило, с таким движением больной не может сам остановиться и ударяется о какое-нибудь препятствие и — падает. Такие падения особенно опасны на лестнице или в темном подъезде. Зная свои трудности, будьте особенно внимательны при поворотах, вставании из положения сидя и при ходьбе по лестнице.
Эпизодическое ухудшение речи тоже может наступать вместе с ухудшением движения в определенные периоды дня («моторные флуктуации»), речь становится менее внятной, торопливой, иногда это неразборчивое бормотание. Вы не можете внятно сказать окружающим, чего Вы от них хотите, окружающие не могут Вас понять. Это приводит к взаимному раздражению, обидам, ссорам. Поэтому обсуждение каких-то вопросов с Вашими близкими нужно перенести на те часы, когда Ваша речь бывает лучше, а при ухудшении речи максимально ограничить речевое общение. То же можно сказать и о разговоре по телефону. Ухудшение движений распространяется и на письмо — почерк становится малоразборчивым. Поэтому попытку написать письмо или записку тоже надо отложить на хорошие часы дня. Ухудшение Ваших двигательных возможностей и их колебания в течение дня требуют более частых консультаций Вашего лечащего врача и большей помощи Ваших родственников и близких.
Это приводит к взаимному раздражению, обидам, ссорам. Поэтому обсуждение каких-то вопросов с Вашими близкими нужно перенести на те часы, когда Ваша речь бывает лучше, а при ухудшении речи максимально ограничить речевое общение. То же можно сказать и о разговоре по телефону. Ухудшение движений распространяется и на письмо — почерк становится малоразборчивым. Поэтому попытку написать письмо или записку тоже надо отложить на хорошие часы дня. Ухудшение Ваших двигательных возможностей и их колебания в течение дня требуют более частых консультаций Вашего лечащего врача и большей помощи Ваших родственников и близких.
Приготовление ко сну. Заканчивается день. Вечернее самочувствие у всех различное. Одни так устают за день, что мечтают скорее добраться до постели. Другие могут чувствовать себя достаточно активными, если для них было правильно подобрано время приема вечерней дозы.
В соответствии с обычным для Вас типом вечернего самочувствия Вы отводите определенное время для приготовления ко сну. Вы должны приготовить лекарства на следующий день, разложить их по числу приемов в пузырьки с соответствующими надписями. Совершаете вечерний туалет и гигиенические процедуры и ложитесь спать. Во сне человек обычно неосознанно меняет положение тела в постели, при этом у него не затекают руки и ноги. При болезни Паркинсона такое изменение положения затруднено. Не испытывая комфорта, больной просыпается и не сразу может объяснить себе причину пробуждения. Первое, что следует сделать — это повернуться на другой бок: упираетесь стопами, поднимаете таз, поворачиваете колени и туловище на другой бок. Иногда для облегчения поворотов на стене, на кровати делают приспособления (скобы, планки и др.) ухватившись за которые Вы легче совершаете поворот.
Вы должны приготовить лекарства на следующий день, разложить их по числу приемов в пузырьки с соответствующими надписями. Совершаете вечерний туалет и гигиенические процедуры и ложитесь спать. Во сне человек обычно неосознанно меняет положение тела в постели, при этом у него не затекают руки и ноги. При болезни Паркинсона такое изменение положения затруднено. Не испытывая комфорта, больной просыпается и не сразу может объяснить себе причину пробуждения. Первое, что следует сделать — это повернуться на другой бок: упираетесь стопами, поднимаете таз, поворачиваете колени и туловище на другой бок. Иногда для облегчения поворотов на стене, на кровати делают приспособления (скобы, планки и др.) ухватившись за которые Вы легче совершаете поворот.
У Вас может возникнуть желание утолить жажду, поэтому на прикроватной тумбочке должен быть приготовлен стакан с водой. Чтобы не разбить стакан и не разлить воду, рядом с Вами должен быть выключатель электрического света.
Если среди ночи возникает желание посетить туалет, то путь к нему должен быть хорошо освещен.
Если Вам трудно ночью дойти до туалета или Вы очень боитесь упасть, то с вечера рядом с кроватью на простой стул или низкую устойчивую табуретку следует поставить судно, которым Вы воспользуетесь ночью. После туалета ложитесь спать и спите до утра.
Следующим утром Вас ждет следующий день. Вы должны провести его не хуже, чем сегодняшний.
Советы больным с болезнью Паркинсона, которым предстоит многочасовой переезд на автомобиле, поезде, самолете:
1. Вам необходимо обсудить с Вашим неврологом особенности Вашего переезда.
2. Вы должны получить от Вашего врача выписку с информацией о течении и особенностях Вашей болезни, о том какие дозы лекарств Вы обычно принимаете и данные о больших дозах лекарств, которые Вы переносили без осложнений. При необходимости — рекомендации о коррекции возможных побочных эффектов.
3. Если Вам ничего не известно о лекарственном снабжении в месте Вашего будущего пребывания, лучше взять с собою запас лекарств на один-два месяца.
4. Одежда для переезда должна быть удобной.
5. Если Вам ничего не известно о том, можете ли Вы поесть в ходе поездки в буфете, кафе, ресторане, необходимо взять небольшой запас еды и питья в дорогу.
6. Если Вам никто не помогает при переезде:
а) Вы должны заранее представить и оценить услуги такси и носильщика.
б) На такси Вам следует прибыть в медицинскую комнату аэро- или железнодорожного вокзала.
в) Идеально было бы предупредить сотрудников медицинской комнаты о времени Вашего приезда, о номере поезда или рейса самолета.
г) Сотрудники медицинской комнаты вместе с другим вспомогательным персоналом помогут вам занять место в вагоне поезда или салоне самолета.
д) Когда Вы расположились в купе или на борту самолета, то информируйте проводника или стюардессу о своем заболевании, своих трудностях с передвижением, о том, что Вам может потребоваться посторонняя помощь при приеме пищи или посещении туалета.
е) Идеально, если Вы дадите проводнику копию выписки о Вашей болезни, о необходимом приеме лекарств и скажете, где лежат Ваши лекарства.
В результате такого взаимодействия проводник будет хорошо информирован о Ваших трудностях и сделает все возможное, чтобы по прибытии Вас встретили сотрудники медицинской помощи со вспомогательным персоналом, транспортом и обеспечили бы Ваше дальнейшее передвижение к месту назначения. По прибытии Вы должны поставить в известность людей из Вашего будущего окружения о Вашей болезни, трудностях, необходимости принимать лекарства. В самые ближайшие дни Вы должны встретиться с неврологом, который будет в дальнейшем Вас наблюдать.
Мы надеемся, что Вы встретите компетентного специалиста и он будет продолжать оказывать Вам квалифицированную помощь, но надеемся также, что Вы настороженно отнесетесь к его рекомендациям, если он потребует полностью изменить привычное для Вас лечение.
Ваши взаимоотношения с родственниками, близкими и другими окружающими Вас людьми. Хроническое заболевание, в том числе и болезнь Паркинсона, обычно существенно ограничивает личные возможности больного. В большей или меньшей мере, раньше или позже ему потребуется помощь окружающих. Этот факт уже сам по себе сильно огорчает больного. Однако если больной будет правильно выполнять все советы врача, и возможно раньше и возможно точнее оценит свои реальные возможности, то более вероятно, что еще в течение многих лет он обеспечит себе независимость в жизни, ему будет легче и проще наладить благожелательные контакты с окружающими, которые в таком случае сами будут стремиться помочь больному. Такие контакты возможны только в условиях взаимопонимания и взаимной симпатии. Заранее трудно сказать, кто может оказать большую помощь и психологическую поддержку больному: родственники, с которыми он проживает или те, которые живут отдельно, близкие окружающие — соседи или сослуживцы и товарищи по работе, старые друзья или новые друзья.
Нужно бережно относиться к имеющимся и тем более зарождающимся доброжелательным контактам, не разрушать их неосторожным недобрым словом, необдуманным недобрым поступком.
И тогда все будут любить Вас.
Всемирный день борьбы с болезнью Паркинсона
По сложившейся традиции, апрель – это месяц осведомленности о болезни Паркинсона. 11 апреля – Всемирный День борьбы с болезнью Паркинсона.
Эта дата выбрана не случайно: 11 апреля 1755 года родился Джеймс Паркинсон – замечательный английский врач и исследователь, описавший болезнь, носящую ныне его имя.
Всемирный День борьбы с болезнью Паркинсона, имеющий ярко выраженную социальную направленность, отмечается по предложению ВОЗ уже на протяжении многих лет. В последние годы основные инициативы в данной области реализуются в рамках Всемирной Образовательной Программы по болезни Паркинсона, созданной в 2008 году канадским неврологом и общественным деятелем A.Q. Rana. Целью Программы было провозглашено улучшение знаний о заболевании путем внедрения специальных образовательных курсов и предоставления широкого круга информации о различных аспектах болезни Паркинсона. Это, в свою очередь, способствует повышению уровня взаимодействия врачей и семей, в которых есть больные с данным заболеванием, улучшает понимание и удовлетворенность пациентов, что сопровождается повышением качества жизни пациентов и ухаживающих за ними лиц.
Нам приятно отметить, что в России соответствующая общественная деятельность в области болезни Паркинсона развивается весьма активно, в первую очередь благодаря работе Межрегиональной общественной организации «Общество помощи пациентам с болезнью Паркинсона, болезнью Гентингтона и другими инвалидизирующими двигательными расстройствами», что уже неоднократно освещалось на страницах нашего Бюллетеня. В своей работе эта Межрегиональная общественная организация плодотворно взаимодействует с Национальным обществом по изучению болезни Паркинсона и расстройств движений. Как показывает опыт многих стран, такое взаимодействие профессиональных и пациентских организаций – ключ к успеху. Давайте всегда будем помнить слова доктора Рана: «Тот, кто сражается с болезнью Паркинсона, обладая знаниями, всегда найдет решение».
Подробнее: http://society.parkinsonizm.ru/?page=111
Дом престарелых для пожилых с болезнью Паркинсона в Москве
У нас работает сильнейшая команда профессионалов под патронажем израильских специалистов: врачи-гериатры, психологи, реабилитологи, помощники по уходу, сиделки. Они знают, как улучшить физическое и эмоциональное состояние вашего близкого с любой степенью самостоятельности. В центрах проводятся регулярный контроль приёма лекарств, физиопроцедуры, ЛФК и другие мероприятия для укрепления здоровья резидентов.
У нас большое количество медицинского персонала на 1 резидента (терапевт, психиатр, реабилитолог, медсестры и помощники по уходу) и круглосуточное наблюдение. Для выявления как положительных, так и отрицательных изменений в состоянии резидентов регулярно и систематически проводится контроль здоровья. Наши операционные процедуры по израильским стандартам качества, признанным лучшими в мире.
Мы постоянно контролируем качество работы персонала (видеонаблюдение, проверки государственных органов, внутренний контроль качества). Мы глубоко уважаем личное пространство и частную жизнь наших резидентов вне зависимости от их физического и психического состояния. Всех резидентов персонал называет на «вы» и по имени-отчеству. Наши резиденты не приезжают к нам в гости, гериатрические центры становятся их домом. Мы приходим к ним домой, где они хозяева. Поэтому обязательное требование стучаться в дверь и спрашивать разрешения войти в комнату (даже при условии отсутствия замков на дверях)
Каждый наш подопечный окружен заботой и вниманием. Мы помогаем пожилым людям с деменцией умываться, чистить зубы, ходить в туалет, принимать душ и ванну. В комнатах регулярно меняется постельное белье и полотенца. Мы никого не торопим и относимся с уважением к привычкам и пожеланиям пациентов.
В нашем центре созданы все условия для улучшения состояния больных Паркинсоном. С пациентами проводятся занятия на специальных тренажерах. Регулярная физическая нагрузка способствует укреплению мышц и уменьшению выраженности симптомов заболевания.
Забота о пожилых людях не сводится только к обеспечению физических потребностей. Большую роль в поддержке и восстановлении физического состояния пожилого человека играет психологическая адаптация и реабилитация.
Мы стремимся говорить с резидентами на одном языке и поддерживать их самостоятельность для того, чтобы сохранялась тяга к жизни и мотивация к деятельности. Пожилым людям особенно важно находиться в социуме и постоянно быть занятыми интересными делами, а также принимать участие в специальных занятиях, возвращающих утраченные функции.
Для каждого человека разрабатывается индивидуальный рацион, учитывающий его хронические заболевания и личные предпочтения. Для пациентов организовано 5-разовое сбалансированное питание. Пожалуй, ни один недорогой пансионат для пожилых людей с деменцией, работающий в Московской области, не может предложить сервис подобного уровня.
Хосписы для пожилых с Паркинсоном
Болезнь Паркинсона или дрожательный паралич – это заболевание центральной нервной системы, связанное с поражением нервных клеток ствола головного мозга и выражающееся в нарушении рефлексов и дрожании в состоянии покоя. Иными словами, человек не может контролировать свои движения, его руки, ноги, голова трясутся, и постепенно он становится инвалидом. Болезнь развивается медленно и проявляется чаще всего у людей старше 55 лет. Но в наше время появилась тенденция к «омоложению» болезни.
Особенности заболевания
Всего в мире больных Паркинсоном зарегистрировано около 10 миллионов человек. Одно из первых проявлений болезни – тремор. Симптомы заболевания постоянно прогрессируют, и на данный момент лечение отсутствует. Поддерживающая терапия проводится до конца жизни пациента. По статистике мужчины заболевают в два раза чаще, чем женщины. Точная причина заболевания учеными пока не установлена, известна только структура патологического белка, который попадает в мозг и вызывает нарушение.
Наиболее распространенные признаки болезни:
- Тремор конечностей в состоянии покоя
- Нарушение координации
- Движения замедленные, скованные, повышенный мышечный тонус
- Неустойчивость при ходьбе, нарушается походка
- Речь при болезни Паркинсона замедленная, монотонная, отсутствуют интонационный рисунок
- Голос тихий и невыразительный
- На поздних стадиях болезни – снижение интеллектуальных и когнитивных функций
- Депрессия и нарушение сна
Хосписы для пожилых с болезнью Паркинсона
С прогрессированием паркинсонизма утрачиваются навыки самообслуживания и способность к самостоятельному проживанию, поэтому людям с болезнью Паркинсона требуется постоянное наблюдение и профессиональный уход. Если родные не имеют возможности ухаживать за пожилым родственником в домашних условиях, за ним могут присмотреть в специализированном учреждении. Персонал в хосписах и заведениях для пожилых людей следит за своевременным приемом лекарственных препаратов, оказывает психологическую поддержку постояльцам и их родственникам, организует быт и правильный режим дня.
Стоимость проживания для пожилых с Паркинсоном
В стоимость проживания входит комфортное размещение в одноместном, двухместном или многоместном номере, пятиразовое полноценное питание, круглосуточный уход за постояльцами, медицинское сопровождение и организация досуга. Для пожилых людей с болезнью Паркинсона проводятся терапевтические занятия, сиделки помогают соблюдать гигиену, расчесывают, подстригают, следят за опрятным внешним видом пожилых людей.
Как сохранить качество жизни с болезнью Паркинсона: рекомендации от экспертов столичного ИДПО
11 апреля – Всемирный день борьбы с болезнью Паркинсона. Этот недуг входит в число самых распространенных в мире хронических прогрессирующих нейродегенеративных заболеваний. По статистическим показателям он уступает пока только болезни Альцгеймера и очень часто встречается среди лиц пожилого возраста. Но сегодня услышать подобный диагноз от врача уже не так страшно, как это было полвека назад. Люди с этим диагнозом сохраняют физическую активность, общаются с близкими и друзьями, посещают театры и выставки. Все это стало возможным за счет достижений современной медицины и учреждений социальной сферы.
За последние 20 лет доля населения старшего возраста в мире увеличилась на 48%, а еще через 10 лет этот показатель достигнет уже 56%. Пациентов с болезнью Паркинсона станет больше, ведь недуг имеет особенность молодеть и возникать у людей трудоспособного возраста: каждый десятый пациент с болезнью Паркинсона моложе 50 лет, каждый двадцатый – до 40 лет.
Как распознать предвестники
Необратимые изменения в организме запускает снижение уровня дофамина. Именно этот гормон-нейромедиатор отвечает за слаженную работу мозга и всей нервной системы. Предвестниками, или «красными флажками», болезни Паркинсона считаются нарушение обоняния, частые депрессии, расстройство пищеварения, нарушение сна, снижение активности в целом.
По мере прогрессирования заболевания могут наблюдаться скованность и замедленность движений, тремор рук, ног и головы, нарушение походки (т. н. шаркающая походка), снижение выразительности мимики, частые перемены настроения с чередующимися периодами депрессии и апатии, нарушение сна (сонливость, частые пробуждения, вскрикивания во сне), нарушение памяти.
На дальнейших этапах болезни у человека могут возникнуть проблемы с самообслуживанием. Если такому человеку не будет оказана качественная медицинская и социальная помощь, возможна полная утрата физической активности и умственных способностей вплоть до развития деменции.
«Социальный комплекс столицы располагает ресурсами для оказания помощи столкнувшимся с этим недугом, а обучение специалистов по надомному уходу и работе в специализированных учреждениях проходит на базе нашего института. Нередко именно социальные работники первыми диагностируют признаки развивающегося заболевания у подопечных, помогают им и их близким своевременно принять меры по сдерживанию развития недуга», – говорит врач-невролог, кандидат медицинских наук, доцент ИДПО Ирина Авдеева.
Для эффективной борьбы с распространением болезни Паркинсона актуально не только ее лечение, но и профилактика, а также популяризация информации об этом недуге. Как можно больше людей должны знать, что своевременная диагностика поможет замедлить прогрессирование заболевания и сохранить качество жизни заболевших.
Как предотвратить или отсрочить болезнь Паркинсона
Прежде всего эксперты советуют повышать уровень дофамина в организме. Речь идет о правильном питании, регулярной физической активности и здоровом сне. Для выработки дофамина необходима аминокислота тирозин, содержание которой очень велико в таких продуктах, как орехи (к примеру, грецкие, миндаль), авокадо, сезонные фрукты (бананы, клубника арбуз, яблоки), а также овсянка, семена кунжута и тыквы, фасоль, свекла, молоко, черный шоколад, зелень.
Физические нагрузки, соответствующие возрасту, стимулируют не только активность дофаминовых рецепторов, но и выработку серотонина и других эндорфинов. Занятия йогой, цигуном, долгие прогулки пешком, плавание, танцы, езда на велосипеде улучшают состояние здоровья человека, поднимают настроение, избавляют от депрессии и продлевают качественную жизнь.
Полноценный отдых помогает поддерживать необходимый уровень дофамина, дарит бодрость и ощущение удовлетворенности на целый день. Необходимо помнить: чтобы высыпаться и получать самое полезное от сна, необходимо отправляться в постель не позднее 23 часов, а в идеале между 20 и 22 часами.
Куда обращаться в случае необходимости
Каждый житель России может обратиться за диагностикой и назначением лечения в Центр болезни Паркинсона на базе Российского национального исследовательского медицинского университета имени Н. И. Пирогова Минздрава России по адресу: Москва, ул. 1-я Леонова, дом 16.
В широком доступе имеется и научно-популярная литература о заболевании, его течении и методах профилактики. Например, книга «Поговорим о болезни Паркинсона», автором которой является Джон Вайн. Значительный прогресс наблюдается в разработке хирургических методов лечения болезни Паркинсона. Широко применяется глубокая электростимуляция, которая имеет несомненные преимущества перед хирургическим лечением.
Семимильными шагами новые технологии лечения болезни Паркинсона развиваются благодаря достижениям фундаментальных нейронаук. Все шире внедряются экспериментальные технологии генной и клеточной терапии с использованием рекомбинантных вирусных векторов и нанолипосомальных систем доставки.
В программе Института дополнительного профессионального образования работников социальной сферы есть несколько профильных образовательных курсов: «Инструменты и порядок проведения функциональной диагностики потребностей граждан в системе долговременного ухода», «Когнитивные нарушения у людей пожилого и старческого возраста», «Практические социально-медицинские навыки по уходу на дому» и др. Пройти обучение в этих направлениях могут как социальные работники, так и сотрудники широкого спектра учреждений, работающих в сфере помощи людям с нейродегенеративными заболеваниями.
Важно понимать, что диагноз «болезнь Паркинсона» не является в современном мире приговором. Для того, чтобы не дрогнуть перед таким серьезным испытанием в жизни, важны три фактора: качественное лечение, своевременная профилактика и диагностика, а также желание самого человека активно заниматься собой и своим здоровьем.
Источник
Ученые предупредили о появлении болезни Паркинсона у перенесших коронавирус
У людей, которые перенесли коронавирус в разных формах, впоследствии может развиться болезнь Паркинсона или другие виды слабоумия, говорится в исследовании группы ученых из Центра биомедицинских исследований приматов в Рейсвейке, результаты которого обнародованы на портале bioRxiv.
Специалисты отметили, что, хотя вирус SARS-CoV-2 преимущественно поражает органы дыхания, более 30% пациентов с COVID-19 также страдают различными неврологическими симптомами, включая потерю обоняния или вкуса, бред, эпилепсию и психоз. В связи с этим ученые решили разобраться, связано ли подобное с проникновением инфекции в мозг или сбоями в функционировании иммунной системы. Для этого они изучили течение коронавируса у макак-резусов и макак-крабоедов.
Наблюдатели выяснили, что вирус проник в клетки разных отделов мозга животных, включая мозжечок, двигательную кору и в гиппокамп. В результате в мозге начиналось воспаление и появлялись патологические белковые образования внутри нейронов — тельца Леви.
«Поскольку у людей формирование телец Леви является признаком развития болезни Паркинсона, эти данные представляют собой предупреждение о потенциальных долгосрочных неврологических эффектах после инфекции SARS-CoV-2», — заявили авторы исследования. Они отметили, что подобные симптомы наблюдались даже у тех макак, у которых коронавирус протекал бессимптомно.
О том, что коронавирус провоцирует когнитивные нарушения у человека, в декабре предупредила замдиректора по клинико-аналитической работе ЦНИИ эпидемиологии Роспотребнадзора Наталья Пшеничная. По ее словам, у пациентов фиксировались в том числе ухудшение памяти и снижение уровня концентрации внимания.
По данным университета Джонса Хопкинса, в мире коронавирус был выявлен более чем у 112,2 млн человек, причем у 387,9 тыс. — за последние сутки. При этом почти 2,5 млн жителей планеты с подтвержденным COVID-19 скончались.
Увпервые диагностирована болезнь Паркинсона: 7 вещей, которые нужно делать сейчас
Диагноз болезни Паркинсона может быть тяжелым испытанием, но он также должен быть мотивирующим. Пришло время позаботиться о своем здоровье и заботе, чтобы вы могли управлять своей жизнью в будущем. Вот семь вещей, которые нужно сделать прямо сейчас, по мнению экспертов Центра болезни Паркинсона Джонса Хопкинса и двигательных расстройств:
1. Обратитесь к специалисту
Если вы еще этого не сделали, важно обратиться к специалисту по двигательным расстройствам, особенно если у вас есть симптомы, которые не лечатся, несмотря на текущую терапию.Это не обязательно должен быть ваш обычный врач или невролог. Специалист по двигательным расстройствам будет в курсе новых методов лечения и достижений в терапии.
Специалист будет иметь полный объем и знания о том, что происходит в области болезни Паркинсона. Исследования показали, что лечение у специалиста по двигательным расстройствам увеличивает продолжительность вашей жизни и время до того, как вы достигнете более инвалидизирующих стадий болезни Паркинсона.
Найдите его, выполнив поиск в системе поиска специалистов по двигательным расстройствам в разделе «Партнеры при болезни Паркинсона».
2. Дайте себе время приспособиться
Со временем вы, вероятно, станете экспертом в области болезни Паркинсона, но сейчас вы новичок. Дайте себе время для постановки диагноза, и все, что это может означать, осознать. Затем получите образование: спросите у своего врача информацию, которую вы можете взять домой и прочитать, найдите других людей с болезнью Паркинсона в вашем сообществе или в Интернете, с которыми можно поговорить, и просмотрите такие сайты, как Национальный фонд Паркинсона и Фонд Майкла Дж. Фокса по исследованию болезни Паркинсона.
3. Будьте честны
Хотя вам не нужно сразу рассказывать всем, кого вы знаете, постарайтесь избежать импульса полностью скрыть свой диагноз. Для вашего долгосрочного благополучия важно открываться друзьям, коллегам и близким.
Конечно, ваша семья важнее всего. Если вы еще этого не сделали, выделите время для разговоров со своей второй половинкой о том, как идут дела и что вам нужно.
Будьте честны со взрослыми детьми о реальности вашего диагноза; они являются важной частью вашего ухода.Если ваши дети маленькие, они нуждаются в заверении, что болезнь не заразна, что они ничего не сделали, чтобы ее вызвать (страх многих детей, когда заболевает родитель), и что вы все те же мама или папа, которыми вы всегда был. Это постоянные разговоры.
4. Повышение активности
Не ждите, пока симптомы станут более тревожными, прежде чем пытаться нейтрализовать их с помощью физических упражнений или физиотерапии.
Если вы измените свою жизнь и станете более активным сейчас, у вас увеличатся шансы оставаться активными дольше.Постарайтесь интегрировать в свой образ жизни такие активные занятия, как езда на велосипеде, пешие прогулки, плавание и другие виды упражнений (если они еще не стали), чтобы они стали укоренившимися привычками. Если это покажется скучным, подумайте о боксе, йоге или даже аргентинском танго, предназначенных для пациентов с болезнью Паркинсона!
Это упражнение помогает создать резерв против потери физических функций по мере прогрессирования болезни. Потеря мышечной массы, координации и скорости моторики с возрастом — это нормально, и еще более верно для людей с болезнью Паркинсона.Но если у вас есть базовый уровень того, чтобы быть в хорошей форме и подготовленным, вы окажете себе большую услугу позже.
5. Оставайтесь на связи
Психическая и социальная активность похожа на физическую форму — вы ее используете или (постепенно) теряете. Собирайтесь вместе с друзьями и семьей, путешествуйте и вступайте в клубы. В зависимости от того, где вы находитесь в своей профессиональной жизни, пребывание на рабочем месте может дать вам чувство цели и предложить регулярное взаимодействие с другими.
Тем не менее, если работа требует слишком больших физических усилий, подумайте о том, чтобы получить инвалидность или выйти на пенсию, чтобы вы могли больше сосредоточиться на социальной деятельности, которая поддерживает вашу умственную активность.
6. Отслеживайте свои симптомы
Обратите внимание на свое тело и его реакцию на лекарства и другие виды лечения, а также на то, как вы себя чувствуете в определенное время дня или после определенных занятий. Это особенно важно, когда вы получаете новые лекарства или вам изменяют дозу. Вам решать, что сказать врачу, что работает, а что нет. Диаграмма, блокнот, файл на вашем компьютере, электронная таблица — используйте любую систему, которая вам подходит.
7. Рассмотрите возможность исследования
Хотя участие в исследованиях может напрямую помочь вам физически (в случае, если вы попадете в исследование перспективного нового лечения, которое будет работать для вас), оно также может улучшить ваше положение только потому, что вы были частью чего-то, что могло улучшить жизнь других пациентов с болезнью Паркинсона.
У вас, вероятно, будет чувство цели и есть чем заняться. Кроме того, вы часто получаете дополнительную помощь от врачей и исследователей, а также пользуетесь преимуществами общения с другими пациентами. Найдите исследование, которое может вам подойти, через Фонд Майкла Дж. Фокса или ClinicalTrials.gov.
5 вещей, которые, по вашему мнению, нельзя делать с болезнью Паркинсона, но можно ли это делать
Нет сомнений в том, что диагноз болезни Паркинсона является большим потрясением для вас, вашей семьи и вашего будущего.Пациентам с недавно диагностированным диагнозом может быть легко предположить, что определенные действия не выполняются, особенно по мере прогрессирования их болезни. Но это просто неправда, — говорит Лиана Розенталь, доктор медицины, доцент кафедры неврологии Медицинского факультета Университета Джона Хопкинса и директор клинического ядра Центра исследований болезней Паркинсона Морриса К. Удалла.
Фактически, диагноз болезни Паркинсона должен побудить вас делать все возможное, чтобы оставаться активным и заниматься миром, как умственно, так и физически.Вот пять вещей, которые вы можете оставить в списке «что можно сделать».
Путешествие.
Если вы планировали свой ежегодный отпуск или поездку на большой день рождения или годовщину через несколько лет, подумайте, — говорит Розенталь. «В некоторых случаях необходимо внести коррективы, например, приспособиться к лекарствам». Спросите своего врача, что следует учитывать. Помните также, что ваше тело может быть не таким устойчивым, как раньше, поэтому будьте особенно осторожны, чтобы не переусердствовать с расписанием. Например, если вы будете пересекать часовые пояса, подумайте о том, чтобы добавить день или два к началу и концу поездки, чтобы у вас было больше времени для адаптации.Мелатонин можно безопасно использовать для корректировки часового пояса. Иначе? Собирайся!
Работа.
Если вы хотите продолжить работу, то можете. Однако есть предостережения относительно того, сколько и как долго вы можете поддерживать свою карьеру, в зависимости от вашей профессии и того, насколько далеко зашла ваша болезнь Паркинсона. Симптомы болезни Паркинсона бывают как внутренние (усталость, сонливость, трудности с концентрацией внимания или многозадачность), так и внешние (ригидность, медлительность, тремор).Не у каждого человека будут все симптомы, но разумно разработать план того, как вы будете выполнять соответствующие рабочие задачи, на которые могут повлиять ваши симптомы. Обсудите эти планы со своим начальником или отделом кадров.
Заботьтесь о своей семье.
Многие люди, страдающие болезнью Паркинсона, чувствуют тяжесть того, что они не в состоянии заботиться о своих семьях в той мере, в какой они это делали раньше, особенно о тех, у кого все еще есть дети дома. Это также может быть ударом для тех, кто не умеет быть человеком, о котором заботятся, — объясняет Розенталь.«Людям с болезнью Паркинсона важно понимать, что даже если они не могут делать все, что раньше, они по-прежнему имеют огромную ценность для своих семей».
Задание:
При болезни Паркинсона вы не только можете тренироваться, но и обязательно должны тренироваться. Согласно исследованиям, упражнения — единственный проверенный способ улучшить симптомы и замедлить прогрессирование заболевания, особенно полезны сердечно-сосудистые тренировки — все, что сильно влияет на сердце, например, быстрая ходьба, бег трусцой, танцы.Некоторые упражнения нуждаются в адаптации, в зависимости от вашего опыта лечения и текущего уровня физической подготовки. Не думайте, что вы не можете или не должны, например, записаться на благотворительную прогулку / пробежку 5K или отправиться в поход. Это миф. Обсудите вашу индивидуальную ситуацию со своим врачом, физиотерапевтом или специалистом по физическим упражнениям, имеющим опыт лечения болезни Паркинсона, а затем приступайте к делу. Как отмечает Розенталь, «у меня есть пациенты, которые все еще бегают быстрее меня».
Наслаждайтесь здоровой сексуальной жизнью:
«У нас нет особых причин говорить, что сексуальная способность снижается из-за болезни Паркинсона», — говорит Розенталь.Конечно, есть проблемы, но будьте уверены, что полноценная сексуальная жизнь — это не то, что вы должны забыть после постановки диагноза. Лечение эректильной дисфункции может быть эффективным для пациентов с болезнью Паркинсона, так же как и с пациентами, не страдающими болезнью Паркинсона. Возникающие проблемы охватывают весь спектр: мужчины могут испытывать сексуальные проблемы, такие как эректильная дисфункция, а у мужчин и женщин могут быть проблемы со снижением либидо. Физические симптомы заболевания, такие как скованность и тремор, могут затруднять передвижение в постели.Но вы можете значительно решить некоторые из этих проблем, если позаботитесь о себе. Например, достаточное количество сна и физические упражнения могут повысить половое влечение.
Деменция при болезни Паркинсона | Симптомы и лечение
Деменция при болезни Паркинсона — это снижение мышления и рассуждений, которое развивается у многих людей, живущих с болезнью Паркинсона, по крайней мере, через год после постановки диагноза.
О деменции при болезни Паркинсона
Деменция при болезни Паркинсона — это снижение мышления и рассуждений, которое развивается у многих людей, живущих с болезнью Паркинсона, по крайней мере, через год после постановки диагноза.Изменения мозга, вызванные болезнью Паркинсона, начинаются в области, которая играет ключевую роль в движении, что приводит к ранним симптомам, включая тремор и дрожь, ригидность мышц, шаркающий шаг, сутулую осанку, трудности с началом движения и отсутствие выражения лица. По мере того как изменения мозга, вызванные болезнью Паркинсона, постепенно распространяются, они часто начинают влиять на психические функции, включая память и способность обращать внимание,
делать здравые суждения и планировать шаги, необходимые для выполнения задачи.
Ключевые изменения мозга, связанные с болезнью Паркинсона и деменцией при болезни Паркинсона, представляют собой аномальные микроскопические отложения, состоящие в основном из альфа-синуклеина, белка, широко встречающегося в головном мозге, нормальная функция которого полностью не известна. Эти отложения называются «тельцами Леви» в честь доктора медицины Фредерика Х. Леви, невролога, который обнаружил их во время работы в лаборатории доктора Алоиса Альцгеймера в начале 1900-х годов.
Тельца Леви также обнаруживаются при некоторых других заболеваниях головного мозга, включая деменцию с тельцами Леви (DLB).Данные свидетельствуют о том, что DLB, болезнь Паркинсона и деменция при болезни Паркинсона могут быть связаны с одними и теми же лежащими в основе аномалиями обработки мозгом альфа-синуклеина. Еще одним осложняющим фактором является то, что у многих людей с болезнью Паркинсона и деменцией DLB также есть бляшки и клубки — характерные изменения мозга, связанные с болезнью Альцгеймера.
Исследование, опубликованное 29 июля 2019 года в Scientific Reports, предполагает, что тельца Леви представляют собой проблему, потому что они вытягивают альфа-синуклеиновый белок из ядра клеток мозга.Исследование, в ходе которого изучались клетки живых мышей и посмертная ткань мозга человека, показало, что эти белки выполняют важную функцию, восстанавливая разрывы, которые происходят в обширных цепях ДНК, присутствующих в ядрах каждой клетки тела. Роль альфа-синуклеина в репарации ДНК может иметь решающее значение для предотвращения гибели клеток. Эта функция может быть потеряна при заболеваниях головного мозга, таких как болезнь Паркинсона и DLB, что приводит к повсеместной гибели нейронов. Подпишитесь на нашу электронную рассылку новостей, чтобы получать новости об исследованиях и лечении болезни Альцгеймера и деменции.
Подробнее: Деменция с тельцами Леви и смешанная деменция
Распространенность
Болезнь Паркинсона — довольно распространенное неврологическое заболевание у пожилых людей, которым, по оценкам, страдают почти 2% людей старше 65 лет. По оценкам Национального фонда Паркинсона, к 2020 году болезнь Паркинсона будет у одного миллиона американцев. По оценкам, в ходе их болезни от 50 до 80% заболевших могут страдать деменцией.
Причины и факторы риска
По оценкам, от 50 до 80 процентов людей с болезнью Паркинсона в конечном итоге страдают деменцией по мере прогрессирования болезни. Некоторые исследования показали, что в среднем
время от начала болезни Паркинсона до развития деменции составляет около 10 лет.
Определенные факторы на момент постановки диагноза Паркинсона могут усилить деменцию в будущем
риск, включая пожилой возраст, большую тяжесть двигательных симптомов и умеренную когнитивную способность
обесценение (MCI).
Дополнительные факторы риска могут включать:
- Наличие галлюцинаций у человека, у которого еще нет других симптомов деменции
- Чрезмерная дневная сонливость
- Симптоматика Паркинсона, известная как постуральная нестабильность и нарушение походки (PIGD), которая включает в себя «замирание» при затруднении на середине шага, инициирующем
движение, шарканье, проблемы с балансировкой и падением.
Симптомы
Симптомы, о которых обычно сообщают, включают:
- Изменения памяти, концентрации и суждения
- Проблемы с интерпретацией визуальной информации
- Приглушенная речь
- Зрительные галлюцинации
- Заблуждения, особенно параноидальные идеи
- Депрессия, раздражительность и тревожность
- Нарушения сна, включая чрезмерную дневную сонливость и нарушение сна с быстрым движением глаз (REM).
Диагностика
Не существует единого теста — или комбинации тестов — который окончательно определяет, что у человека деменция, связанная с болезнью Паркинсона. Рекомендации по диагностике болезни Паркинсона
деменция и DLB:
- Диагноз — деменция при болезни Паркинсона, когда человеку изначально поставлен диагноз болезни Паркинсона на основании симптомов, связанных с движением, и симптомы слабоумия проявляются только через год или более.
- Диагноз — DLB, когда сначала развиваются симптомы деменции, согласующиеся с DLB; присутствуют вместе с симптомами, связанными с движением; или появляются в течение одного года после появления симптомов движения.
Результаты
Поскольку болезнь Паркинсона и деменция при болезни Паркинсона повреждают и разрушают клетки мозга, оба заболевания со временем ухудшаются. Скорость их развития может сильно различаться.Лечение
Не существует способов замедлить или остановить повреждение клеток головного мозга, вызванное болезнью Паркинсона
.
болезнь слабоумие. Текущие стратегии сосредоточены на улучшении симптомов. Если ваше обращение
план включает лекарства, важно тесно сотрудничать со своим врачом до
определите препараты, которые лучше всего подходят для вас, и наиболее эффективные дозы.
- Ингибиторы холинэстеразы — лекарства, которые в настоящее время являются основой лечения когнитивных изменений при болезни Альцгеймера — могут помочь при симптомах деменции при болезни Паркинсона, включая зрительные галлюцинации, нарушения сна и изменения мышления и поведения.
- Карбидопа-леводопа — может быть назначен для лечения двигательных симптомов Паркинсона. Однако иногда это может усугубить галлюцинации и спутанность сознания у людей с деменцией Паркинсона или ДЛБ.
- Глубокая стимуляция мозга — глубокая стимуляция мозга (DBS) в настоящее время противопоказана при деменции при болезни Паркинсона (PDD).Хотя одно небольшое клиническое исследование показало, что это безопасно для пациентов с PDD, необходимо провести дополнительные исследования, чтобы подтвердить его эффективность.
- Селективные ингибиторы обратного захвата серотонина (СИОЗС) — используются для лечения депрессии, которая часто встречается как при ДЛБ, так и при деменции при болезни Паркинсона.
- Клоназепам и мелатонин — могут использоваться для лечения REM-расстройства.
Осторожно: Антипсихотические препараты (например, галоперидол, флуфеназин или тиоридазин)
которые используются для лечения поведенческих симптомов, следует избегать.Около 60 процентов от
люди с DLB испытывают ухудшение симптомов Паркинсона, седативный эффект, нарушение
глотание или злокачественный нейролептический синдром (ЗНС). NMS опасен для жизни
состояние, характеризующееся лихорадкой, общей ригидностью и разрушением мышц
после воздействия традиционных нейролептиков.
Справка доступна
Ассоциация Альцгеймера может помочь вам узнать больше о болезни Альцгеймера и других деменциях, а также найти местные службы поддержки.Позвоните в нашу круглосуточную горячую линию 800.272.3900.
Веб-сайт Фонда Майкла Дж. Фокса для исследований Паркинсона предлагает информацию для людей, живущих с болезнью Паркинсона, и обновления исследований.
Parkinson’s Foundation — это некоммерческая организация, предоставляющая информацию и ресурсы для диагностированных лиц, семей и медицинских работников. Позвоните в Фонд Паркинсона по телефону 800.473.4636.
Болезнь Паркинсона и уход — Альянс семейных опекунов
Составлен Family Caregiver Alliance, рассмотрено С.Хит, Р.Н., М.С., и Э. Ланье, Р.Н., М.С.
Что такое болезнь Паркинсона?
Болезнь Паркинсона (БП) — это прогрессирующее неврологическое заболевание, которое в основном влияет на движение, но также может влиять на познавательные способности. Болезнь Паркинсона возникает в результате разрушения нервных клеток в части мозга, называемой базальными ганглиями.
Различные части мозга работают вместе, посылая друг другу сигналы для координации всех наших мыслей, движений, эмоций и чувств. Когда мы хотим двигаться, сигнал посылается от базальных ганглиев к таламусу, а затем к коре головного мозга, всем различным частям мозга.Нервные клетки мозга взаимодействуют с помощью химических веществ. Химическое вещество (нейромедиатор), называемое дофамином, вырабатывается в группе клеток, называемой черной субстанцией, и необходимо для нормального движения. Когда клетки умирают, они больше не могут производить и отправлять дофамин, поэтому сигнал к движению не передается. К тому времени, когда человек начинает испытывать двигательные симптомы болезни Паркинсона, он уже теряет примерно 50% своих клеток, продуцирующих дофамин. Люди могут испытывать немоторные симптомы из-за потери других нейротрансмиттеров за десять лет до того, как моторные симптомы будут замечены.
Уход за людьми, живущими с болезнью Паркинсона
Уход за близким, страдающим болезнью Паркинсона, может быть сложной задачей, особенно по мере прогрессирования болезни. Бывшие опекуны близкого человека с болезнью Паркинсона предлагают сделать следующее (подробнее об этом см. В конце этого информационного бюллетеня): Подготовьтесь, позаботьтесь о себе, Получите помощь (не пытайтесь делать все самостоятельно), Старайтесь поддерживать хорошие отношения с любимым человеком, и Поощряйте человека с PD, о котором вы заботитесь, оставаться активным.
Подготовка к уходу начинается с образования. Чтение этого информационного бюллетеня — хорошее начало. Дополнительные ресурсы доступны в разделе ресурсов этого информационного бюллетеня. Ранняя стадия болезни Паркинсона (БП) обычно требует большей эмоциональной поддержки и меньшего количества практического ухода. Это хорошее время для членов семьи / опекунов, чтобы узнать о болезни.
Кто заболевает болезнью Паркинсона?
Болезнь Паркинсона, задокументированная в 1817 году врачом Джеймсом Паркинсоном, является вторым по распространенности нейродегенеративным заболеванием после болезни Альцгеймера.По оценкам, количество людей с болезнью Паркинсона в Соединенных Штатах колеблется от 500 000 до 1 500 000, при этом ежегодно регистрируется от 50 000 до 60 000 новых случаев. Объективного теста на болезнь Паркинсона не существует, поэтому вероятность ошибочного диагноза может быть высокой, особенно когда диагноз ставит профессионал, который не регулярно занимается с болезнью.
Поскольку болезнь Паркинсона чаще встречается у людей в возрасте 60 лет и старше, ожидается, что частота случаев болезни Паркинсона будет увеличиваться с возрастом бэби-бумеров.Хотя БП чаще встречается у пожилых людей, у некоторых людей симптомы начинают проявляться до достижения ими 40-летнего возраста. Исследователи определили семьи, в которых наблюдается повышенная заболеваемость БП, причем некоторые из них демонстрируют генетическое родство с известными генами БП. Однако генетические причины болезни Паркинсона встречаются редко, примерно в 6–8% всех случаев. У большинства людей с диагнозом БП нет членов семьи с БП. Недавние исследования показывают, что может быть генетическая предрасположенность к развитию болезни Паркинсона, но для развития болезни может потребоваться воздействие определенных токсинов из окружающей среды (за много лет до появления симптомов).Одно из распространенных выражений — «генетика заряжает ружье, но окружающая среда [воздействие] нажимает на спусковой крючок». Эпидемиологические исследования активно изучают взаимосвязь между болезнью Паркинсона и воздействием таких агентов, как гербициды, пестициды и другие токсины.
Симптомы
У всех людей с болезнью Паркинсона не появляются одни и те же симптомы, и любые симптомы, которые действительно развиваются, могут со временем меняться по мере прогрессирования болезни. Люди будут испытывать как двигательные, так и немоторные симптомы.Обычно моторные симптомы БП начинаются на одной стороне тела и со временем могут прогрессировать на обе стороны. Часто одна сторона поражается сильнее, чем другая. Первичные симптомы, наиболее часто связанные с болезнью Паркинсона, следующие:
- Тремор: Тремор развивается не у всех людей с БП, но это общий симптом. Тремор описывается как «катание таблетки» рукой / пальцами, обычно наиболее выраженное в состоянии покоя, и может уменьшаться при движении или движении. Тремор часто начинается с одной стороны тела — обычно с руки, но также может затрагивать руки, ступни, ноги и подбородок.
- Жесткость или жесткость: Помимо затруднения движений, жесткость также может вызывать мышечные боли. Этот симптом часто изначально связывают с артритом или болевым синдромом, и люди часто обращаются за медицинской помощью по поводу симптомов «замороженного плеча» или «теннисного локтя» и других ортопедических жалоб.
- Замедленное движение (брадикинезия), потеря подвижности (акинезия): Симптомы проявляются в уменьшении размаха руки с одной стороны или снижении способности выполнять обычные двигательные задачи с обычной скоростью.Пострадавшие могут потерять способность к нормальному выражению лица, выглядя «маской» для человека, с которым они разговаривают. Семья и друзья могут сказать, что человек меньше улыбается или кажется незаинтересованным, хотя на самом деле они не могут заставить лицевые мышцы двигаться, чтобы помочь выразить то, что он чувствует.
- Проблемы с равновесием и ходьбой: Первоначально люди испытывают трудности при ходьбе с нормальной скоростью или им может быть трудно полностью поднять ногу, из-за чего ступня «волочится» за другой ногой.Или они могут делать необычно маленькие шаги, чтобы двигаться вперед, или несколько крошечных шагов, чтобы повернуться. В конечном итоге проблемы с осанкой приводят к сутулому торсу и заметной шаркающей походке. Возникающий в результате дисбаланс тела может привести к тому, что человек споткнется или упадет. Человек больше не может инстинктивно протянуть руку, чтобы «остановить» падение, подвергая его большему риску травмы. У большинства людей проблемы с осанкой развиваются только через много лет после постановки диагноза. Некоторые люди также испытывают эпизоды «замирания», когда они не могут двигаться в течение нескольких секунд или минут.Чаще всего это происходит, когда они подходят к дверному проему или другому замкнутому или небольшому пространству.
Хотя специальных тестов на болезнь Паркинсона нет, есть несколько способов поставить диагноз. Обычно диагноз ставится на основании неврологического обследования, которое включает оценку симптомов и их тяжести. Если симптомы достаточно серьезны, можно провести пробный тест на лекарства от болезни Паркинсона. Сканирование мозга может быть выполнено, чтобы исключить другие заболевания, симптомы которых напоминают болезнь Паркинсона.По крайней мере, два из вышеперечисленных основных симптомов присутствуют при постановке диагноза болезни Паркинсона.
Согласно шкале Хоэна и Яра, широко используемой системе для описания того, как симптомы болезни Паркинсона прогрессируют, болезнь Паркинсона имеет следующие стадии:
- Продромальные симптомы (те симптомы, которые могут развиться за много лет до постановки диагноза): Депрессия, беспокойство, утомляемость, нарушение цветового зрения, запор, потеря остроты обоняния (гипосмия), проблемы со сном, замедленное мышление
- I стадия: Двигательные симптомы на одной стороне тела
- II стадия: Симптомы Распространение на обе стороны тела
- Стадия III: Нарушение равновесия
- Стадия IV: Более сложная походка, замирание или небольшие быстрые шаги.Больше проблем, влияющих на центральную или среднюю линию тела, таких как затруднение глотания, равновесия и усиление немоторных проблем
- Стадия V: Невозможность передвигаться самостоятельно, зависимость от инвалидной коляски или другого приспособления для передвижения
Недавние исследования выявил первичные немоторные симптомы болезни Паркинсона, которые могут проявляться за 10 лет до появления моторных симптомов. Это:
- Запор
- Потеря обоняния (обоняния) / снижение остроты зрения
- Расстройства сна (проблемы с засыпанием, засыпанием, криками или разыгрыванием своих снов)
- Боль
- Себорея (шелушение кожи вокруг нос, лоб, подбородок)
- Усталость
- Депрессия: Приблизительно у 40% людей с БП развивается депрессия, которую можно лечить с помощью лекарств и / или консультации.Людям с БП и их опекунам важно сообщать врачу о признаках депрессии. Люди с БП могут не осознавать свою депрессию и отказываться от приема лекарств для лечения этого симптома.
У людей с болезнью Паркинсона могут развиваться некоторые из следующих симптомов по мере прогрессирования болезни:
- Проблемы с глотанием (обычно более поздний симптом): По крайней мере, у 50% людей с болезнью Паркинсона возникают проблемы с глотанием (дисфагия), которые могут вызывать пускать слюни, проливать пищу или жидкость изо рта или посылать пищу в заднюю часть глотки, прежде чем она будет готова к проглатыванию.Люди с болезнью Паркинсона и лица, осуществляющие уход за ними, должны следить за признаками удушья из-за застрявшей в горле пищи или увеличения заложенности носа после еды. Из-за затрудненного кашля и очищения легких люди с болезнью Паркинсона также подвергаются повышенному риску развития пневмонии. Проблемы с глотанием можно решить с помощью логопеда.
- Проблемы с речью (обычно более поздний симптом): По оценкам, у 60–90% людей с болезнью Паркинсона возникают трудности с речью.Человек с БП может говорить очень тихо, и его трудно понять (гипофония). Нарушение речи называется дизартрией и часто характеризуется слабой, медленной или несогласованной речью, которая может влиять на громкость и / или высоту звука. Голос может звучать хрипло или прерываться. Часто проблемы с речью со временем усугубляются. Речевые проблемы можно решить с помощью логопеда.
- Проблемы с когнитивными функциями (обработка и использование информации): Большинство людей с диагнозом БП будут испытывать некоторую степень когнитивных нарушений, которые со временем становятся все более серьезными.Человек может испытывать забывчивость, отвлекаемость, ослабление навыков исполнительного функционирования (решение проблем, планирование, многозадачность), более медленную умственную обработку (вспоминание имен, изучение новой информации), а также языковые и зрительно-пространственные трудности. Следует контролировать прием всех лекарств, поскольку высокие дозы некоторых лекарств, применяемых при болезни Паркинсона, могут вызвать когнитивные нарушения, такие как галлюцинации или спутанность сознания.
Активная диагностика и лечение двигательных функций, вызванных болезнью Паркинсона, происходят в большей степени, чем диагностика и лечение ухудшающих жизнь состояний, связанных с когнитивными заболеваниями.Часто члены семьи, осуществляющие уход, могут заметить изменения в когнитивных способностях еще до того, как получатель ухода увидит их в себе. Если вы заметили когнитивные изменения, это ценная информация, которую стоит обсудить с получателем помощи и поделиться со своим врачом. (Дополнительную информацию см. В разделе «Деменция при болезни Паркинсона» данного информационного бюллетеня.)
Дополнительные симптомы БП могут включать:
- Беспокойство / беспокойство
- Закрытие век (дистония век может возникнуть, когда прекращается действие дозы лекарства)
- Затруднение при письме (мелкий почерк)
- Срочность и частота мочеиспускания (более поздний симптом: многократные походы в туалет, несчастные случаи)
- Чрезмерное потоотделение
- Сексуальные проблемы (поздний симптом)
Лечение / управление симптомами
Медикаментозная терапия и исследования
Если болезнь прогрессирует за пределы незначительных симптомов, может быть показано медикаментозное лечение.Медикаментозная терапия болезни Паркинсона обычно приносит облегчение на 10–15 лет и более. Чаще всего назначают лекарство L-допа (леводопа), которое помогает восполнить часть истощенного дофамина в головном мозге. Синемет, комбинация леводопы и карбидопы, — это лекарство, которое большинство врачей используют для лечения болезни Паркинсона. Недавние клинические исследования показали, что у более молодых людей класс препаратов, называемых «агонистами дофамина» (соединение, которое активирует дофаминовые рецепторы в отсутствие дофамина), следует использовать перед приемом леводопа-карпидопа (Синемет), за исключением пациентов с когнитивными проблемами. или галлюцинации.Людям старше 75 лет агонисты дофамина следует применять с осторожностью из-за повышенного риска галлюцинаций.
Используются также и другие препараты, и постоянно проходят испытания новые препараты. Часто назначают несколько лекарств, потому что многие из них хорошо работают вместе, чтобы контролировать симптомы и уменьшать побочные эффекты. Вопреки прежним представлениям, начало приема Синемета у впервые диагностированных людей не приводит к ранним симптомам дискинезии (непроизвольным движениям, таким как подергивание или подергивание). В настоящее время известно, что прогрессирование заболевания вызывает дискинезию, а не «резистентность» к препарату.
Исследования качества жизни показывают, что раннее лечение дофаминергическими препаратами улучшает повседневное функционирование, предотвращает падения и улучшает самочувствие человека.
Для людей с БП и их родственников очень важно тесно сотрудничать со своим врачом (-ами) и обращаться за советом к специалисту по двигательным расстройствам, который может лучше всего справиться с более сложными аспектами заболевания. Со временем врачи добавляют комбинации лекарств, и по мере прогрессирования болезни требуется более частое дозирование.На более поздних стадиях лекарства от болезни Паркинсона обеспечивают более короткий период времени, когда каждая доза эффективна для контроля симптомов. Это сокращенное улучшение от каждой дозы называется «прекращением», и двигательные симптомы (а иногда и немоторные симптомы, такие как тревога) возвращаются до запланированной следующей дозы. Людям с БП необходимо обращать пристальное внимание на время приема лекарств и отмечать, сколько времени лекарство помогает избавиться от их симптомов и как долго длится их действие, прежде чем они прекратятся.Эта информация помогает врачу лучше определить количество лекарства и график его использования.
Побочные эффекты
Как и все лекарства, побочные эффекты могут быть проблемой. У некоторых запуск Sinemet может вызвать головокружение или тошноту. Эти симптомы могут быть наиболее серьезными, когда человек впервые начинает прием препарата, и постепенно исчезают или уменьшаются со временем. Иногда добавление дополнительной «карбидопы» с каждой вкладкой Sinemet помогает контролировать тошноту.
Побочные эффекты других лекарств могут появиться через несколько лет.Например, длительное употребление леводопы может привести к большим неконтролируемым движениям (дискинезии) или периодам «выключения», когда человек замерзает (не может двигаться) до тех пор, пока не будет принята следующая доза лекарства или не будет использован сенсорный трюк (например, , считая вслух, как марш: «Раз, два, три»). Еще один побочный эффект на более поздних стадиях и от больших доз дофаминергических препаратов — зрительные галлюцинации, когда люди сначала видят вещи в углу своего поля зрения. . Иногда эти галлюцинации могут пугать.
Существует хорошо описанный побочный эффект агонистов дофамина, о котором должен знать каждый, кто начинает прием этого класса лекарств. Агонисты и более высокие дозы Синемета могут вызвать проблемы с контролем над побуждениями (поведенческими). Эти виды поведения различаются, но могут включать в себя чрезмерные траты, азартные игры, секс, порнографию или накопительное поведение. Часто сокращение или прекращение приема этого класса лекарств останавливает поведение. Такое поведение может быть настолько неловким для получателя помощи и его семьи, что слишком часто эта тема избегается при разговоре с врачом.Как это ни странно, отслеживание необычного импульсного поведения и сообщение неврологу может дать важную медицинскую информацию.
Иногда на самых продвинутых стадиях приходится делать выбор между двигательной функцией и когнитивной функцией. Для купирования двигательных симптомов могут потребоваться высокие дозы лекарств, но эти же дозы вызывают галлюцинации или паранойю. На этом этапе группе, которая встречается со всеми поставщиками медицинских услуг и семьей, рекомендуется обсудить необходимость корректировки лекарств, вызывающих побочные эффекты, но при этом сбалансировать потребность в устранении двигательных симптомов пациента.Иногда полезно добавлять антипсихотические препараты (например, кветиапин / сероквель). Встреча мультидисциплинарной команды повышает ценность и может помочь семье взвесить все «за» и «против» лекарств от БП с лицом, осуществляющим уход, и с качеством жизни пациента.
Хирургия и глубокая стимуляция мозга
Глубокая стимуляция мозга (DBS) — это лечение болезни Паркинсона, при котором используется имплантируемое устройство, подобное кардиостимулятору, для доставки электрических импульсов в части мозга, участвующие в движении.Система DBS состоит из отведений, точно вставленных в конкретную мишень головного мозга, нейростимулятора (кардиостимулятора), имплантированного в грудную клетку, и удлинительных проводов, соединяющих выводы с нейростимулятором. Хотя имплантация системы (операция DBS) требует нейрохирургической процедуры, само лечение состоит из длительной электростимуляции. Преимущества DBS включают в себя способность снижать высокие дозы лекарств (избегая системных побочных эффектов лекарств), возможность регулировки (настройки стимуляции программируются неинвазивно с помощью беспроводного программатора врачом или программистом пациента) и его обратимость ( можно включить или выключить.DBS был одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов в качестве средства лечения болезни Паркинсона в 2002 году, и, по данным компании Medtronic (производитель системы DBS), более 80 000 пациентов во всем мире перенесли операцию DBS.
Типичными кандидатами являются те, у кого есть двигательные колебания или периоды «выключения» с неприятными симптомами, чередующиеся с периодами «активного» времени с хорошим контролем симптомов, а также с возможными периодами чрезмерного движения (дискинезия).
Не все пациенты с болезнью Паркинсона подходят для лечения DBS.Примерно 10-20% пациентов, рассматриваемых для возможного лечения с помощью DBS, включают:
- с идиопатической (возникшей по неизвестной причине) болезнью Паркинсона, а не с атипичной разновидностью паркинсонизма
- , которые все еще реагируют, даже если кратковременно в течение дня, на Лекарства, содержащие леводопу
- Кто серьезно обеспокоен двигательными симптомами болезни Паркинсона (медлительность, скованность, дрожь или другие двигательные проблемы), несмотря на прием лекарств по оптимизированной схеме
- У кого нет серьезных проблем с памятью или другими когнитивными функциями
- У кого нет серьезных или нелеченных проблем психического здоровья, таких как депрессия или тревога
- Кто рассмотрел вероятные преимущества и потенциальные риски DBS и считает эту оценку приемлемой для своей ситуации
- Имеют разумные ожидания относительно того, что DBS, вероятно, будет и будет не делать для них
Лица, состояние которых соответствует этим критериям Компании eria рекомендуется обратиться за помощью к опытной команде DBS для проведения комплексной оценки.Это можно сделать, запросив направление у невролога пациента в центр DBS. Лучшие кандидаты, которые имеют наиболее устойчивый ответ на DBS, как правило, моложе 70 лет, с небольшими симптомами в центре тела, такими как проблемы с глотанием и балансом.
Немедицинские вмешательства при болезни Паркинсона
Многие лица, осуществляющие уход, и люди с болезнью Паркинсона заинтересованы в дополнительных методах лечения в дополнение к лекарствам и другим традиционным методам лечения болезни Паркинсона.Исследования все чаще показывают, что оздоровительные физические нагрузки, такие как ходьба, плавание, танцы, йога и тайцзи, могут играть важную роль для людей, страдающих болезнью Паркинсона. Хотя нет никаких доказательств того, что немедицинская деятельность может повлиять на прогрессирование заболевания, физическая активность может помочь справиться с симптомами болезни, одновременно помогая получать больше удовольствия от жизни, оставаясь активным, весело проводя время и осваивая новые навыки. Инновационные программы становятся все более доступными.Например, одна популярная программа, запущенная в Нью-Йорке и тиражированная в других штатах и странах, предлагает танцевальные классы для людей с болезнью Паркинсона. Группа по изучению болезни Паркинсона в районе залива Сан-Франциско объединилась с танцевальной группой Марка Морриса, широко известной труппой современного танца, с целью разработки танцевальных классов для людей с болезнью Паркинсона, друзей и родственников. Профессиональные танцоры проводят занятия в большой танцевальной студии под аккомпанемент живого фортепиано (дополнительную информацию об этих и других программах см. В разделе «Ссылки» этого информационного бюллетеня).
Проконсультируйтесь со своим врачом и специалистами по лечению болезни Паркинсона относительно типа движения, которым вы хотели бы заниматься. Они могут порекомендовать, насколько усердно вам следует работать (интенсивность) и продолжительность занятия. Часто бывает полезна рекомендация врача проконсультироваться с физиотерапевтом, терапевтом или логопедом. Эти специалисты могут помочь вам оценить, как использовать немедицинские вмешательства в соответствии с вашими потребностями.
Родственный диагноз: деменция с тельцами Леви (LBD)
[LBD — это общий термин для описания деменции при болезни Паркинсона (PDD) и деменции с тельцами Леви (DLB).]
Текущие исследования помогают дифференцировать состояния, связанные с деменцией, от болезни Паркинсона. Врач использует произвольное правило 12 месяцев, чтобы помочь в диагностике. Когда деменция присутствует до или в течение 1 года после развития двигательных симптомов Паркинсона, у человека диагностируется ДЛБ. Тем, у кого есть существующий диагноз болезни Паркинсона более года, а позже у них развивается деменция, ставится диагноз PDD.
Проще говоря, тельца Леви представляют собой аномальные скопления белков, которые развиваются в нервных клетках.Ингибиторы холинэстеразы, лекарства, первоначально разработанные для лечения болезни Альцгеймера, сегодня являются стандартным лечением когнитивных симптомов DLB и PDD. Ранняя диагностика важна, так как пациенты с DLB могут иначе, чем пациенты с болезнью Альцгеймера, реагировать на определенные лекарственные препараты, поведенческие методы лечения и лечение деменции.
Исследования показывают, что от 10% до 70% людей, живущих с БП, разовьются в той или иной степени деменции (потеря функции мозга). Эта потеря влияет на память, мышление, язык, суждения и поведение.Некоторые из признаков деменции при БП включают замедленное мышление, более пассивный (или апатичный) характер, проблемы с памятью и проблемы с принятием решений. Один особенно тревожный симптом для лица, осуществляющего уход, — это когда он испытывает яркие галлюцинации или заблуждения — видит или слышит вещи, которых на самом деле нет, но которые кажутся человеку очень реальными. Пугающие или опасные галлюцинации могут потребовать медицинского вмешательства. Использование определенных антипсихотических препаратов может иметь очень изнурительные побочные эффекты из-за гиперчувствительности к этим препаратам у многих пациентов с LBD.В случае необходимости применения этих препаратов критически важно очень осторожное применение и тщательный контроль со стороны врача. Также важно отметить, что люди, живущие с LBD, могут испытывать или не испытывать обострение галлюцинаций и бред от лекарств, используемых для лечения болезни Паркинсона, таких как леводопа. Человек также может испытывать вызванные болезнью эпизоды паранойи и нарушать цикл сна / бодрствования.
Это сложное, мультисистемное расстройство, связанное с движением, познанием, поведением, сном и вегетативной функцией, требует комплексного подхода к лечению для максимального повышения качества жизни как для получателя помощи, так и для лица, осуществляющего уход.Очень важно обращать внимание на симптомы деменции и искать опытного клинициста, который сможет точно диагностировать это состояние.
Депрессия, которая характерна как для БП, так и для БП, может проявляться теми же симптомами, что и болезнь Альцгеймера. Поэтому важно работать в тесном контакте с врачом, чтобы исключить другие возможные причины изменений в поведении и мышлении. В разделе «Ресурсы» этого информационного бюллетеня вы найдете организации и другие ресурсы, которые помогут вам узнать больше об этих сложных состояниях Паркинсона, связанных с деменцией.
Поддержка опекуна
Подготовьтесь к работе
В Интернете доступно множество ресурсов (дополнительную информацию см. В разделе «Ресурсы» этого информационного бюллетеня), а в публичных библиотеках есть литература по этому заболеванию. По возможности сопровождайте человека с болезнью Паркинсона на прием к врачу и задавайте вопросы врачу, медсестре и социальному работнику.
Сферы, которые необходимо оценить, включают потребности любимого человека — как ваше, так и их восприятие, домашнюю среду, ваше собственное здоровье, эмоциональное состояние и другие обязательства.Опекун должен определить, сколько они могут и не могут сделать сами, и какой тип внешней поддержки им необходим. Также важно оценить текущие и будущие финансовые вопросы, такие как страхование здоровья, трудоустройство (как лицо, осуществляющее уход, так и человек с болезнью Паркинсона), управление расходами и получение доверенности.
Позаботьтесь о себе
Вероятно, одна из самых важных, а иногда и трудных вещей, которые могут сделать лица, осуществляющие уход, — это позаботиться о себе.Это включает в себя поддержание психического и физического здоровья путем записи на прием к врачу и стоматологу и соблюдения их требований. Как опекуну важно по возможности сохранять работу, поскольку она обеспечивает не только финансовую помощь и, возможно, страховое покрытие, но и чувство собственного достоинства. Если возможно, присоединитесь к группе поддержки для лиц, осуществляющих уход. Группы поддержки помогают вам встречаться с людьми, которые проходят через то, что вы проходите, выражать разочарование, оказывать и получать взаимную поддержку, а также обмениваться информацией о ресурсах и стратегиями выживания.По возможности ложитесь спать, делайте перерывы, занимайтесь общественной деятельностью и старайтесь сохранять чувство юмора.
Получите помощь
Получите помощь — не пытайтесь делать все в одиночку. Получая помощь, лицо, осуществляющее уход, может уменьшить чувство изоляции, а это дает вам больше уверенности в своих способностях к уходу. Помощь увеличивает вашу способность мыслить творчески и помогает делать необходимые перерывы. Помощь доступна через местные и общественные службы. К ним относятся соседи, друзья, церкви, синагоги, центры для пожилых людей, дневное здоровье для взрослых, еда на колесах и микроавтобусы, курсирующие от двери до двери.За отдельную плату предоставляется уход на дому: помощь с приготовлением пищи, купанием, одеванием и приготовлением еды. Кроме того, социальный работник из вашего плана медицинского обслуживания или больницы может связать вас с другими услугами.
Развивайте хорошие отношения
Наконец, поддержание ваших отношений и общения с человеком, страдающим болезнью Паркинсона, может быть самым сложным и полезным аспектом ухода. По мере прогрессирования болезни Паркинсона роли меняются, и человек с болезнью Паркинсона может превратиться из независимого главы семьи в очень зависимого человека, требующего значительного уровня ухода.Однако исследования показывают, что, несмотря на высокий уровень напряжения, лица, обеспечивающие уход за детьми с хорошими отношениями, уменьшили депрессию и улучшили физическое здоровье. Помните, что вы, как попечитель, можете служить любимому человеку безмерно с точки зрения любви, глубины заботы и заботы.
Ресурсы
Альянс семейных опекунов
Национальный центр по уходу
Веб-сайт: www.caregiver.org
Электронная почта: [email protected]
FCA CareNav: https: // fca.cacrc.org/login
Государственные услуги: https://www.caregiver.org/connecting-caregivers/services-by-state/
Family Caregiver Alliance (FCA) стремится улучшить качество жизни лиц, осуществляющих уход, посредством образования, услуги, исследования и пропаганда. Через свой Национальный центр по уходу FCA предлагает информацию по текущим социальным, государственной политике и вопросам ухода и оказывает помощь в разработке государственных и частных программ для лиц, осуществляющих уход. Для жителей большей части района залива Сан-Франциско FCA предоставляет услуги прямой поддержки лицам, ухаживающим за людьми с болезнью Альцгеймера, инсультом, черепно-мозговой травмой, болезнью Паркинсона и другими тяжелыми заболеваниями, поражающими взрослых.
Организации и другие ссылки
Американская ассоциация болезни Паркинсона
www.apdaparkinson.org
Национальный фонд Паркинсона
www.parkinson.org
Исследовательский, образовательный и клинический центр болезни Паркинсона Сан-Франциско 9017 VA4
Сан-Франциско Медицинский центр Центр
www.parkinsons.va.gov/SanFrancisco
Группы поддержки пациентов с болезнью Паркинсона, Inc. Северной и Центральной Калифорнии
www.ppsg.org
Этот информационный бюллетень был подготовлен Family Caregiver Alliance и проверен С. Хитом, RN, MS, и E. Lanier, RN, MS, из Администрации ветеранов Сан-Франциско, Исследовательского, образовательного и клинического центра болезни Паркинсона. и Р. Риддл, Американская ассоциация болезни Паркинсона. © 2012 Альянс семейных опекунов. Все права защищены.
Что такое болезнь Паркинсона? | Everyday Health
Большинство случаев болезни Паркинсона являются идиопатическими, то есть причина неясна.
Широко распространено мнение, что человек с болезнью Паркинсона может быть генетически уязвим к этой болезни, и что один или несколько неизвестных факторов окружающей среды в конечном итоге вызывают ее.
Большинство симптомов болезни Паркинсона возникают из-за потери нейронов в области мозга, называемой черной субстанцией . (7)
Обычно нейроны в этой части мозга вырабатывают химический посланник (нейротрансмиттер) дофамин, который обеспечивает связь с другой областью мозга, полосатым телом.
Это общение помогает производить плавное и целенаправленное движение. Когда нейроны в черной субстанции умирают, потеря связи приводит к моторным (связанным с движением) симптомам болезни Паркинсона. (8)
Хотя причина этой гибели клеток неизвестна, многие исследователи полагают, что клетки убиваются слипшимися белками, называемыми тельцами Леви. (8)
Что такое тельца Леви?
Было обнаружено, что пораженные нейроны людей с болезнью Паркинсона содержат слипшиеся белки, называемые тельцами Леви.(9) Исследователи еще не уверены, почему образуются тельца Леви и какую роль они играют в заболевании, но тельца Леви считаются токсичными. (9)
Тельца Леви представляют собой скопления белка, называемого альфа-синуклеином (⍺-синуклеин). Нейроны не могут расщеплять эти белковые сгустки, что может привести к гибели этих клеток. (9)
Некоторые другие теоретические причины смерти клеток мозга у людей с болезнью Паркинсона включают повреждение свободными радикалами, воспаление или токсины.
Подробнее о деменции с тельцами Леви
Каковы факторы риска болезни Паркинсона?
Факторы риска болезни Паркинсона включают:
Генетика
Люди, у которых есть родственники первой степени (родитель или брат или сестра) с болезнью Паркинсона, подвергаются повышенному риску заболевания — возможно, на 9 процентов выше.
У пятнадцати процентов людей с болезнью Паркинсона есть известные родственники с этой болезнью, но состояние, называемое семейной болезнью Паркинсона, с известной генетической связью, встречается относительно редко. (10)
Возраст
Средний возраст начала заболевания составляет 60 лет, и заболеваемость растет с увеличением возраста. Около 4 процентов людей страдают «ранним» или «молодым» заболеванием, которое начинается в возрасте до 50 лет. (11)
Пол
Болезнь Паркинсона по неизвестным причинам поражает примерно на 50 процентов больше мужчин, чем женщин.(12)
Воздействие пестицидов
Было показано, что воздействие некоторых пестицидов повышает риск развития болезни Паркинсона.
К проблемным химическим веществам относятся хлорорганические пестициды, такие как ДДТ, диэльдрин и хлордан. Также замешаны ротенон и перметрин. (13)
Воздействие фунгицидов и гербицидов
Воздействие фунгицида манеб или гербицидов 2,4-дихлорфеноксиуксусная кислота (2,4-D), паракват или агент апельсин может повысить риск болезни Паркинсона.
Управление здравоохранения ветеранов США рассматривает болезнь Паркинсона как возможное заболевание, связанное с оказанием услуг, если человек подвергся воздействию значительного количества Agent Orange. (14)
Травмы головы
Травмы головы могут способствовать развитию болезни Паркинсона у некоторых людей. (15)
Кофе и курение
Было обнаружено, что люди, которые пьют кофе или курят табак, имеют более низкий риск болезни Паркинсона по неизвестным причинам.(16)
Узнайте больше о причинах болезни Паркинсона: общие факторы риска, генетика и многое другое
Жить полной жизнью с болезнью Паркинсона
Эмоциональное, психологическое и интеллектуальное благополучие
Важно следить за своим эмоциональным, психологическим и интеллектуальным благополучием, а также контролировать физические симптомы.
Нам всем нужно заботиться о себе, но если у вас болезнь Паркинсона, это особенно важно, поскольку это может не только улучшить качество вашей жизни, но и замедлить прогрессирование некоторых симптомов.Существует множество простых способов улучшить общее самочувствие, как описано ниже.
Управление стрессом и улучшение духовного и эмоционального благополучия
Физический или эмоциональный стресс может затруднить наше тело, чтобы справиться с болезнью или недугом, поэтому неудивительно, что он может ухудшить симптомы Паркинсона, особенно тремор. Жизнь с болезнью Паркинсона может вызвать дополнительное беспокойство и разочарование, поэтому умение справляться со стрессом и способность расслабляться важны для поддержания хорошего качества жизни.
Растет признание того, что хорошее духовное здоровье улучшает общее самочувствие. Следование духовному пути может дать чувство надежды на будущее; это также может помочь в адаптации к жизни с болезнью Паркинсона. Самое главное — сохранять позитивный настрой, и есть много вещей, которые вы можете сделать, чтобы помочь в этом. Существует также множество методов и методов лечения, поддерживающих эмоциональное благополучие. Каждый человек будет реагировать на это по-разному, поэтому поговорите со своим врачом, если вы считаете, что вам нужна помощь, и он или она сможет посоветовать.
См. Также «Стресс» и «Эмоциональное и духовное благополучие».
Дополнительные методы лечения
Дополнительные методы лечения, как правило, используют целостный подход и рассматривают каждого человека в целом, а не просто устраняют его симптомы. Этот подход особенно привлекателен для людей с хроническими заболеваниями, такими как болезнь Паркинсона, от которых пока нет лекарства. Хотя сейчас врачи гораздо более открыты для идеи дополнительной медицины, у некоторых все еще есть оговорки, поскольку некоторые из этих методов лечения прошли тщательные научные исследования или регулируются государственным законодательством.
Для получения информации о широком спектре методов лечения и их потенциальных преимуществах см. Дополнительные методы лечения.
Здоровое питание и уход за зубами
Соблюдение сбалансированной диеты повысит жизненный тонус и поможет обеспечить максимальную эффективность ваших лекарств.
Сохранение здоровья зубов и десен может быть труднее, если у вас болезнь Паркинсона из-за характера ее симптомов и из-за того, что некоторые лекарства, используемые для ее лечения, могут повлиять на здоровье зубов.Есть много вещей, которые вы можете сделать для улучшения здоровья полости рта, а также множество профессионалов, которые могут дать совет.
См. Также Хорошее питание и Здоровье зубов и полости рта.
Уход за ногами
Наши ноги работают невероятно усердно, поэтому за ними важно ухаживать. Любые проблемы со стопами, оставленные без лечения, могут стать болезненными, снизить подвижность и повысить вероятность падений. Люди с болезнью Паркинсона могут быть особенно восприимчивы к определенным проблемам со стопами, и им может быть труднее ухаживать за ногами.
Информацию о потенциальных проблемах со стопами и способах их лечения, а также практические советы по уходу за ногами см. В разделе «Уход за ногами».
Упражнение
Правильно подобранные упражнения, соответствующие вашим способностям, особенно важны, поскольку при болезни Паркинсона мышцы и суставы становятся жесткими и быстрее ослабевают. Регулярные упражнения, по-видимому, положительно влияют на прогрессирование болезни, уменьшая или отсрочивая такие симптомы, как тремор и ригидность, и облегчая повседневные действия, такие как поворот в постели, вставание со стульев или одевание.Это также может иметь психологическую пользу и может помочь преодолеть трудности, с которыми вы можете столкнуться, и может дать вам чувство контроля над болезнью.
Упражнения не избавят вас от болезни Паркинсона, но они помогут вам почувствовать себя лучше и, в сочетании с хорошим режимом приема лекарств, могут улучшить качество вашей жизни и помочь сохранить независимость. Групповые упражнения и общение также могут улучшить психическое состояние
См. Также Упражнение.
Отношения с семьей и друзьями
Жизнь с болезнью Паркинсона также повлияет на вашу семью и друзей, и вам всем потребуется время, чтобы приспособиться к болезни, которая является частью вашей жизни.Насколько сильно вы хотите привлечь близких к вам на ранних этапах, — это очень личное решение, однако важно помнить, что у вас была болезнь Паркинсона в течение некоторого времени — все не изменится внезапно в одночасье.
Идеи о том, как разговаривать с семьей и друзьями и поддерживать прочные отношения, а также другие советы по общению, см. В разделе «Отношения и общение».
Общение с другими людьми
Болезнь Паркинсона может вызывать трудности в общении, например, с письмом, речью, мимикой и мимикой.Существуют различные обученные специалисты, которые могут помочь вам преодолеть эти трудности, а специальное оборудование также может помочь вам более эффективно общаться.
Группы поддержки— отличный способ повысить вашу социальную активность, а общение и обмен опытом, особенно с теми, кто находится в аналогичном положении, будет огромным подспорьем.
См. Также Хорошее общение.
Секс, чувственность и близость
Болезнь Паркинсона может привести к физическим и эмоциональным изменениям, которые могут бросить вызов сексуальной и интимной стороне отношений, и это может привести к менее активной и приятной сексуальной жизни.Есть профессионалы, которые могут помочь вам преодолеть такие трудности и предложить много помощи и советов.
См. Также Интимность, секс и чувственность.
Женские проблемы
Женщинам с болезнью Паркинсона необходимо учитывать ряд аспектов, в частности интимную близость и сексуальность, беременность и кормление грудью, а также менструацию и менопаузу.
Диагноз «болезнь Паркинсона» может заставить любого по-другому относиться к себе и, возможно, менее комфортно относиться к близости.Это может нарушить баланс и гармонию в отношениях, что, в свою очередь, может повлиять на вас обоих. Менструация и менопауза, беременность и кормление грудью также могут представлять дополнительные проблемы. Понимание потенциальных трудностей и способов их преодоления действительно может помочь свести к минимуму влияние, которое они могут оказать на повседневную жизнь. Важно открыто говорить о любых трудностях или тревогах, чтобы их можно было быстро и эффективно решить.
См. Также «Женщины и болезнь Паркинсона».
Сопровождение ваших финансовых и юридических вопросов и знание ваших прав
Болезнь Паркинсона может повлиять на ваше финансовое положение по ряду причин, например, если вам придется прекратить работу или вам потребуется дополнительный уход. Важно планировать свое будущее раньше, чем позже, чтобы компенсировать любые финансовые трудности. Вы можете иметь законное право на получение определенных льгот, поэтому обратитесь за советом и советом к своему медицинскому работнику, местному отделу социальных льгот или другим лицам, находящимся в той же ситуации, что и вы.
См. Также Юридические и финансовые вопросы.
Продолжение работы
Как болезнь Паркинсона влияет на вашу работу и как вы относитесь к тому, чтобы сообщить своему работодателю, — это очень индивидуальное решение. Есть много практических шагов, которые вы можете предпринять, чтобы вам было легче продолжать работать, но если вы все же решите выйти на пенсию, важно быть уверенным, что это правильное решение для вас.
См. Также Работа.
Полезные советы по дому
Есть много советов и приемов, которые вы можете использовать в своем доме и которые помогут вам в повседневной жизни.Простое изменение планировки кухни может сделать приготовление пищи намного безопаснее и проще, или, возможно, изменение типа подошвы на вашей обуви поможет предотвратить падения.
Чтобы увидеть широкий спектр подсказок, которые помогут в различных занятиях, от одевания до вождения и запоминания, см. Полезные советы.
Хобби и творчество
Сохранение ваших интересов и увлечений и развитие новых — важный фактор в поддержании хорошего качества жизни.Действия, которые выводят вас из дома и вовлекают людей, могут быть особенно полезными в плане умственной и социальной стимуляции. Иногда вам может потребоваться приспособиться к любым ограничениям, с которыми вы сталкиваетесь, например, совершить более короткую прогулку, чем обычно, но постарайтесь найти хороший баланс, чтобы поддерживать себя и принимать некоторые изменения.
Многие люди с большим успехом обращаются к новым занятиям, например к творческой деятельности, такой как рисование, скульптура, рисование, игра на музыкальном инструменте, пение, танцы и письмо.Развитие новых интересов может быть очень терапевтическим и приносить удовлетворение, и некоторые обнаруживают, что, когда они поглощены своим хобби, симптомы, как правило, уменьшаются, и они больше расслабляются. По отдельности мы все реагируем на разные стимулы, поэтому вы можете попробовать разные занятия и посмотреть, что вам больше всего нравится и что вы найдете терапевтическим. Не отчаивайтесь, думая, что ваши симптомы могут усложнить некоторые аспекты, например, держать кисть для рисования, поскольку часто доступны специально адаптированные инструменты или эрготерапевт может помочь со стратегиями.
См. Также Творчество и творческие методы лечения.
Выезд и переезд за границу
Путешествие может создать некоторые трудности для людей с болезнью Паркинсона, например, выбрать правильное время приема лекарств, особенно если вы находитесь за границей и находитесь в другом часовом поясе. Но при небольшом планировании большинство этих проблем можно легко преодолеть.
Если вы думаете о переезде за границу, есть много вещей, которые потребуют тщательного рассмотрения для того, чтобы переезд был успешным, например, местоположение, язык и культура, социальная система и система здравоохранения, а также финансовые аспекты.
Советы по путешествиям, транспорту, проживанию и переезду за границу см. В разделе «Путешествие и переезд».
Использование Интернета в ваших интересах
Интернет — бесценный инструмент, и он отлично подходит для поиска информации о болезни Паркинсона. Поисковые системы, такие как «Google», позволяют ориентироваться на определенные темы, представляющие интерес, в течение нескольких секунд, 24 часа каждый день в году. Однако его нужно использовать с некоторой осторожностью, поскольку не всему, что размещено в Интернете, можно доверять, и вам нужно проявлять бдительность.Следуя нескольким простым правилам, вы, безусловно, сможете извлечь выгоду из обилия доступной вам информации. Если у вас возникли проблемы с использованием компьютера, существуют различные вспомогательные средства, которые могут вам помочь, так что не откладывайте. Интернет также может быть полезным инструментом для выполнения дел, которые в противном случае могли бы занять больше времени, например, для бронирования праздников или совершения покупок в Интернете.
См. Также Использование компьютеров и Интернета.
Каково жить с болезнью Паркинсона
Это было ровно год назад.Я заметил, как далеко ушел пол. В то же время я потерял локтевое пространство — особенно при попытке затолкать в рот вилку гороха. Что касается складывания нижнего белья, это было неприятно: все равно что ловить рыбу в ведре.
Мне говорили, что реальность — это конструкция разума, и я верил в это, но у меня никогда не было возможности проверить эту теорию. Я собирался обнаружить, что химические вещества в мозгу — в моем случае это отсутствие дофамина — действуют как дизайнеры интерьера, формируя пространство так и так, сокращая некоторые расстояния, сглаживая перспективы, поднимая ступеньки, добавляя или убирая пару дюймов туда-сюда до высоты стульев, ступеней и порогов.Пытаясь описать свой дискомфорт своему лечащему врачу, я сказал ему, что чувствую, что «пространство сжимается для меня, как гроб». Он спросил меня, не впадаю ли я в депрессию, и посоветовал поговорить с психиатром.
Конечно, моя метафора была чрезмерно драматичной. Если бы мой главный врач был графическим дизайнером, я бы сказал ему, что чувствую себя пойманным в Мерцбау — в одной из лабиринтных инсталляций дадаистского художника Курта Швиттерса. Нет ни малейшего шанса, что он понял бы мою рекомендацию. Чтобы объяснить ощущение неподвижности в ногах и руках, я кратко подумал о том, чтобы упомянуть знаменитую «Обнаженную, спускающуюся по лестнице» Марселя Дюшана.Для него это было бы чепухой.
Он отправил меня на консультацию к специалистам: ревматологу, эндокринологу, кардиологу, диетологу, парочке физиотерапевтов. Меня сделали рентген, сканирование и МРТ. Никто не мог понять, что со мной не так.
Мы были в режиме блокировки. Чтобы оставаться в форме, все мои подруги брали уроки йоги на Zoom. О том, чтобы присоединиться к ним, не могло быть и речи: коврик для йоги на полу был настолько низок, что мне пришлось бы спускаться по веревке с вертолета, чтобы добраться до него.
Вместо этого я решил сделать крайне необходимый повторный ландшафт во дворе. Я живу в деревне на юге Франции. Я мог оправдать отпуск, чтобы немного поработать в саду. Мне нравилось быть на свежем воздухе: там я не врезалась в мебель, не падала со стремянки и не спотыкалась о край коврика. В течение следующих трех месяцев я переместил достаточно земли, чтобы построить плотину через реку Янцзы. Я расхаживал, толкая тяжелые тачки вверх и вниз по гребням.
Оглядываясь назад, я понимаю, что своей мотыгой, лопатой и лопатой я пытался получить контроль над пространственным измерением, которое медленно сжимало мой мир и, да, превращало меня в пленника внутри моего собственного тела.К тому времени, когда я закончил свой землеройный проект, я едва мог ходить. Диагноз: радикулит. Лечение: Адвил.
На прошлой неделе в Париже неврологу потребовалось ровно три минуты, чтобы диагностировать болезнь Паркинсона.